תוכן העניינים:
- פתיחה - מורכבות כף הרגל
- חלק א׳ - עצמות השוק הדיסטלי וכף הרגל
- חלק ב׳ - מפרקי הקרסול וכף הרגל
- חלק ג׳ - הפאסיה העמוקה והמדורים של השוק
- חלק ד׳ - המדור הפוסטריורי
- חלק ה׳ - המדור האנטריורי
- חלק ו׳ - המדור הלטרלי
- חלק ז׳ - קשתות כף הרגל
- חלק ח׳ - עצבים
- חלק ט׳ - עורקים, ורידים ולימפה
- כף הרגל
פתיחה - מורכבות כף הרגל
כף הרגל היא מבנה שנדרש לבצע כמה תפקידים במקביל: לשאת את משקל הגוף, לשמש כמנוף לדחיפת הגוף קדימה, לשמור על שיווי משקל, לספוג זעזועים, ולספק למערכת העצבים מידע סנסורי מיידי על המשטח שעליו דורכים. התחושה שמגיעה מכף הרגל היא למעשה אחת התחושות הראשונות שעולות מהקרקע, ולפיה הגוף כולו מתארגן לתנועה: האם המשטח ישר או משופע, יציב או לא יציב, חלק או מחוספס (חיישני תחושת מיקום - proprioception).
בגלל הדרישות הללו כף הרגל בנויה ממספר גדול יחסית של עצמות ומקשתות, שמאפשרות גם התאמה למשטח וגם חיסכון אנרגטי בזמן הליכה ותנועה.
בדומה לכף היד, באופן מסוים, גם בכף הרגל יש שרירים אינטרינזיים, אך בכף הרגל התפקיד שלהם פחות “עדין” תנועתית ויותר תומך-מבני: הם פועלים במידה רבה כרצועות דינמיות שמסייעות לנשיאת משקל ולשמירת הקשתות. האזור המקביל ל־palmar בכף היד נקרא בכף הרגל Plantar.
חלק א׳ - עצמות השוק הדיסטלי וכף הרגל
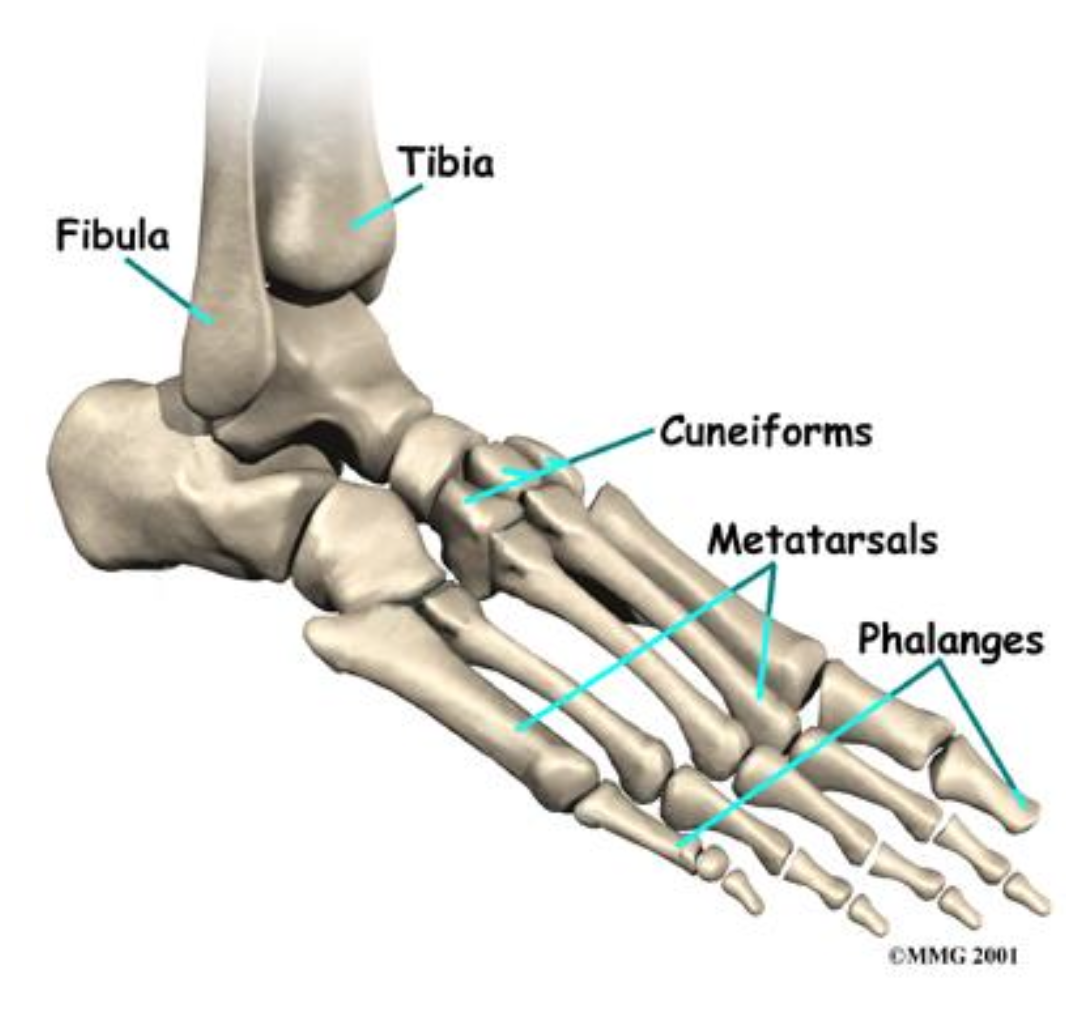
חלוקה כללית של עצמות כף הרגל
בכף הרגל יש:
- 7 עצמות טרסליות (Tarsal bones)
- 5 עצמות מטאטרסליות (Meta-tarsal bones - עצמות המסרק)
- פלנגות
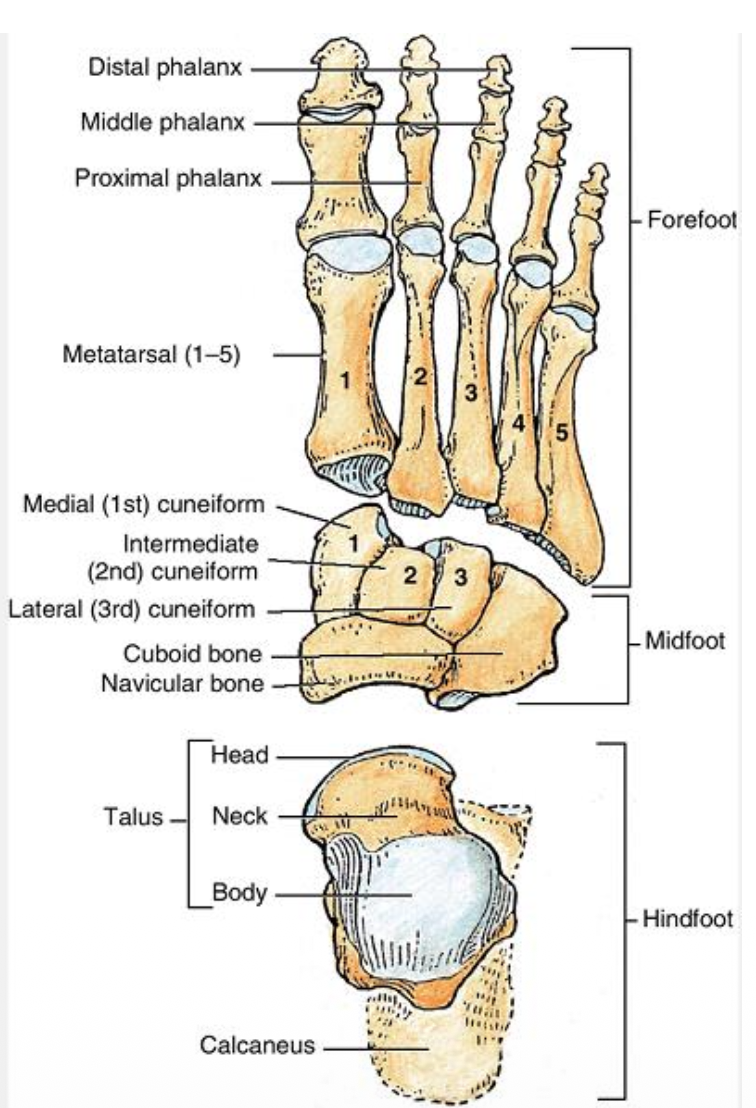
שבע העצמות הטרסליות הן:
-
Talus - הגבוהה ביותר מבין העצמות הטרסליות. יוצרת את מפרק הקרסול יחד עם הטיביה והפיבולה באזור הדיסטלי שלהם.
-
Calcaneus - עצם העקב. הגדולה ביותר מבין הטרסליות.
- Navicular - מדיאלית. דיסטלית ל־…
-
Cuboid -
שלוש העצמות הקוניפורמיות:
- Medial Cuneiform
- Intermediate Cuneiform
- Lateral Cuneiform
נהוג גם לחלק את כף הרגל ל:
- Hindfoot
- Midfoot
- Forefoot
החלוקה הזאת מופיעה בעיקר בהקשרים ספרותיים ובניתוחי הליכה.
נקודת האמצע ברגל היא האצבע השנייה (לא השלישית).
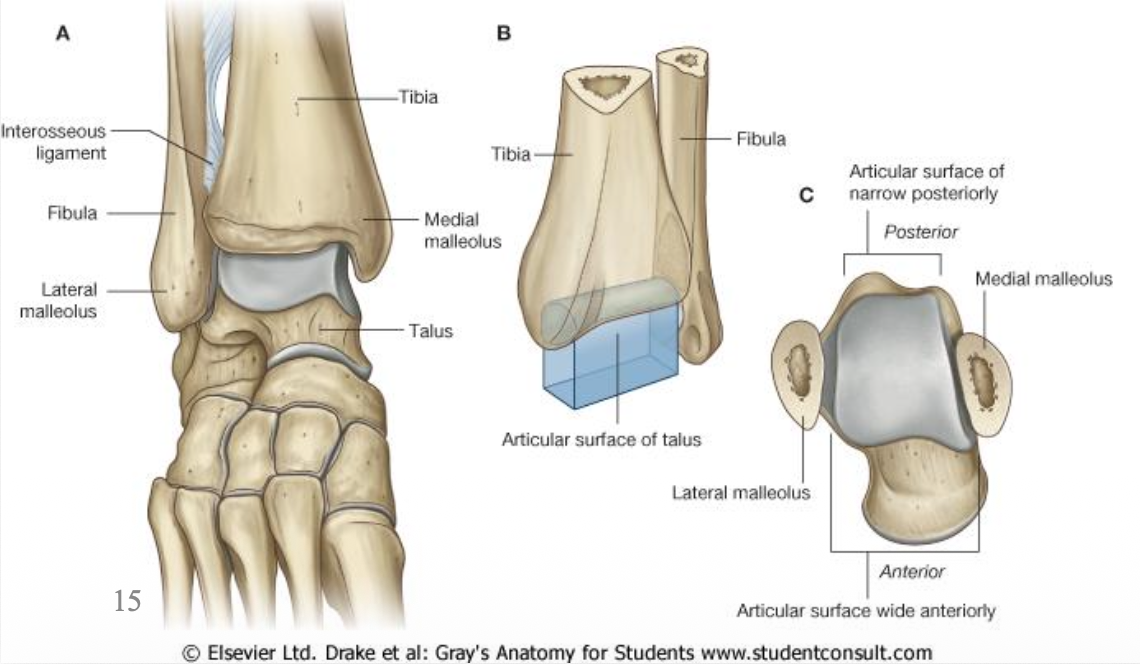
הטיביה והפיבולה באזור הדיסטלי
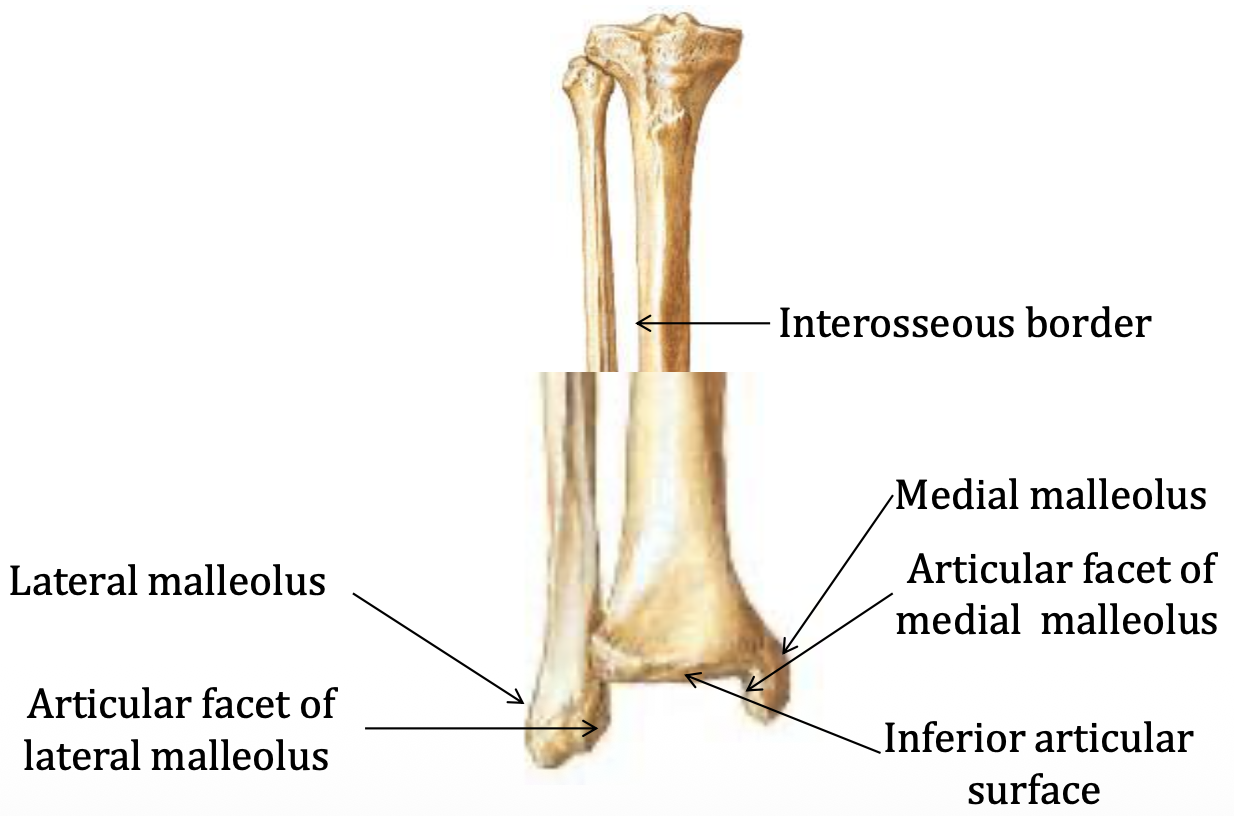
הטיביה היא עצם נושאת משקל, ואילו הפיבולה משמשת יותר כעצם לאחיזת שרירים ורצועות ופחות לנשיאת משקל ישירה. לכן הטיביה, ובמיוחד האזור הדיסטלי-מדיאלי שלה, מועדת יותר לשברי מאמץ. שבר מאמץ הוצג כאן כפער בין היכולת של העצם לבנות את עצמה לבין ההרס המצטבר שהיא סופגת, לעיתים על רקע עייפות שרירית.
בנקודה הדיסטלית של שתי העצמות מזהים שתי בליטות (malleolus - פטישון):
- Medial malleolus
- Lateral malleolus
ברווח ביניהן נכנסת עצם ה־Talus ויוצרת את מפרק הקרסול.
ה־lateral malleolus נמשך בדרך כלל מעט יותר דיסטלית מה־medial malleolus, ויש לכך משמעות קלינית בנקעים של הקרסול. שני המלאולוסים גם משמשים כמעין גלגלות לגידים שמגיעים מהשוק לכף הרגל: המדיאלי עבור הגידים של המדור הפוסטריורי, והלטרלי עבור הגידים של המדור הלטרלי. בנוסף יש בטיביה fibular notch, ובפיבולה, במבט פוסטריורי, malleolar fossa, שמסייעת בזיהוי המבט על העצם.
עצם הטלוס (Talus)
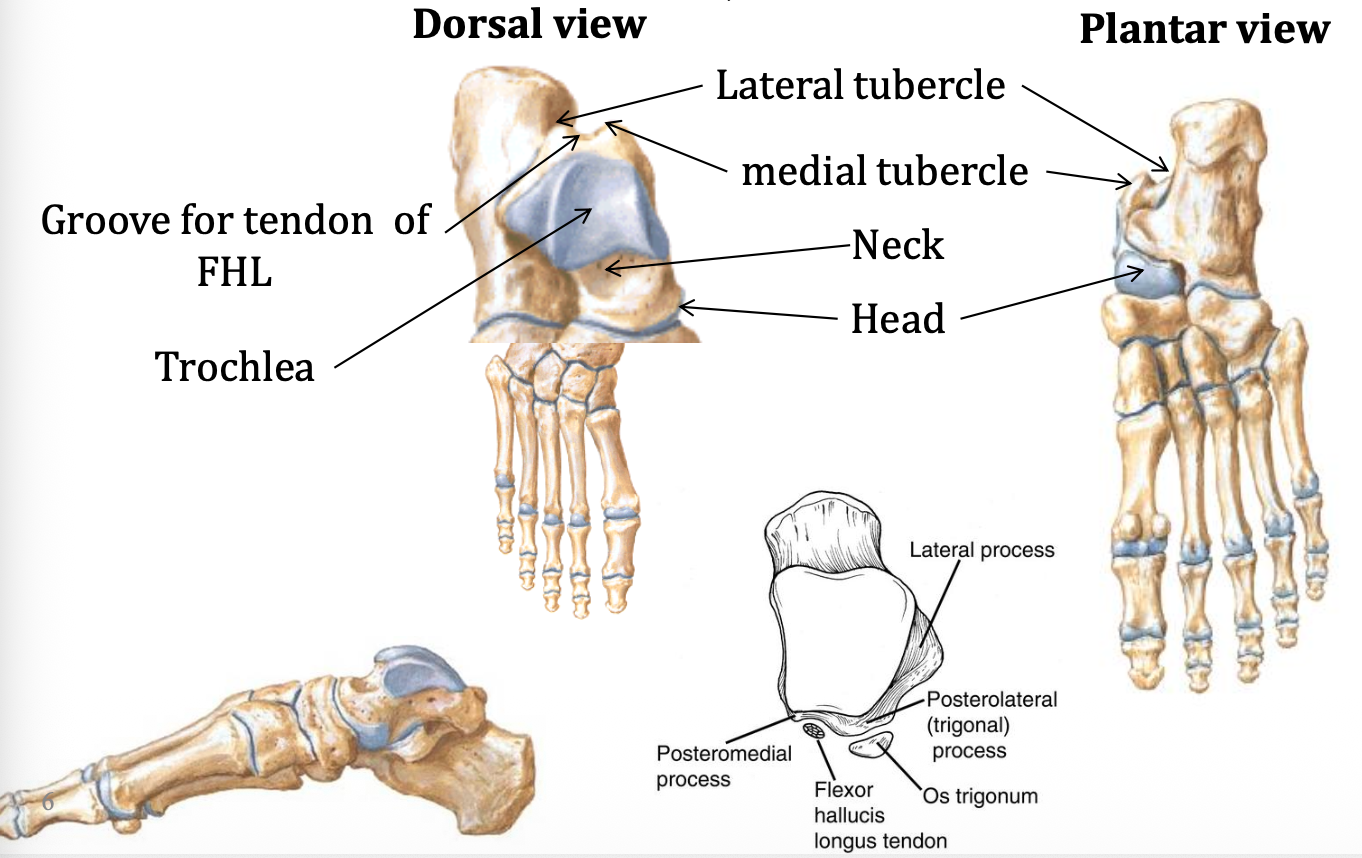
הטלוס היא העצם העליונה מבין עצמות הטרסוס. היא יוצרת:
- עם הטיביה והפיבולה את מפרק הקרסול - talocrural joint (האזור הכחול בתמונה, סחוסי?)
- עם הקלקנאוס את ה־subtalar joint
- קדמית מפרק עם ה־navicular, כחלק ממה שיוזכר אחר כך במסגרת ה־transverse tarsal joint
נקודות חשובות בטלוס
- במבט פוסטריורי יש medial ו־lateral tubercles
- ביניהם עובר גיד של Flexor Hallucis Longus (Hallucis = בוהן, מה שבגפה העליונה היה ה־Pollicis).
- לטלוס יש trochlea - החלק העליון המפרקי מול הטיביה והפיבולה
- יש לו head קדמי/אינפריורי יותר, המפרקי עם ה־navicular
- הראש “נשען” על ה־sustentaculum tali של הקלקנאוס
הטלוס עצמה לא משמשת כנקודת אחיזה ישירה לשרירים, אבל כן לרצועות רבות. זה חריג וחשוב לזכור.
Os Trigonum
אחת הפתולוגיות שהוזכרו היא Os trigonum - מצב שבו אחד הטוברקלים האחוריים לא מתאחה עם גוף הטלוס ונשאר כעצם אקססורית. זה אופייני יותר למי שבצעירותם היו תחת עומסי plantar flexion חוזרים, כמו רקדני בלט או ספורטאים מסוימים.
בזמן הגדילה הבליטות יכולות להתנתק ולהפוך לעצם אקססורית. קורה לרקדניות, למשל.
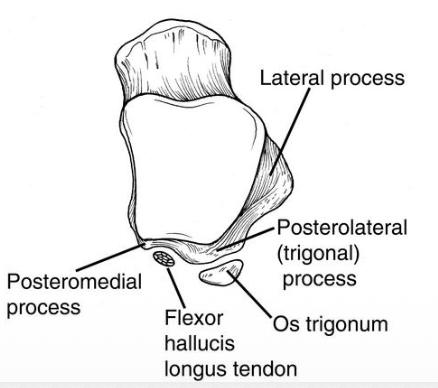
Sinus Tarsi
בין הטלוס לקלקנאוס יש תעלה קטנה, sinus tarsi, שבתוכה לא עובר “תוכן” משמעותי, אלא בעיקר רצועה המחברת בין העצמות.
עצם הקלקנאוס (Calcaneus)
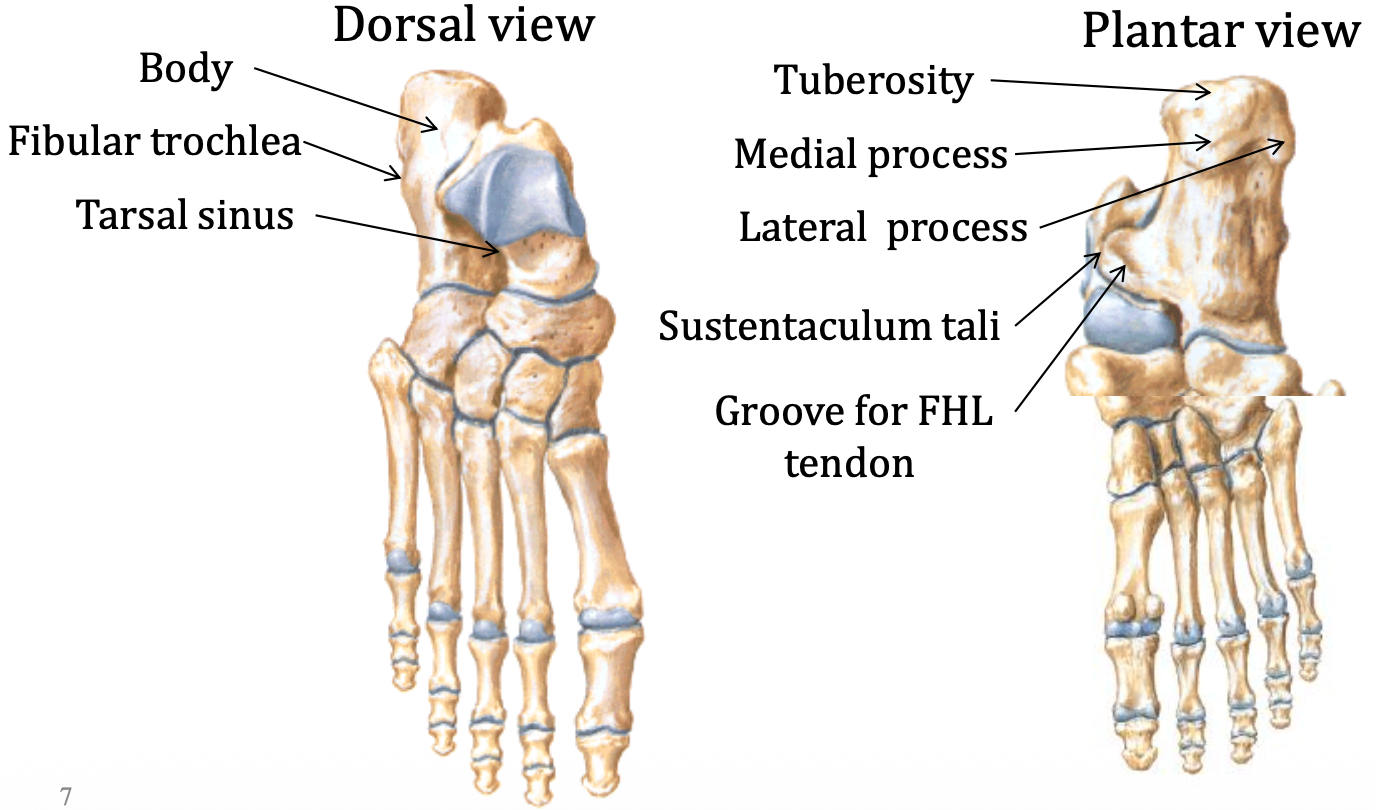
הקלקנאוס היא עצם העקב, והעצם הגדולה והחזקה ביותר בכף הרגל. באזור האינפריורי שלה יש כרית שומן עבה, שתורמת לבלימת זעזועים ומפחיתה פגיעה ישירה מהקרקע. היא יוצרת:
- מפרק סופריורי עם הטלוס - subtalar joint
- מפרק קדמי בעיקר עם ה־cuboid
נקודות גרמיות חשובות
- Calcaneal tuberosity - נקודת האחיזה של ה־Achilles tendon
-
Medial process ו־lateral process בצד הפלנטרי - נקודות אחיזה לשרירים בכף הרגל, וגם לפאסיה (plantar fascia, בדומה ל־palmar aponeurosis בכף היד)
דורבן: בדרך כלל ל־medial process של הקלקנאוס - בליטה גרמית דמוית קוץ המתפתחת על רקע עומסים ומתיחות מוגברים באזור הפלנטרי. נגרמת ממשיכת יתר של ה־Plantar aponeurosis
-
Sustentaculum tali - מדף שעליו נח ראש הטלוס (ה״מרפסת״ של ראש הטלוס)
- Fibular trochlea בצד הלטרלי, המשמשת גלגלת לגידים הפיבולריים
יש גם tarsal sinus בין הקלקנאוס לטלוס, אבל הוא לא נחשב מפרק משמעותי.
שאר עצמות הטרסוס
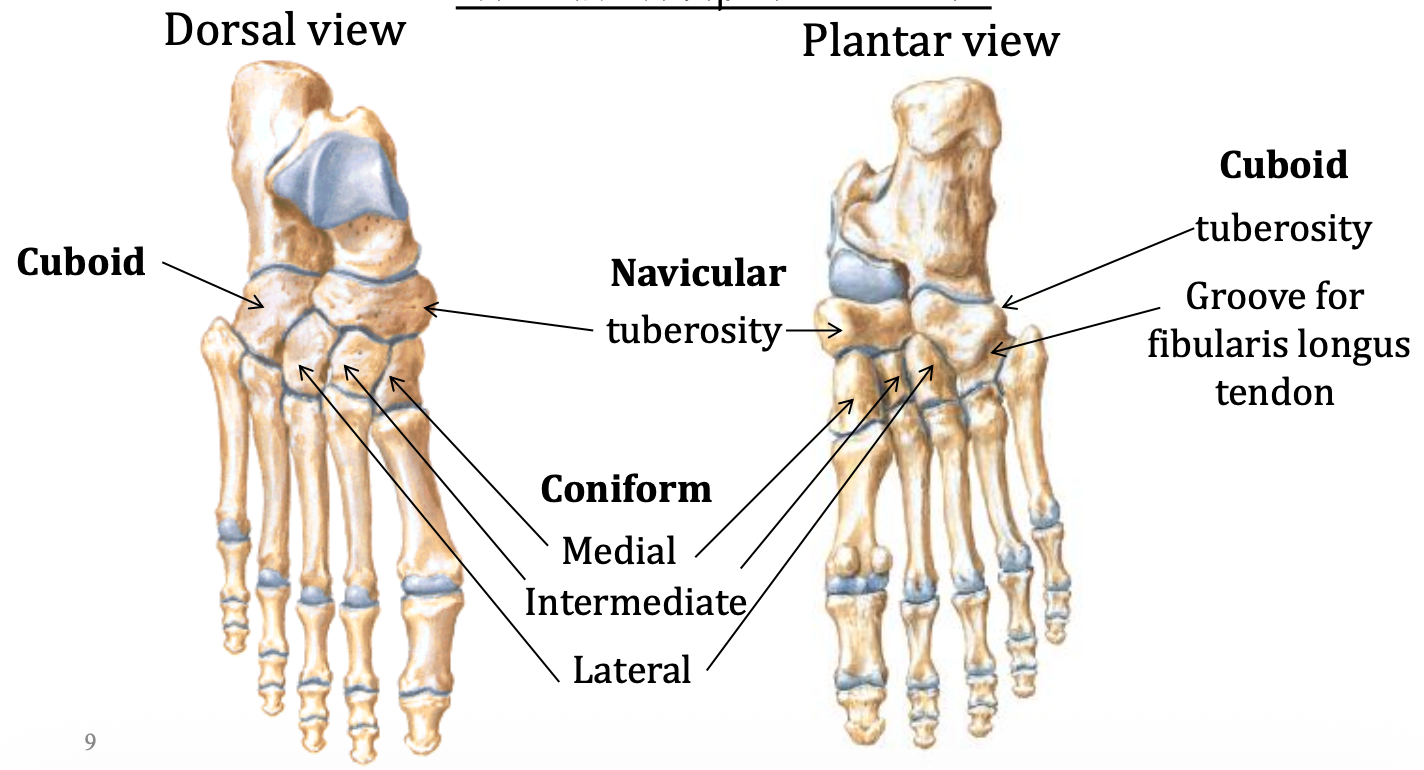
Navicular
ה־navicular נמצאת מדיאלית, יוצרת מפרק פוסטריורי עם הטלוס ואנטריורי עם עצמות ה־cuneiform. הנקודה העיקרית שצריך לזכור היא:
- Navicular tuberosity - נקודת אחיזה של Tibialis Posterior (אחד השרירים שחולפים על פני הקרסול - ראו בהמשך)
יש אנשים עם בליטה חזקה מאוד ב־Navicular tuberosity, יש גם Navicular אקססורית, לפעמים מנסרים.
Cuboid
מקור השם Cuboid - כנראה כי דומה לקוביה.
ה־cuboid לטרלית יותר, יוצרת מפרק פוסטריורי עם הקלקנאוס ואנטריורי עם מטאטרסלים 4–5. השקע החשוב בה:
- Groove for Fibularis Longus - מעבר של גיד ה־Fibularis Longus בדרכו לצד המדיאלי של כף הרגל
Cuneiforms
שלוש העצמות הקוניפורמיות:
- Medial
- Intermediate
- Lateral
הן משתתפות בבניית הקשת הרוחבית של כף הרגל.
עצמות מטאטרסליות ופלנגות
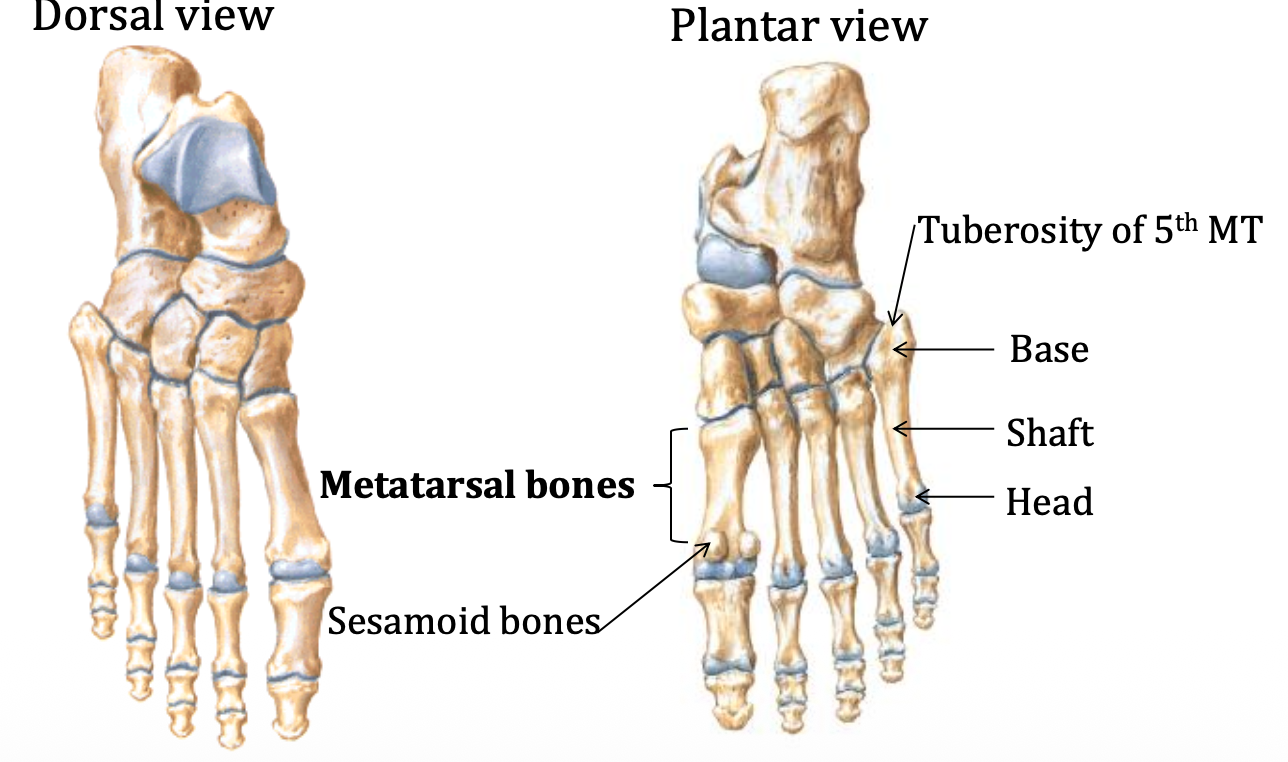
יש חמש עצמות מטאטרסליות, ממוספרות 1–5, ובכל אחת:
- base פרוקסימלי
- head דיסטלי
ראשי המטאטרסלים, יחד עם הקלקנאוס, הם אזורי נשיאת משקל עיקריים.
נקודה חשובה: מטאטרסל 5
- Tuberosity of 5th metatarsal
- בולטת יחסית במישוש
- רגישה לפגיעות ולנקעים
- מהווה נקודת אחיזה של Fibularis Brevis
מטאטרסל 1
בראש המטאטרסל הראשון יש לרוב זוג עצמות ססמואידיות, המשמשות גם כנקודת אחיזה לשרירים אינטרינזיים וגם כמסלול הגנה לגיד של Flexor Hallucis Longus.
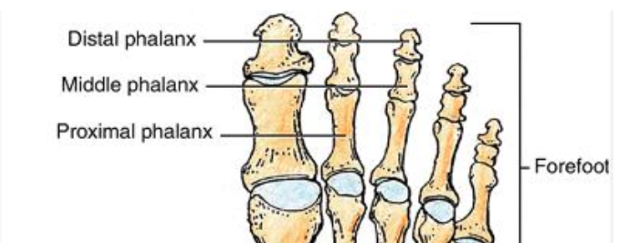
פלנגות
בדומה לכף היד, לכל האצבעות יש:
- Proximal phalanx
- Middle phalanx
- Distal phalanx
למעט הבוהן הגדולה, שבה יש רק:
- Proximal
- Distal phalanx
חלק ב׳ - מפרקי הקרסול וכף הרגל
Inferior / Distal Tibiofibular Joint
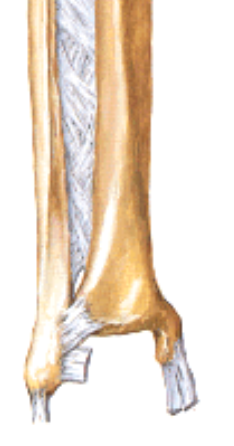
זהו המפרק הדיסטלי בין הטיביה לפיבולה. הוא סינדסמוזיס - מפרק פיברוטי יציב יחסית, שתפקידו למנוע היפרדות בין העצמות. חשיבותו הקלינית גדולה, כי פתיחה שלו פוגעת ביציבות של מפרק הקרסול כולו. בנפילה חזקה הטלוס יכולה להידחק בין שתי העצמות ולפתוח את המפרק יחד עם קרע ב־interosseous membrane.
Talocrural Joint - מפרק הקרסול
זהו המפרק הסינוביאלי שבין הטיביה, הפיבולה והטלוס. התנועות בו כוללות:
- Dorsiflexion - עליה על העקבים
- Plantar flexion - עליה על קצות האצבעות
.png) | .png) |
הקבלה לכף היד: dorsiflexion מקבילה ל־extension, ו־plantar flexion מקבילה ל־flexion. עליה על קצות האצבעות היא plantar flexion.
Subtalar Joint
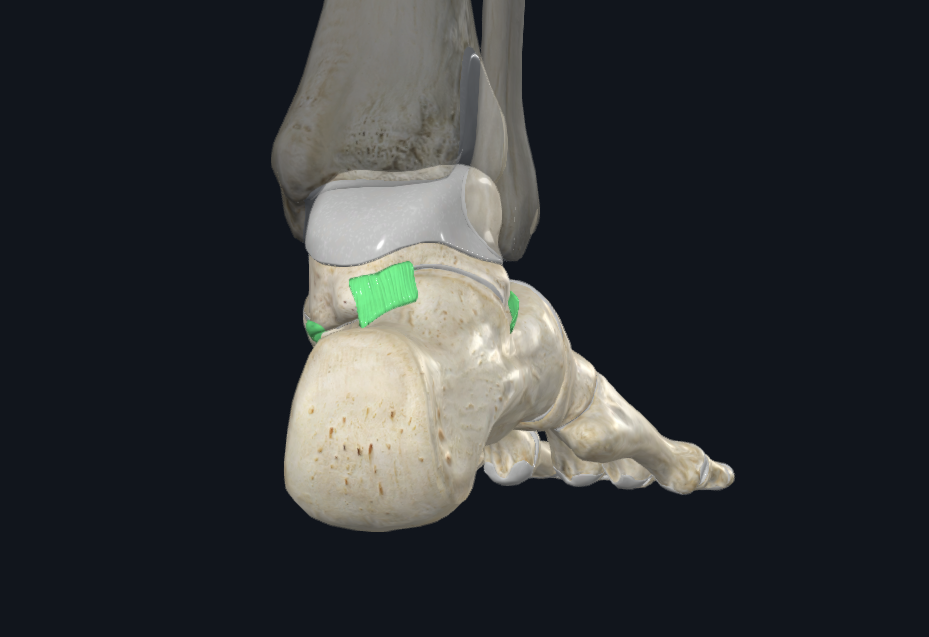
המפרק בין הטלוס לקלקנאוס (עצם העקב). התנועות המרכזיות:
- Inversion - הפניית כפות הרגליים אחת כלפי השנייה
- Eversion - הפניית כפות הרגליים החוצה
.png) | .png) |
התנועות האלה אינן “תנועות הקרסול” במובן הצר של talocrural joint, אלא מתבצעות בעיקר ב־subtalar joint. ה־eversion קטנה יותר מה־inversion, בעיקר כי ה־lateral malleolus יורד יותר דיסטלית וחוסם אותה כמחסום גרמי.
Clubfoot
הפתולוגיה האופיינית בהקשר זה היא clubfoot - עיוות מולד של inversion קיצוני בכף הרגל. הוא לעיתים חד־צדדי ולעיתים דו־צדדי, ושכיח יותר בזכרים.
רצועות הקרסול
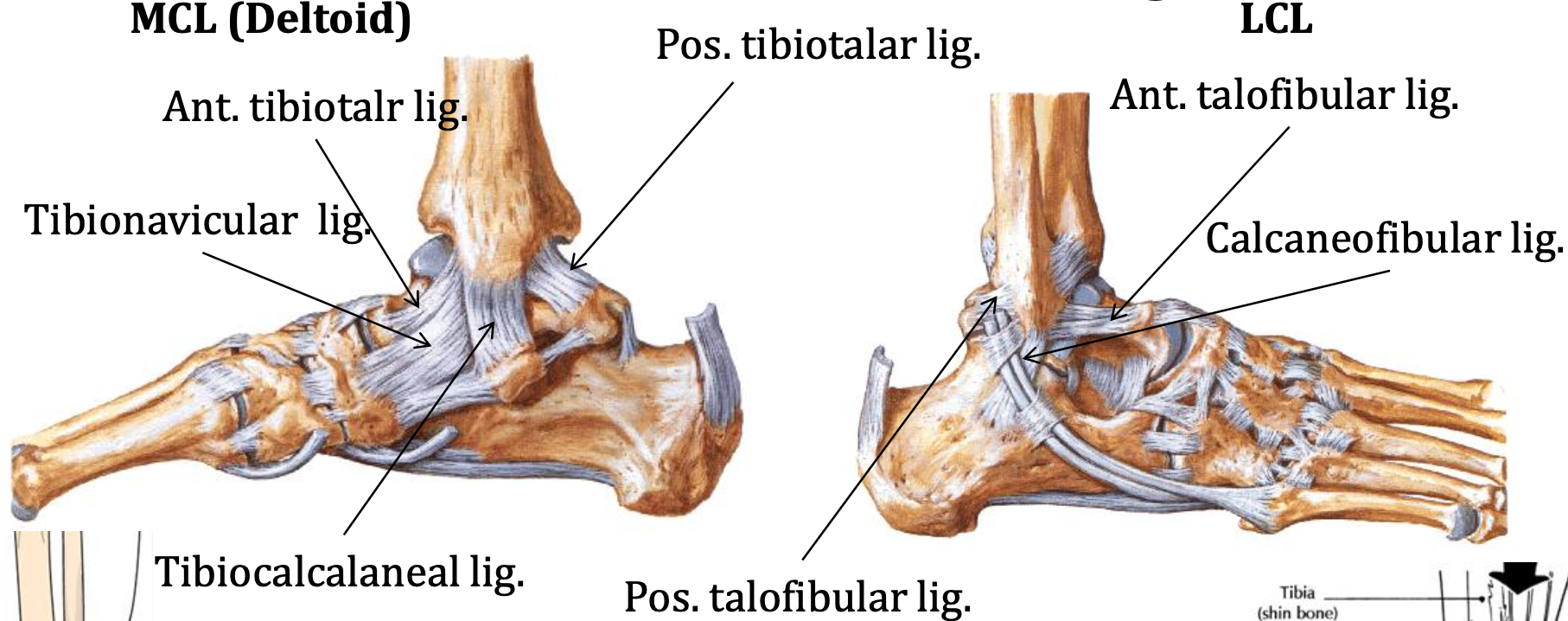
Medial Collateral Ligament / Deltoid Ligament
בצד המדיאלי (צד שמאל של התמונה) מדובר במערכת חזקה יחסית של ארבע רצועות, שמכונות יחד:
- Deltoid ligament
Lateral Collateral Ligament
בצד הלטרלי (צד ימין של התמונה מעלה) הוזכרו שלוש רצועות:
- Anterior talofibular ligament (ATFL)
- Calcaneofibular ligament
- Posterior talofibular ligament
ה־ATFL הודגשה כרצועה “הידועה לשמצה”, כלומר השכיחה ביותר להיפגע בנקע קרסול קלאסי. הנקע הקלאסי הוא בדרך כלל inversion sprain (סיבוב כלפי פנים), ולכן בצד הלטרלי נראה נפיחות ורגישות באזור ה־ATFL. לעומת זאת, נקע eversion פחות שכיח, גם בגלל חסם גרמי וגם כי ה־deltoid ligament חזקה יותר.
בנקע eversion חמור (כמו בתמונה שלמעלה) יכולה להופיע גם תלישה של ה־medial malleolus וגם שבר של ה־lateral malleolus - זהו ה־Pott fracture שהוזכר.
Pes Planus, pes Cavus, pes Valgus/Varus, pes Equinus
Pes Planus
פלטפוס - שקיעה של הקשתות, בעיקר המדיאלית, כך שיותר מכף הרגל נוגע בקרקע. ניתן להבדיל בין:
- מבנה גרמי קבוע
- פלטפוס “גמיש” שמופיע בעיקר בנשיאת משקל
אם הקשת חוזרת כשמורידים משקל - יש רכיב אדפטיבי ואפשר לעזור (למשל תרגול שרירים של כף הרגל - למשל תנועת גריפה עם האצבעות). אם היא שטוחה גם בלי נשיאת משקל - סביר יותר שזה מבני. ההשלכות: ירידה בבלימת זעזועים וכאבים בכף הרגל, בברך, בירך ובגב.
Pes Cavus
קשת גבוהה במיוחד, לרוב מבנית/מולדת, עם מעט אפשרות לשינוי. במקרים מפריעים נוטים להשתמש במדרס שממלא את החלל.
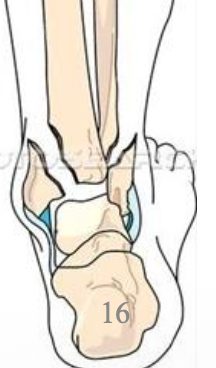
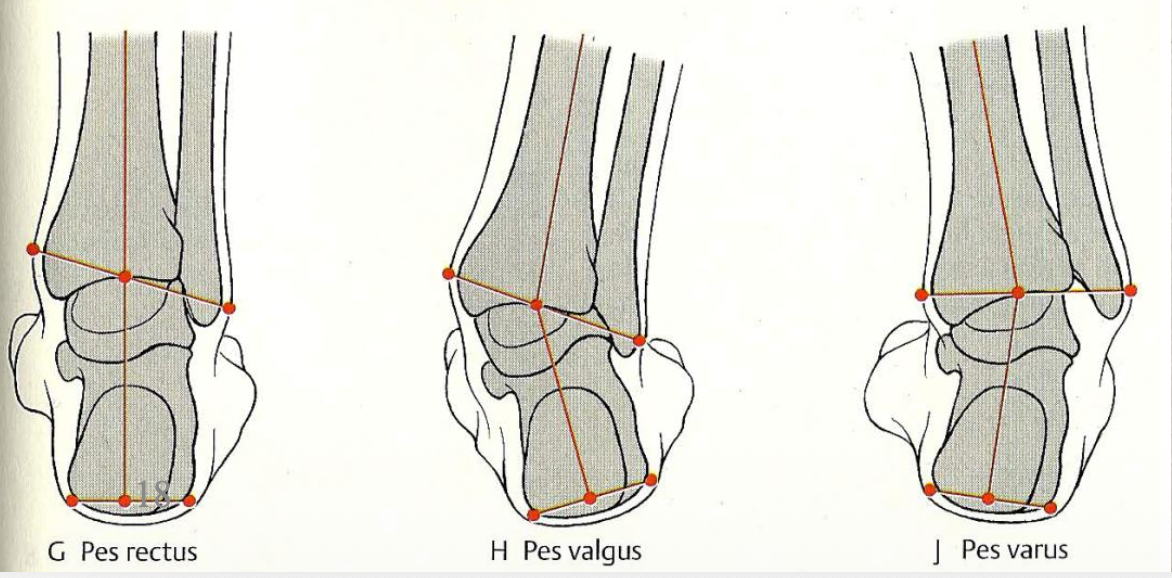
Pes Valgus / Pes Varus
הבעיה יכולה לנבוע לא רק ממבנה כף הרגל עצמה, אלא גם מיציבות לקויה של המפרקים שמתחת לקרסול, כלומר בעיקר מה־subtalar joint.
Pes Equinus
מצב שבו יש קיצור של השרירים הפוסטריוריים-פלקסוריים, ולכן נראה כאילו האדם הולך תמיד על קצות האצבעות. הוזכר שהוא מאפיין לעיתים פגיעות נוירולוגיות, למשל בילדי CP, אך צריך להיזהר לא למהר לאבחן כך כל ילד שהולך על קצות האצבעות.
Transverse Tarsal Joint
לצורך הקורס נתייחס אליו כיחידה אחת, בלי לפרק לכל רכיב בנפרד. זהו אזור המפרקים שבין:
- talus / calcaneus
- לבין navicular / cuboid
- ובהמשך בין navicular / cuboid לעצמות ה־cuneiform
גם כאן מתאפשרות תנועות inversion / eversion, והמפרק עובד פונקציונלית יחד עם ה־subtalar joint.
רצועות חשובות
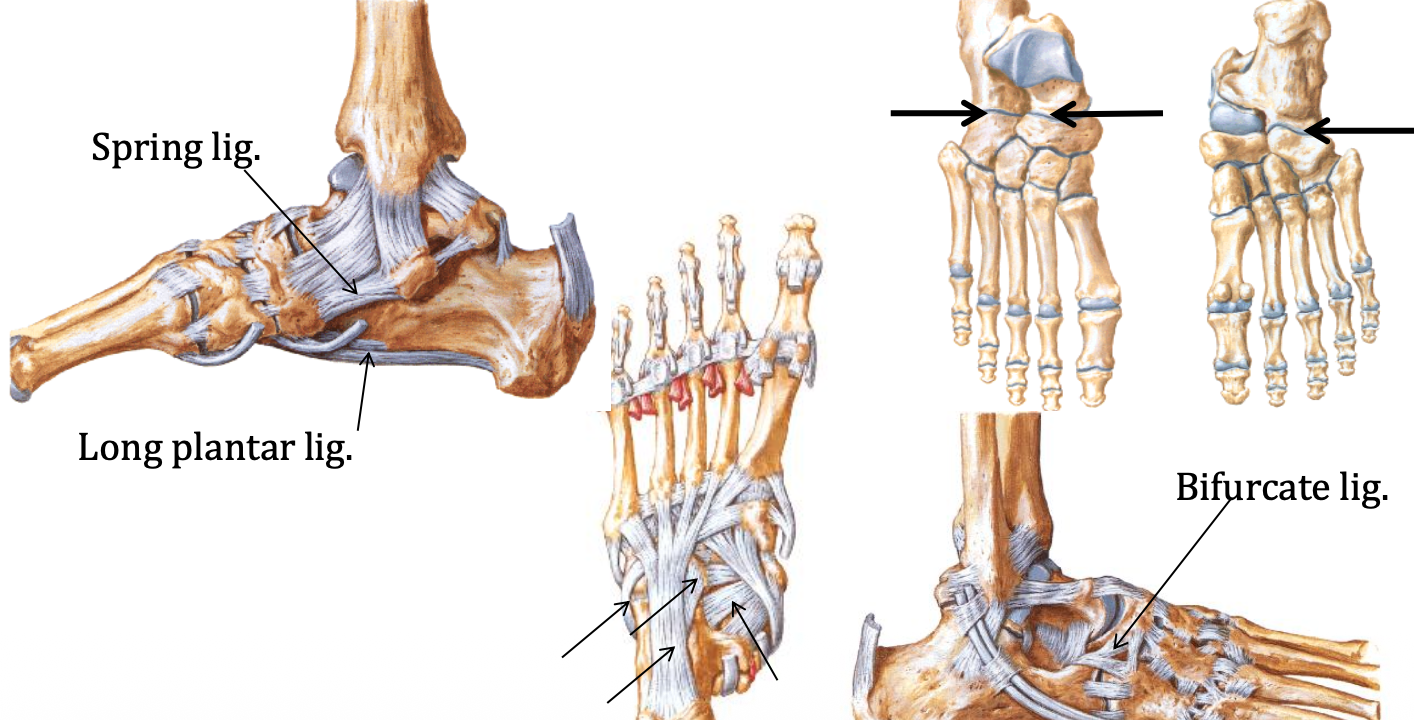
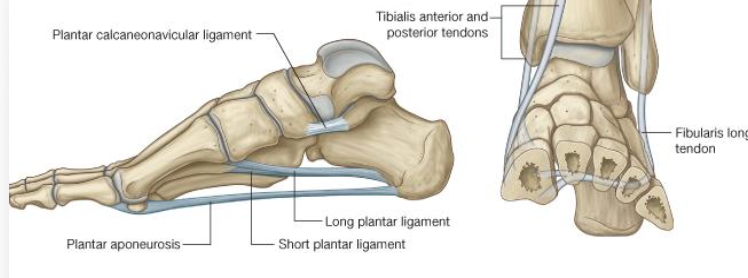
- Plantar calcaneonavicular ligament = Spring ligament
- Long plantar ligament
- Short plantar ligament
- Plantar fascia / plantar aponeurosis כתמיכה תחתונה רחבה יותר
ה־Spring ligament היא רצועה שתומכת בראש הטלוס ופועלת כמו “טרמפולינה”: בזמן דריכה הראש שוקע מטה, והרצועה מסייעת להחזיר אותו. הרצועה מסייעת גם בבלימת זעזועים וגם בחיסכון באנרגיה.
Tarsometatarsal, MTP, IP Joints
Tarsometatarsal Joints
מפרקים יציבים יחסית, עם מעט תנועת החלקה. הם מהווים בסיס לקשת הרוחבית. החריג היחסי הוא החיבור שקשור לבוהן הראשונה, שצריך מעט יותר תנועה כי תנועת הבוהן הראשונה חשובה לשלב ה־push-off.
Metatarsophalangeal Joints
מפרקים קונדילריים עם:
- flexion / extension
- abduction / adduction מסוימים
.png)
Hallux Rigidus
התייחסנו בקצרה.
Hallux Valgus
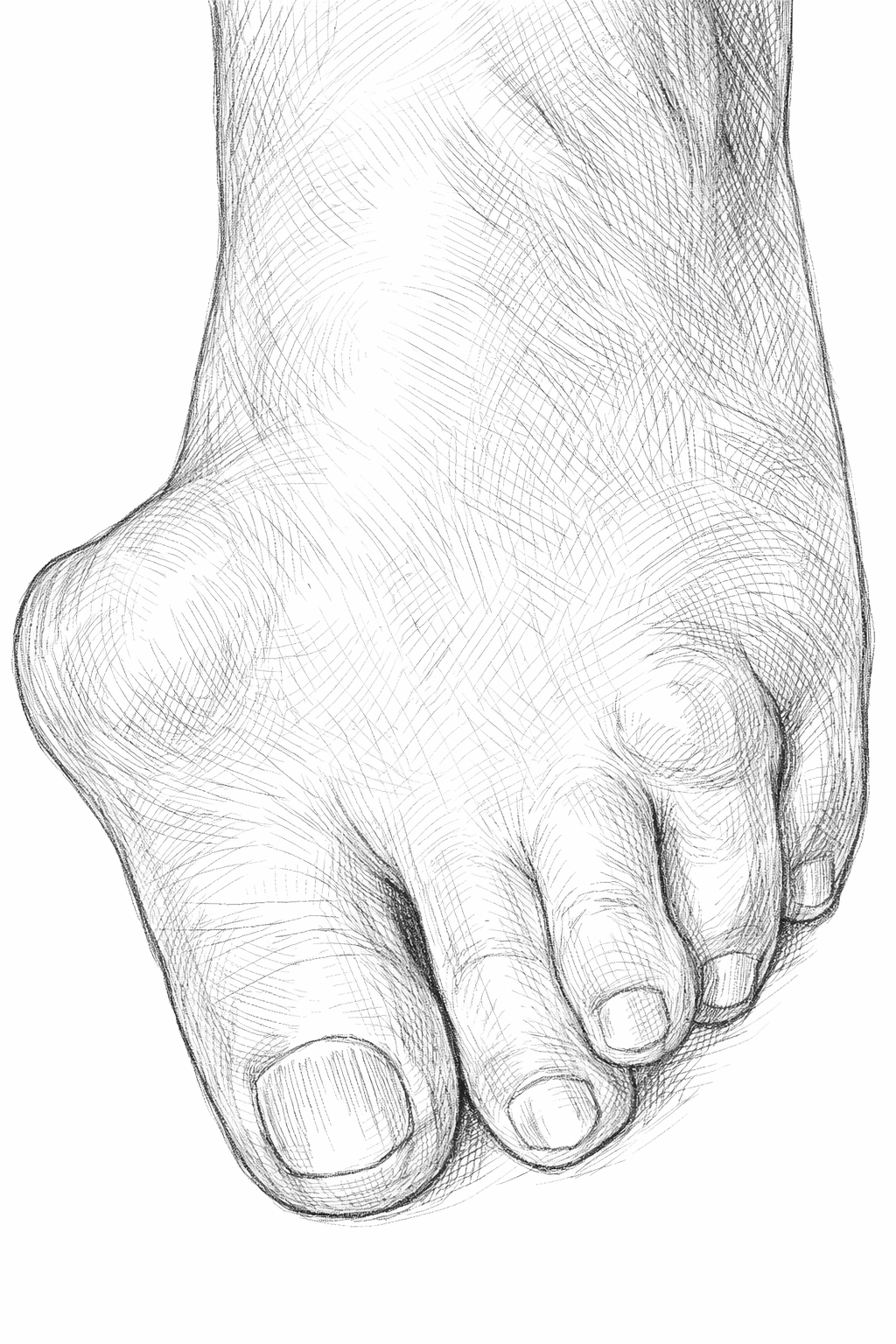
סטייה של המטאטרסל הראשון מדיאלית ושל הפלנקס של הבוהן לטרלית כפיצוי. שכיח יותר בנשים, ובמיוחד בהקשר של העברת עומס לקדמת כף הרגל, למשל בעקבים, אך ייתכן גם רכיב גנטי. במקרים קשים וכואבים עלול להגיע לניתוח.
Interphalangeal Joints
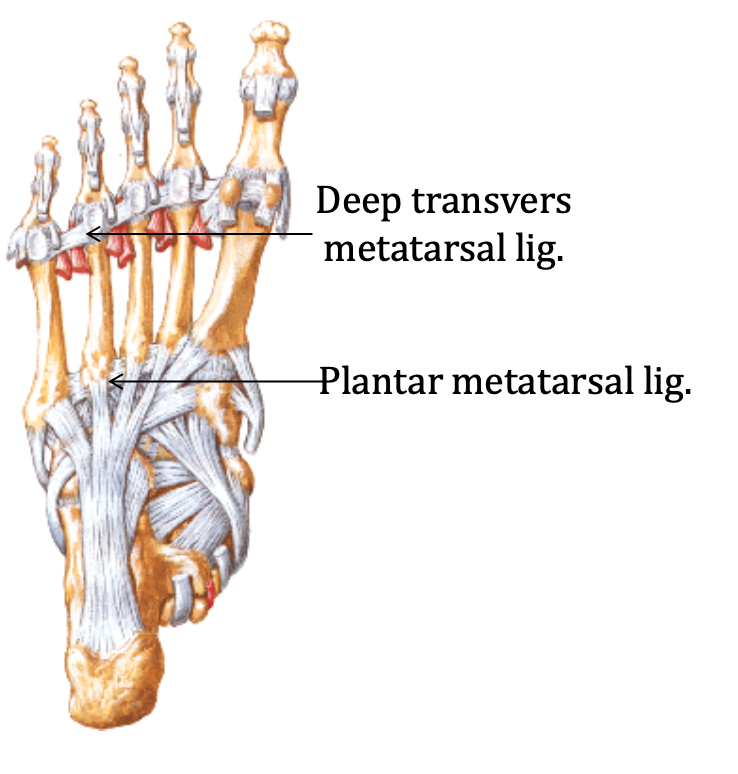
מפרקים עם תנועות בעיקר במישור הסגיטלי - flexion / extension. כמו בכף היד, הוזכר קיומה של plantar plate המגינה על הצד הפלנטרי של המפרק ומשמשת גם כנקודת אחיזה לחלק מהרצועות.
חלק ג׳ - הפאסיה העמוקה והמדורים של השוק
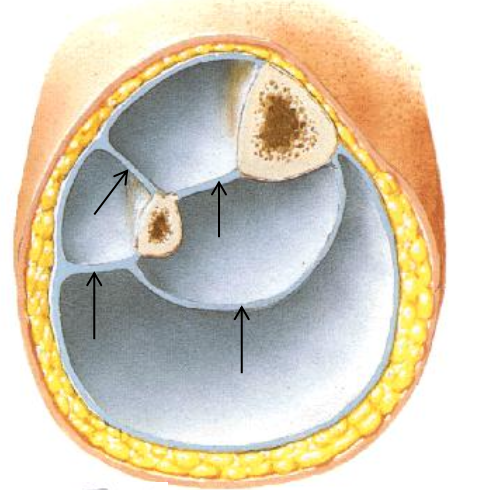
בתמונה
fibulu וכן עצם ה־tibia , ביניהן ה־interosseous membrane, שמחלקת את השוק לשני מדורים - מדור קדמי ומדור אחורי. בנוסף, ה־crural fascia, שהיא המשך של ה־fascia lata מהירך, מחלקת את השוק גם לרוחב, ויוצרת את המדור הלטרלי.
Crural Fascia ו־Retinacula
ה־Deep fascia של השוק נקראת Crural fascia. היא המשך של ה־Fascia lata מהירך, לאחר שזו מסתיימת סביב הברך ומתמזגת עם מבנים גרמיים באזור הדיסטלי של הפמור, הפיקה, והחלק הפרוקסימלי של הטיביה והפיבולה. ה־Crural fascia עבה יחסית, והולכת ומתעבה דיסטלית לרטינקולות סביב הקרסול.
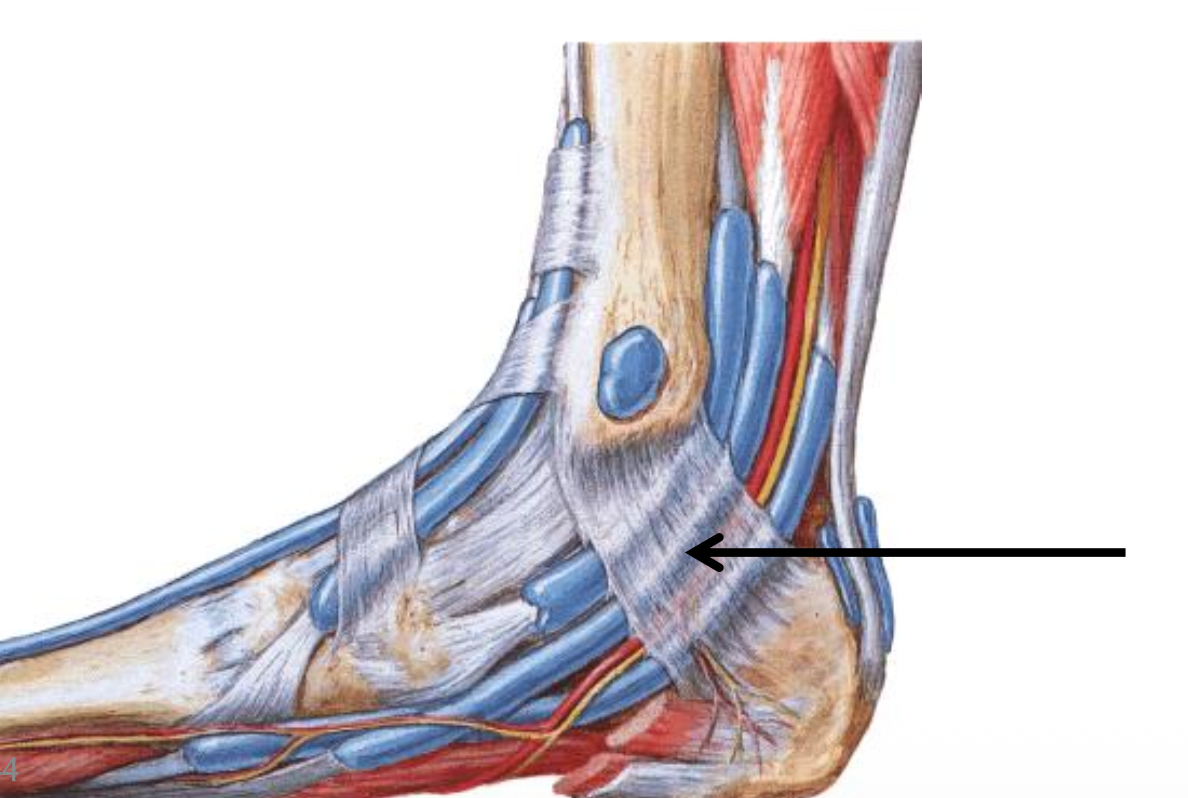
הרטינקולות שהוזכרו
לגידי האקסטנסורים:
- Superior extensor retinaculum
- Inferior extensor retinaculum
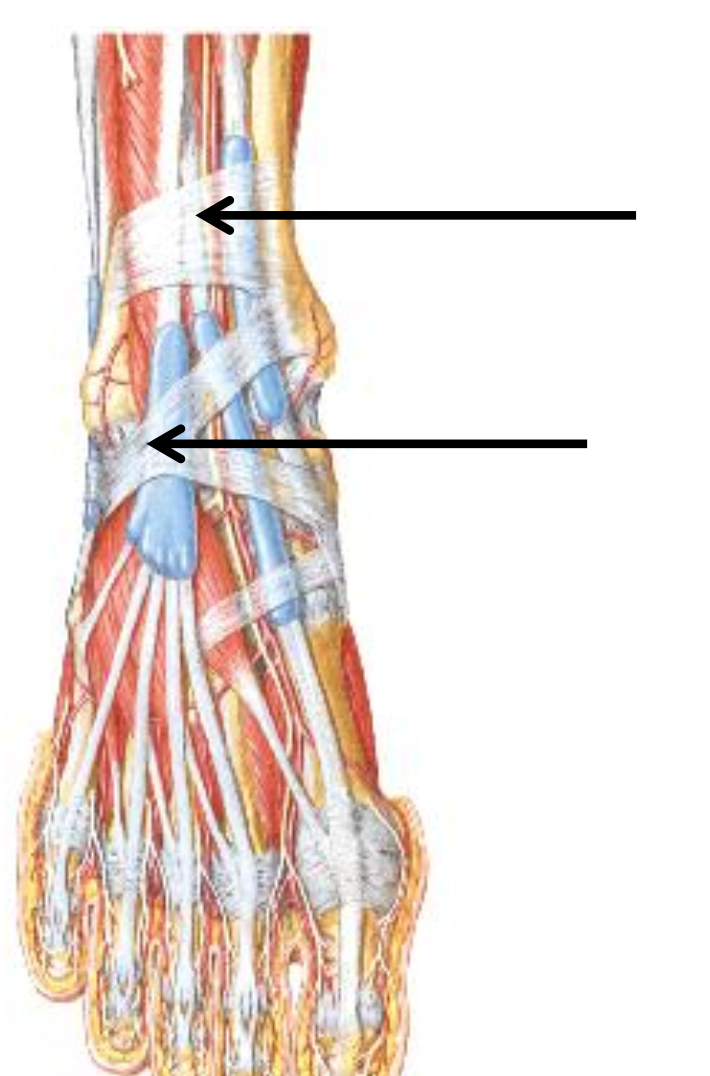
לגידי הפלקסורים:
- Flexor retinaculum
שניים למדור הלטרלי - לפיבולרים:
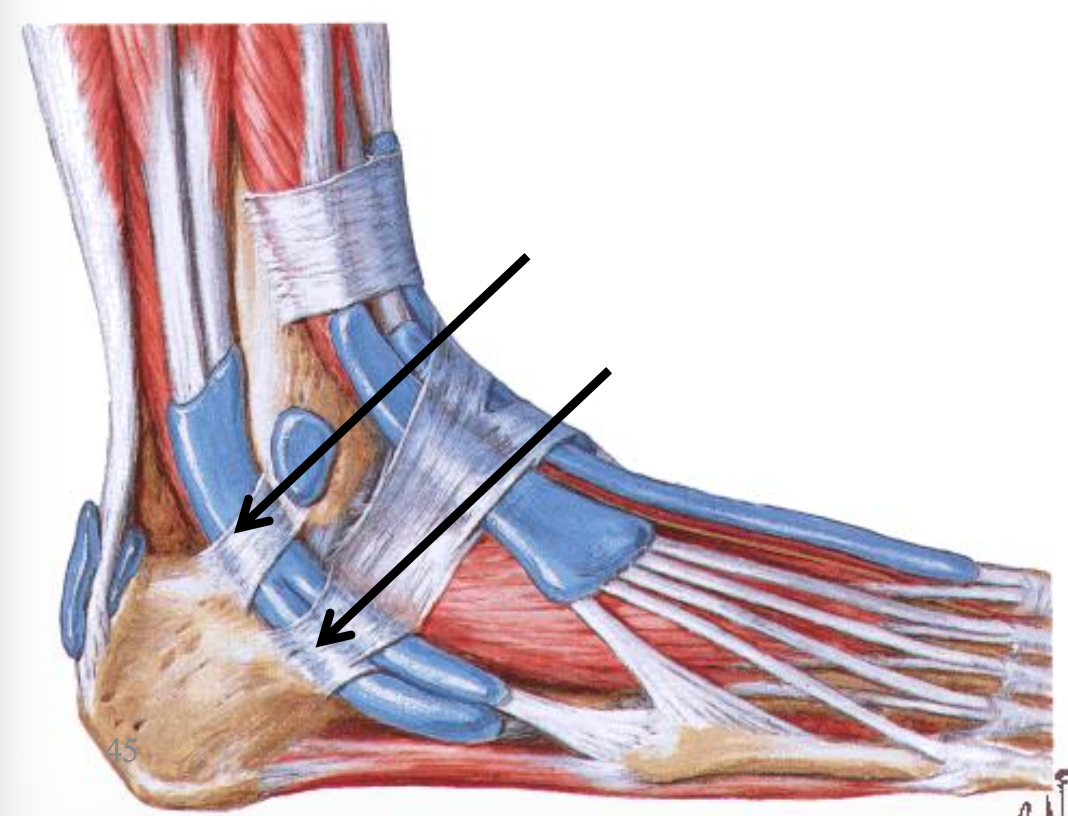
- Superior fibular retinaculum
- Inferior fibular retinaculum
תפקידן: למנוע מהגידים החוצים את המפרק “להתרחק” מהקרסול בזמן תנועה.
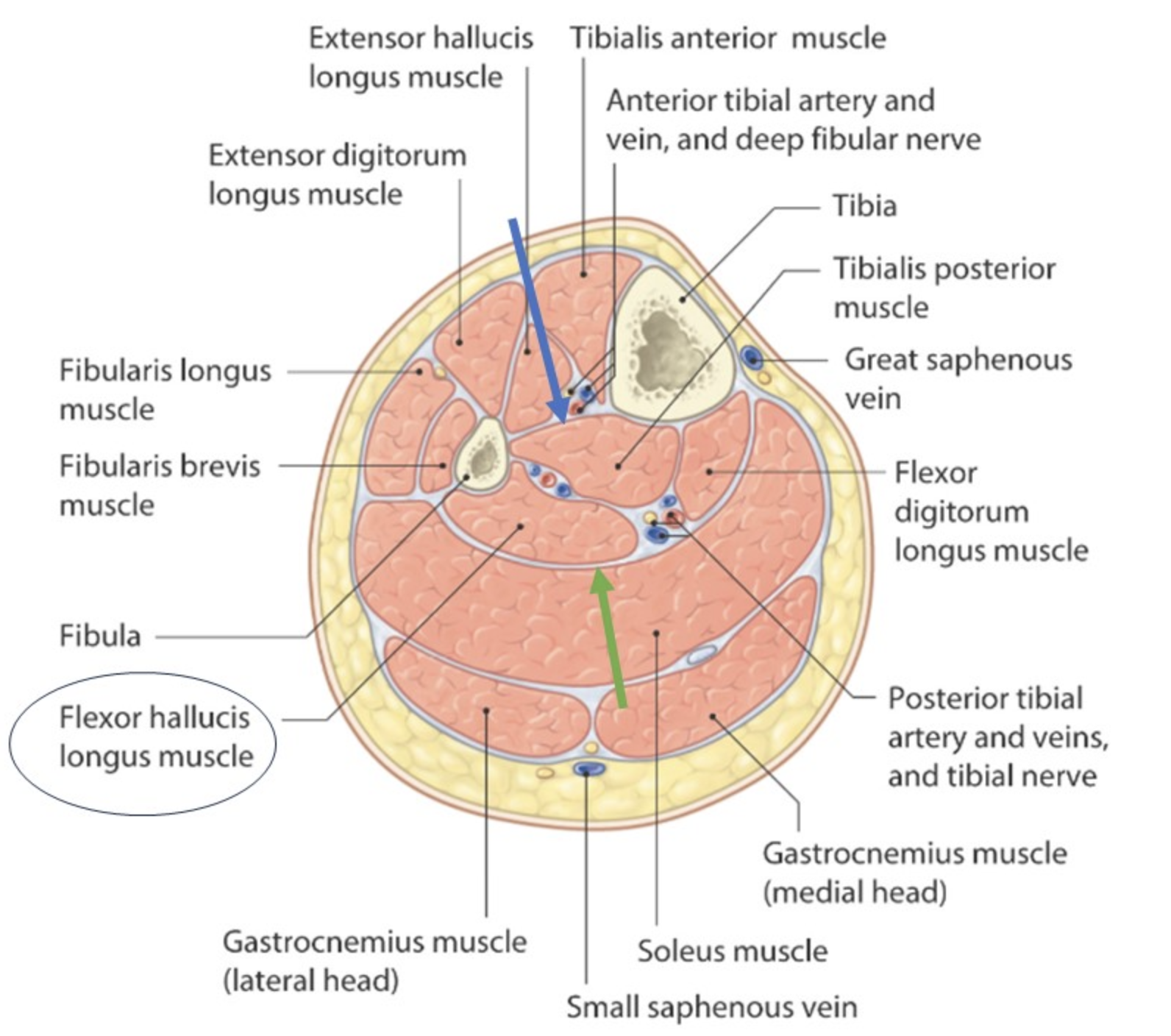
שלושת מדורי השוק
ה־Crural fascia, יחד עם מחיצות וה־Interosseous membrane, מחלקת את השוק ל:
- Anterior compartment - מעוצבב על ידי Deep fibular nerve שהוא פיצול של ה־Common fibular nerve, ומקבל אספקת דם מה־Anterior tibial artery
- Lateral compartment - רק שני שרירים. מעוצבב על ידי Superficial fibular nerve שהוא פיצול של ה־Common fibular nerve, ומקבל אספקת דם מה־Fibular (Peroneal) artery, ענף של ה־posterior tibial artery. אחראי על Eversion.
- Posterior compartment
נוסף לחלוקת המדורים, המדור הפוסטריורי של השוק מחולק על ידי ה־Transverse intermuscular septum לשתי שכבות:
- שכבה שטחית
- שכבה עמוקה
ה־Interosseous membrane, בין הטיביה לפיבולה, כוללת גם פתחים פרוקסימליים ודיסטליים למעבר כלי דם.
חלק ד׳ - המדור הפוסטריורי
עקרונות כלליים
העצבוב של המדור הפוסטריורי, גם השטחי וגם העמוק:
- Tibial nerve (הפיצול הגדול יותר של ה־Sciatic nerve)
מה משותף לארבעת השרירים הבאים: Soleus, Gastrocnemius, Plantaris, Popliteus?
תשובה
כולם מעוצבבים על ידי ה־Tibial nerve.
אספקת הדם:
- Posterior tibial artery
התפקיד הכללי של המדור: flexion, ובעיקר plantar flexion, עם תוספות לפי כל שריר.
המדור הפוסטריורי השטחי
Gastrocnemius
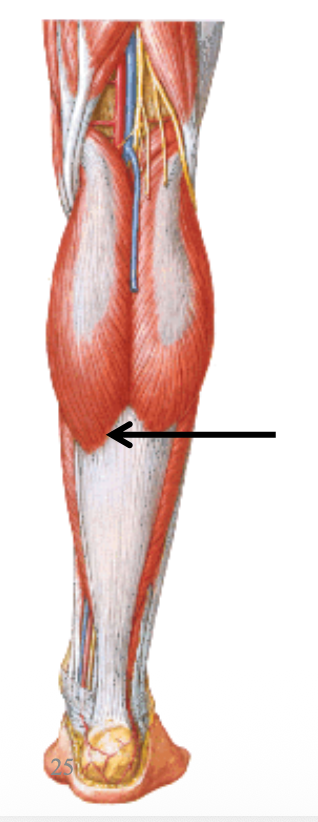
- שני ראשים: medial ו־lateral
- חוצה את הברך
- נאחז פרוקסימלית באזור הקונדיילים של הפמור
- דיסטלית נאחז בקלקנאוס דרך ה־Achilles tendon (גיד אכילס)
- תפקיד: flexion של הברך ו־plantar flexion בקרסול
Soleus
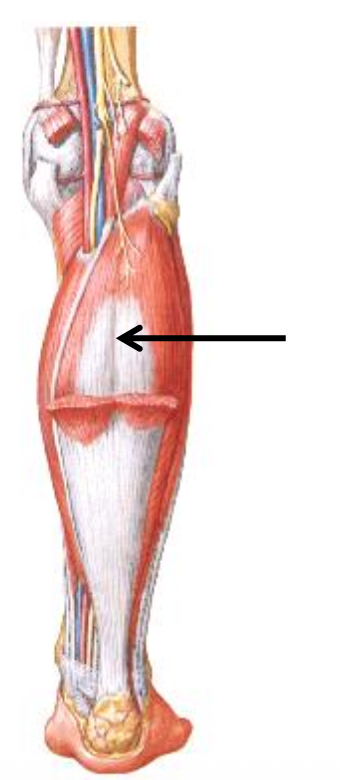 | 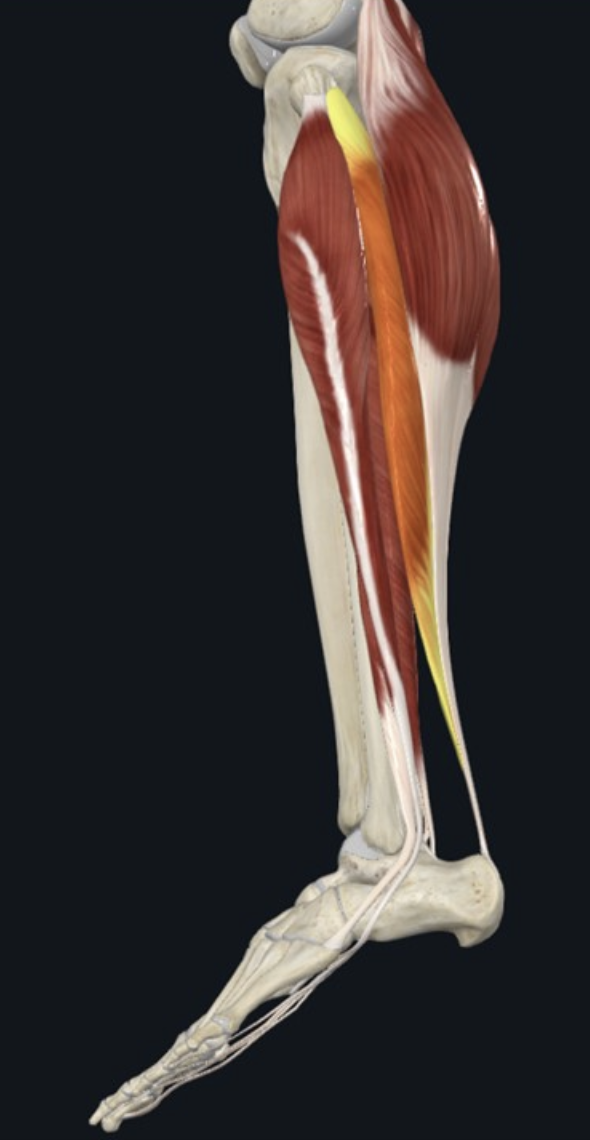 |
- עמוק יותר ל־Gastrocnemius (בתמונה הוסרו שרירי התאומים)
- אינו חוצה את הברך (לא עובר את גובה הברך)
- נאחז ב־Soleal line של הטיביה ובראש הפיבולה
- מצטרף גם הוא ל־Achilles tendon
- יותר Tonic
- מותאם יותר לפעילות ממושכת מאשר לכוח מתפרץ
שריר גדול (בפרט גדול מהתאומים), תופס את רוב המאסה שבסוף מתמזגת לגיד אכילס.
Calcaneal tendon reflex (S1-S2)
Plantaris
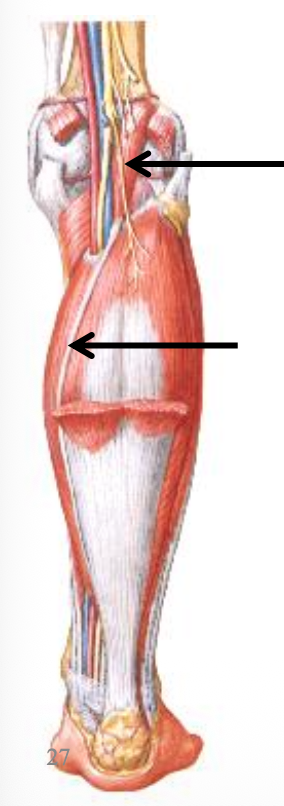
- שריר דק עם גיד ארוך ודק מאוד (יחסית קטן ומיותר, מסייע לשתלים)
- נע בין ה־Gastrocnemius ל־Soleus
- לעיתים חסר, בערך ב־20% מהמקרים
- לעיתים כפול
- תפקודו המוטורי חלש יחסית, תפקידו כנראה יותר proprioceptive (זה לא הוזכר בשיעור). בכל מקרה, מהווה מעין palmaris longus של השוק.
Achilles Tendon - נקודות חשובות
הגיד העבה והחזק ביותר בגוף, מסוגל לשאת עומסים עצומים, אפילו בסדר גודל של פי עשרה ממשקל הגוף במאמצים מסוימים. מצד שני, אספקת הדם שלו בעייתית יחסית, ולכן פציעותיו מחלימות לאט. קרע בגיד תואר כתחושת “בעיטה” או “חבטה” באזור האחורי של השוק. מה שנראה כמו דלקת בגיד לא תמיד יושב בגיד עצמו, אלא לעיתים במעטפת הסינוביאלית, בבורסות או ברקמות סביבו.
פאבלה
Fabella - עצם ססמואידית אפשרית באזור ראשי ה־gastrocnemius, שיש להכיר כדי לא לטעות ולחשוב שמדובר בפרגמנט חופשי או בשבר.
מילולית: Fabella = שעועית קטנה / פול קטן (לפי ChatGPT).
רפלקס אכילס
הקשה על גיד אכילס בודקת את הרפלקס דרך S1–S2, ומחפשים בתגובה plantar flexion.
המדור הפוסטריורי העמוק
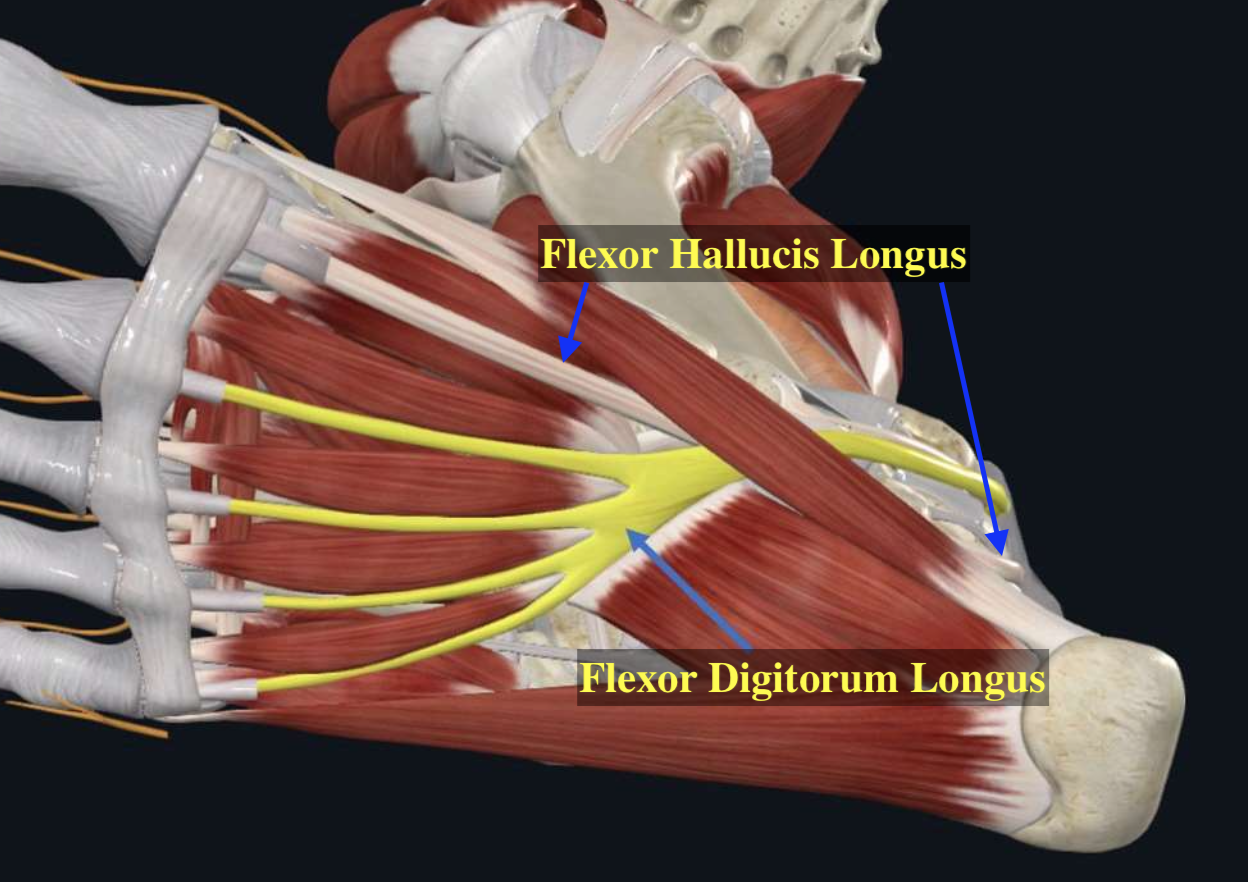
Flexor Hallucis Longus
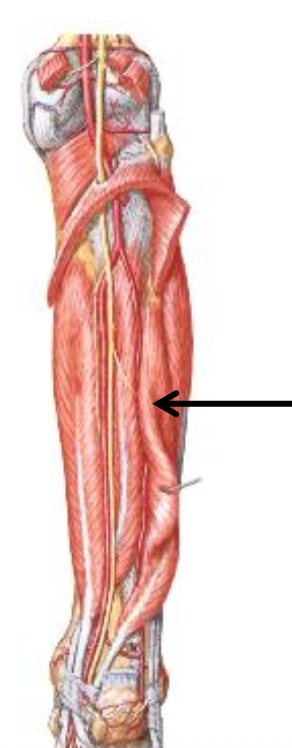
מופיע בתמונה (רגל ימין). הכי לטרלי.
- מוצא - בעיקר מהפיבולה וה־interosseous membrane
- עובר בין הטוברקלים האחוריים של הטלוס
- ממשיך אינפריורית ל־sustentaculum tali
- עובר בין שתי הססמואידיות של מטאטרסל 1
- נאחז ב־distal phalanx של הבוהן הגדולה
- תפקיד: כיפוף הבוהן הגדולה, וסיוע חשוב ל־push-off ול־plantar flexion
Tibialis Posterior
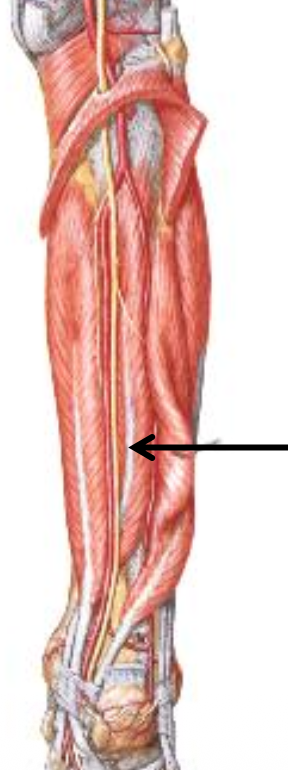
האמצעי במדור העמוק.
- נאחז בטיביה, פיבולה ובעיקר ב־interosseous membrane
- עובר מאחורי ה־medial malleolus (הפטישון המדיאלי)
- נאחז ב־navicular וממשיך גם ל־cuboid ו־cuneiforms
- מבצע Plantar flexion ו־Inversion
- אחד השרירים המרכזיים שתומכים בקשת האורכית המדיאלית
Tibialis Posterior Syndrome / Shin Splints
כאשר הקשת המדיאלית קורסת, השריר הזה נמתח, מושך חזק על אזורי האחיזה שלו על גבי הטיביה, ועלול ליצור תסמונת של overuse עם כאב פריאוסטאלי - צורה של shin splints.
Flexor Digitorum Longus
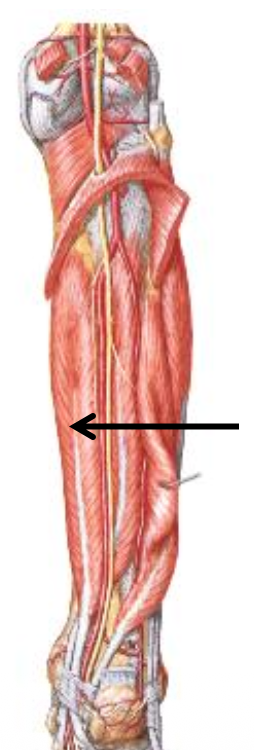
מכופף הבהונות.
- מדיאלי יותר
- מוצא מהטיביה
- עובר מאחורי ה־medial malleolus
- מגיע עד ה־distal phalanges של אצבעות 2–5
- תפקיד: כיפוף אצבעות 5-2 וסיוע ל־plantar flexion
Tarsal Tunnel
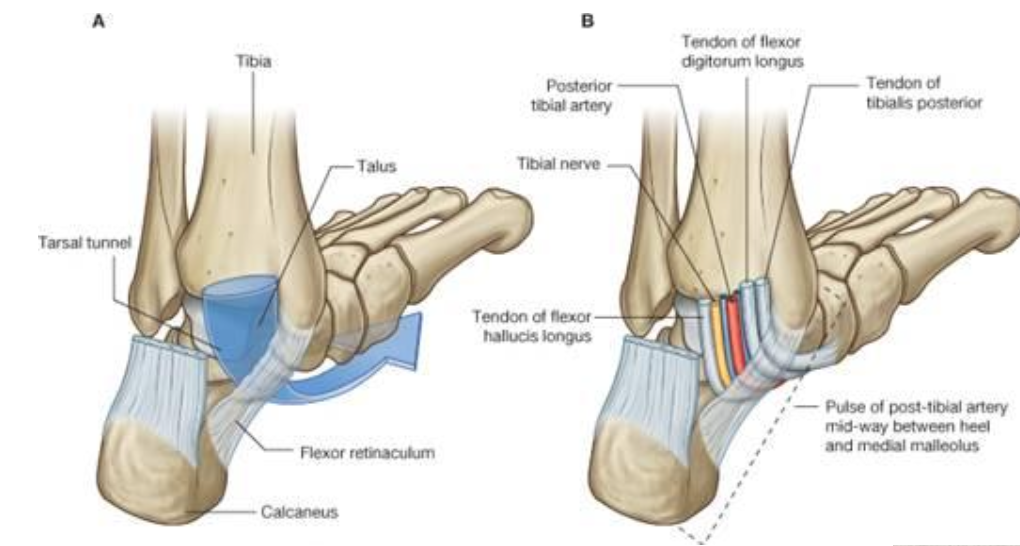
התעלה הטרסלית נמצאת מתחת ל־flexor retinaculum, והיא המקבילה לתעלה הקרפלית בכף היד. בתוכה עוברים:
- Tibialis posterior
- Flexor digitorum longus
- Posterior tibial artery
- Tibial nerve
- Flexor hallucis longus
סדר ההופעה מאחורי ה־medial malleolus ניתן לזכירה באמצעות המשפט:
- Tom, Dick AN Harry
כלומר:
- Tibialis posterior
- Flexor Digitorum longus
- posterior tibial Artery
- tibial Nerve
- flexor Hallucis longus
Tarsal Tunnel Syndrome
פחות נפוץ מתסמונת התעלה הקרפלית, אבל קיים. במצבים של קריסה מדיאלית / פרונציה נוצר לחץ בתעלה, והמבנים הפגיעים ביותר הם העצב הטיביאלי וכלי הדם הטיביאליים. הביטוי: נימול, תחושת זרמים, או כאב באזור הפלנטרי / באזור התעלה עצמה.
חלק ה׳ - המדור האנטריורי
עקרונות כלליים של המדור האנטריורי
המדור האנטריורי מקבל:
- עצבוב: Deep fibular nerve
- אספקת דם: Anterior tibial artery
הוא מכיל לרוב 3–4 שרירים:
- Tibialis anterior
- Extensor hallucis longus
- Extensor digitorum longus
- Fibularis tertius - קיים לעיתים בלבד
המדור הזה הוא מעין “תמונת מראה” של המדור הפוסטריורי העמוק: אם שם היו flexor hallucis longus, flexor digitorum longus ו־tibialis posterior, כאן יש extensor hallucis longus, extensor digitorum longus ו־tibialis anterior.
Tibialis Anterior
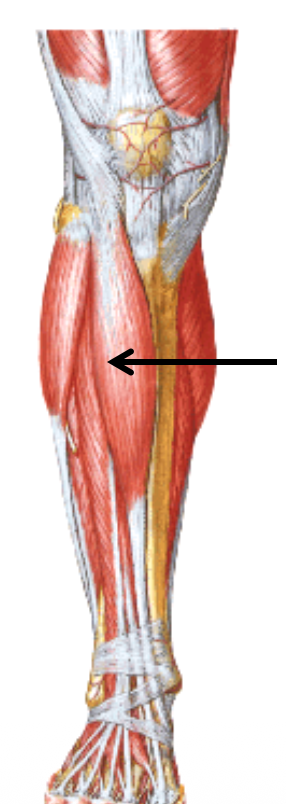
- מוצא מה־lateral condyle של הטיביה, מגוף הטיביה ומה־interosseous membrane
- עובר תחת ה־extensor retinacula
- נאחז ב־medial cuneiform ובבסיס המטאטרסל הראשון
- מבצע dorsiflexion ו־inversion
ה־Tibialis anterior וה־Tibialis posterior הם סינרגיסטים ב־inversion, אבל אנטגוניסטים ברמת dorsiflexion/plantar flexion.
Tibialis Anterior as Shock Controller
בנוסף לכך, בעת ריצה או הליכה בירידה, ה־Tibialis Anterior עובד לעיתים אקסצנטרית כדי למנוע מכף הרגל “להצליף” ברצפה. לכן הוא עלול לכאוב במיוחד במסעות בירידות.
Shin Splints קדמי
כמו ב־tibialis posterior, גם כאן overuse יכול ליצור shin splints, אבל עם כאב בקדמת השוק.
Extensor Hallucis Longus
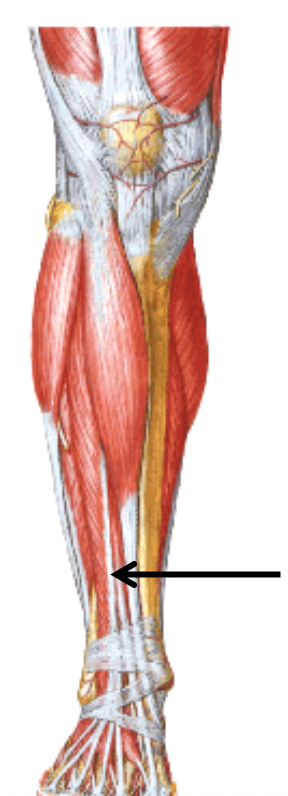
- מוצא מהפיבולה וה־interosseous membrane
- מגיע ל־distal phalanx של הבוהן הגדולה
- תפקיד עיקרי: extension של הבוהן הראשונה
- בנוסף מסייע מעט ב־dorsiflexion
Extensor Digitorum Longus
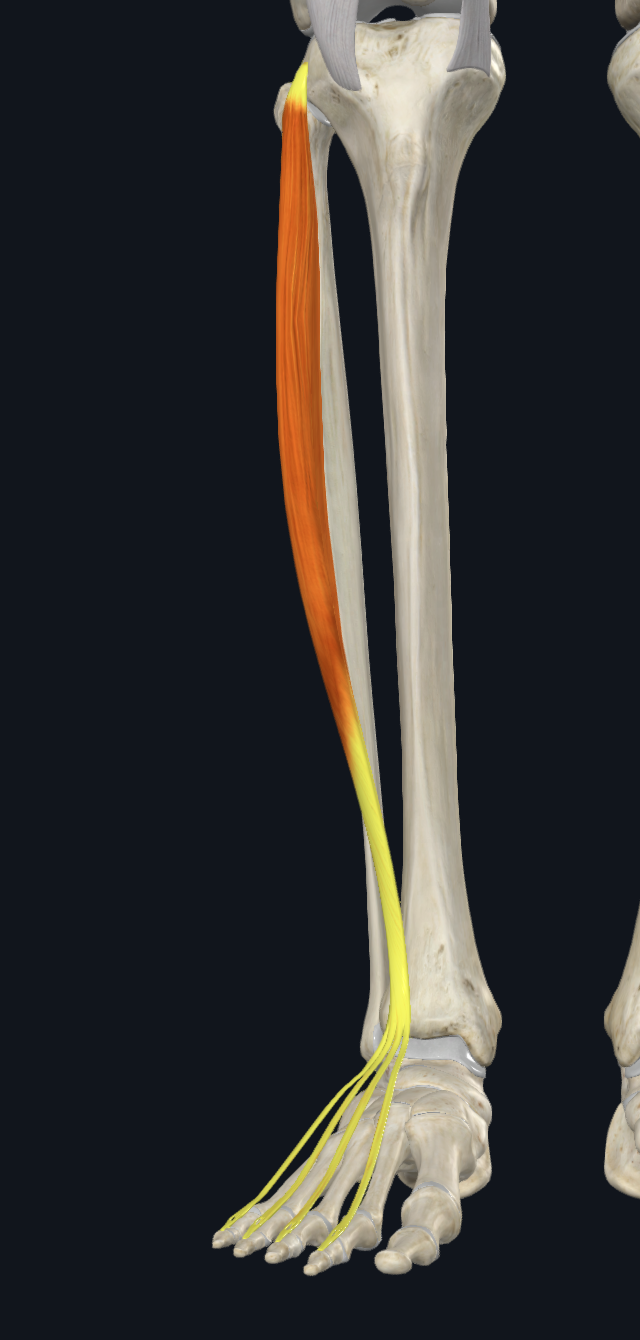
- מוצא לטראלית יותר מהפיבולה
- מגיע לאצבעות 2–5
- גידיו מתפצלים, ובגב האצבעות יש extensor expansion
- מבצע extension של האצבעות, ותורם גם ל־dorsiflexion
הוזכר גם כי יש לו עזרה מצד השרירים הקטנים הדורסליים של כף הרגל:
- Extensor digitorum brevis
- Extensor hallucis brevis
Fibularis Tertius
שריר שאינו קיים אצל כולם. נראה לעיתים כשלוחה של extensor digitorum longus. למרות שמו, הוא שייך למדור האנטריורי:
- עצבוב: deep fibular nerve (למרות שהוא פיבולרי)
- מסייע ב־dorsiflexion
- מסייע גם ב־eversion
כך שהוא סינרגיסט לפיבולריים ברמת Eversion, אבל אנטגוניסט להם ברמת plantar/dorsi flexion.
Compartment Syndrome - תסמונת המדור
compartment syndrome הוא מצב של הצטברות נוזל - דם, דלקת, זיהום או כל נוזל אחר - בתוך מדור סגור. הוא שכיח במיוחד בשוק, ובתוכו במיוחד במדור האנטריורי, בגלל ה־crural fascia העבה והמחיצות החזקות. הלחץ עולה, לוחץ על כלי הדם ועל ה־deep fibular nerve, ויכול לגרום לכאב, נפיחות ובהמשך לפגיעה באספקת הדם ולנמק. הטיפול הדחוף: fasciotomy.
Shin Splints - סיכום
שין ספלינט הוא מצב של overuse, עם משיכה מוגברת של שרירי השוק על הפריאוסט של הטיביה, קדמית או אחורית. זה נפוץ במיוחד אצל רצים, אצל מי שרצים בירידה, ואצל אנשים עם מבנה כף רגל שמכניס את השרירים התומכים בקשת למתח ממושך. הוזכר גם bone scan כאמצעי הדמיה שבו אזורים פצועים/דלקתיים קולטים יותר חומר ונראים כ”כתמים שחורים”.
חלק ו׳ - המדור הלטרלי
עקרונות כלליים של המדור הלטרלי
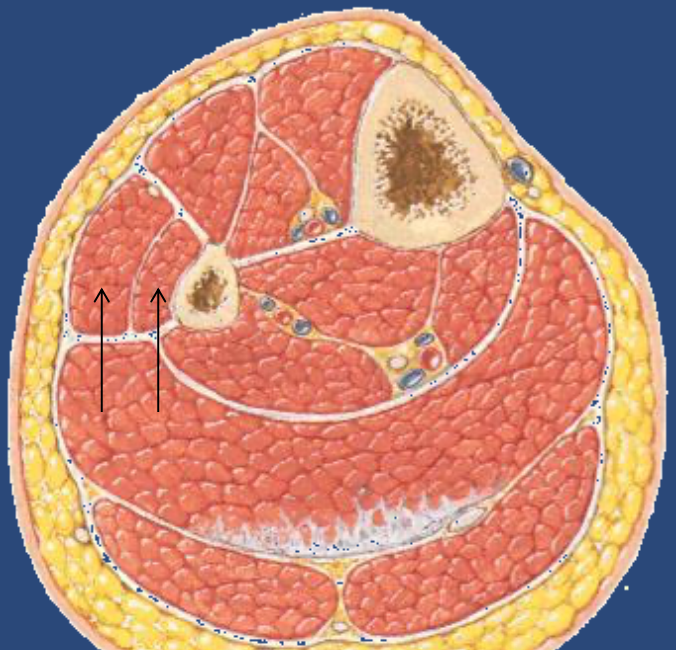
המדור הלטרלי (פיבולרי) מכיל שני שרירים בלבד (הפיבולריים)
- Fibularis Longus
- Fibularis Brevis
עצבוב:
- Superficial fibular nerve
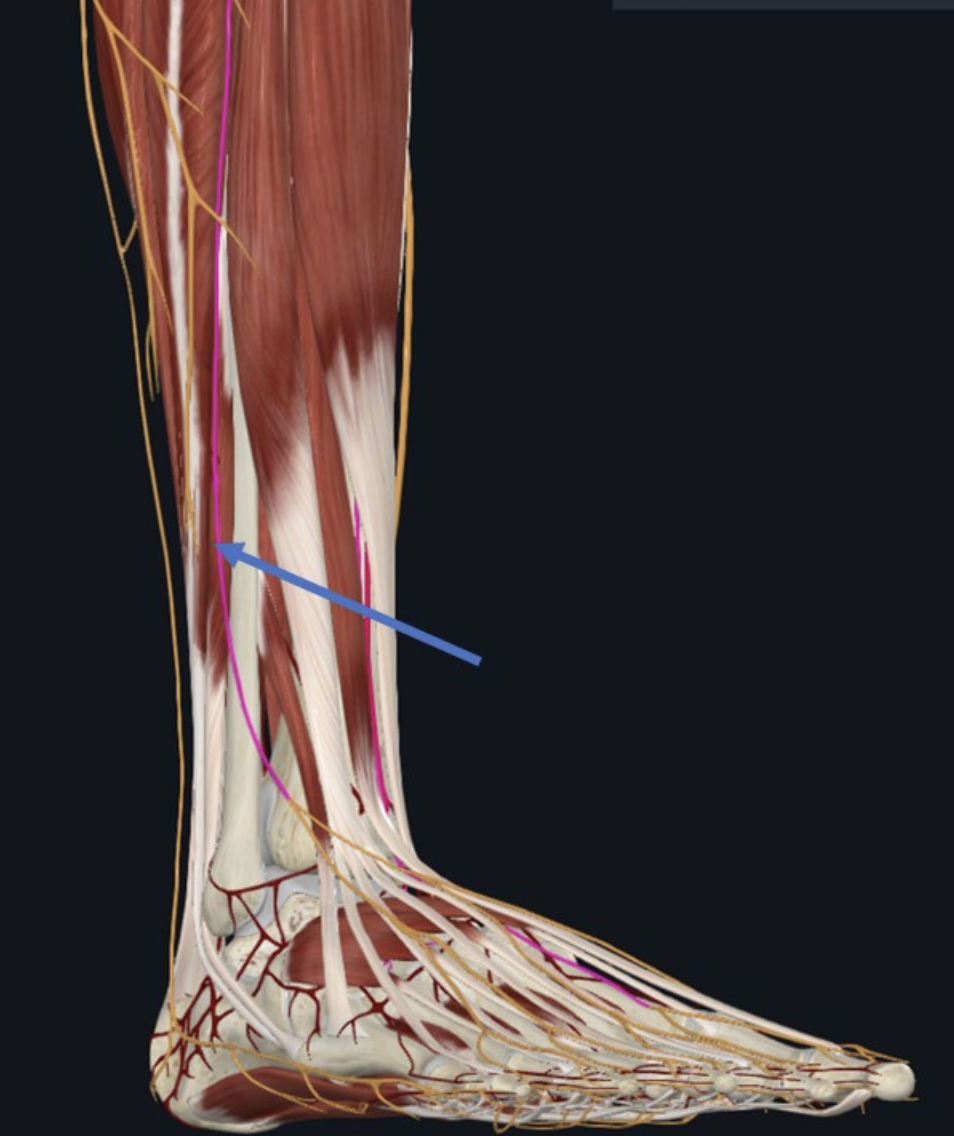
אספקת דם:
- Fibular (Peroneal) artery, ענף של ה־posterior tibial artery
התפקיד העיקרי של המדור:
- Eversion
- וגם plantar flexion במידה מסוימת
Fibularis Longus
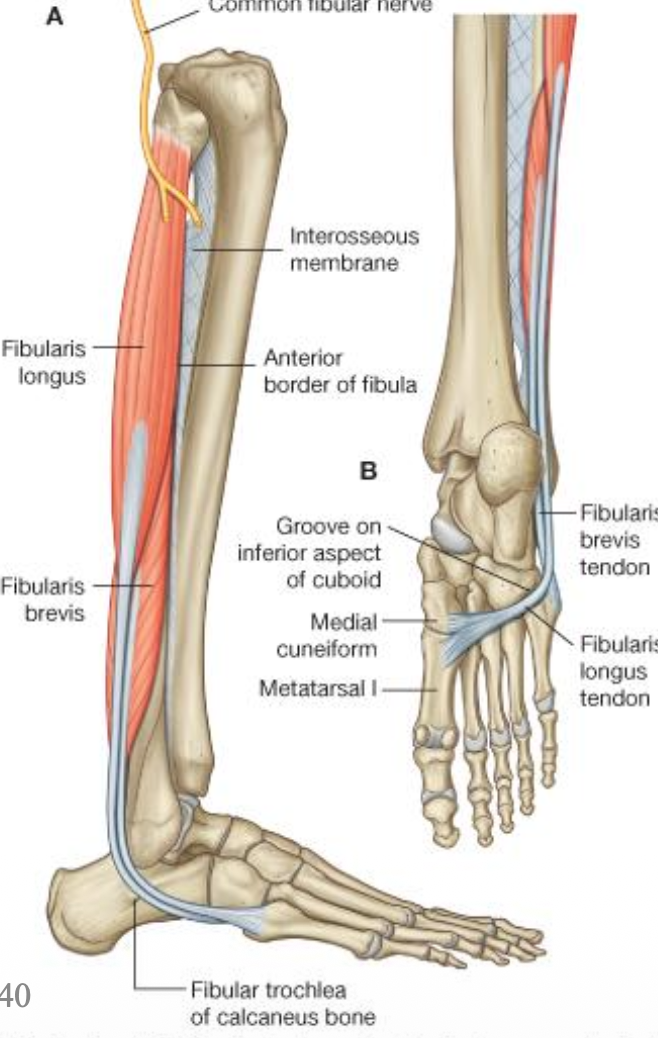
- נאחז בצד הלטרלי של הפיבולה, מאזור הראש ומעט דיסטלית לו
- הגיד שלו עובר פוסטריורית ל־lateral malleolus
- מוחזק ע״י Fibular retinacula
- נכנס ל־Groove on cuboid
- חוצה את כל כף הרגל, עובר ב־groove שעל ה־cuboid, ונאחז בצד המדיאלי בבסיס המטאטרסל הראשון וגם באזור ה־medial cuneiform
המעבר שלו חשוב גם פונקציונלית וגם קלינית. בגלל המסלול הפוסטריורי-לטרלי שלו הוא מסייע בהתנגדות לנקע inversion.
Fibularis Brevis
- עמוק ל־fibularis longus
- מתחיל יותר דיסטלית בפיבולה
- עובר גם הוא פוסטריורית ל־Lateral malleolus
- נאחז ב־Tuberosity of 5th metatarsal
חלק ז׳ - קשתות כף הרגל
לכף הרגל שלוש קשתות:
- Medial longitudinal arch
- Lateral longitudinal arch
- Transverse arch
הקשת הרוחבית - Transverse Arch
הקשת הרוחבית היא מבנה גרמי יחסית קשיח, שנבנה סביב אזור ה־cuneiforms וראשי המטאטרסלים. אבן הראשה תוארה באזור המטאטרסל השני / ה־intermediate cuneiform.
הקשתות האורכיות
הקשת המדיאלית נשענת על הטלוס כאבן ראשה. הקשת הלטרלית נשענת על הקובואיד כאבן ראשה.
מי תומך בקשתות?
- Tibialis anterior
- Tibialis posterior
- השרירים הפיבולריים - בעיקר בקשת הלטרלית
- השרירים האינטרינזיים של כף הרגל
- Plantar fascia / plantar aponeurosis
- רצועות עמוקות כמו long plantar ligament
הקשתות פועלות כמו טרמפולינה: הן סופגות זעזוע, אוגרות אנרגיה בזמן הדריכה, ומשחררות אותה לצעד הבא.
חלק ח׳ - עצבים
Tibial Nerve
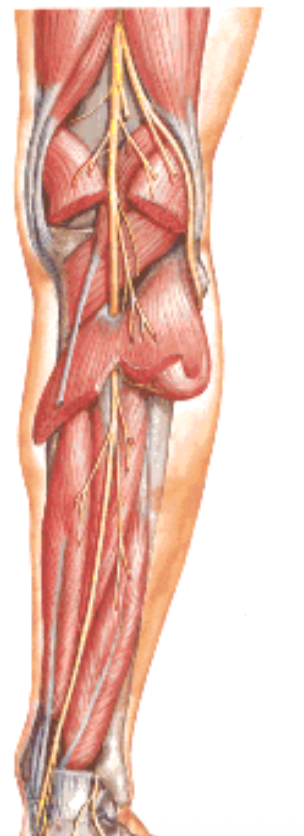
ה־Tibial nerve הוא הפיצול הגדול מבין פיצולי ה־Sciatic nerve. הוא עובר דרך ה־popliteal fossa, נכנס למדור הפוסטריורי בין השכבה השטחית והעמוקה, ומעצבב את כל השרירים של המדור הפוסטריורי - השטחיים והעמוקים. לפני הכניסה לתעלה הטרסלית הוא שולח ענפים תחושתיים לאזור העקב, ואחר כך מתפצל ל:
- Medial plantar nerve
- Lateral plantar nerve
Medial and Lateral Plantar Nerves
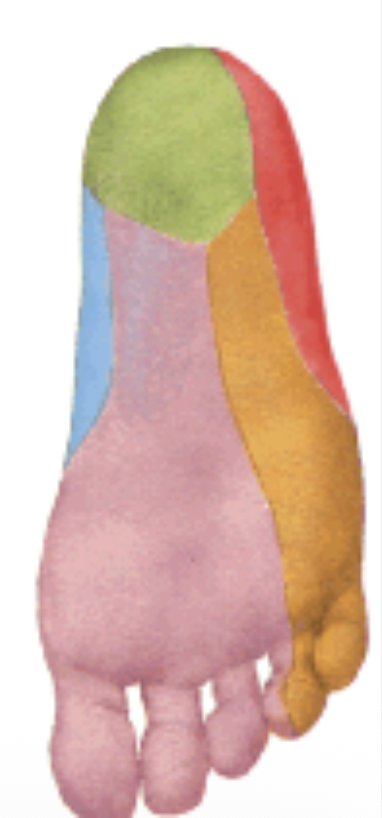
- Medial plantar - עצבוב סנסורי עיקרי של הצד הפלנטרי, ועצבוב מוטורי רק ל־4 שרירים אינטרינזיים מקביל למדיאן. (הצבע הוורוד בתמונה)
- Lateral plantar - עיקר העצבוב המוטורי של שאר שרירי כף הרגל, עם תחושה לחלק קטן יותר של הכף (הכתום בתמונה). מקביל לאולנר.
אפשר להשוות ביניהם ל־Median/Ulnar בכף היד, רק עם היפוך יחסי בגלל מנח כף הרגל.
להשלמת הצבעים:
- הצבע הכחול - Saphenous nerve
- הצבע האדום - Sural nerve
ויתרנו על הירוק.
Common Fibular Nerve
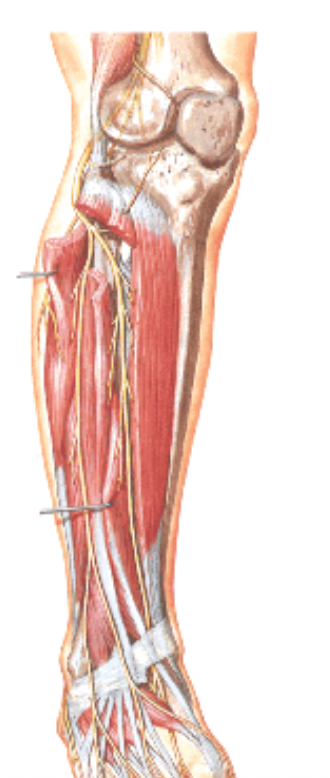
הפיצול הקטן יותר של ה־Sciatic. עובר לטרלית לאורך גיד ה־biceps femoris (של ה־Hamstring), מגיע לאזור ראש/צוואר הפיבולה - ושם הוא פגיע במיוחד כי הוא שטחי. אחר כך מתפצל ל:
- Superficial fibular nerve
- Deep fibular nerve
פגיעה ב־common fibular nerve - Foot drop
פגיעה ב־Common fibular nerve, או במקורותיו הרדיקולריים, עלולה לשתק את שרירי המדור האנטריורי וליצור drop foot: כף הרגל אינה מצליחה להתרומם בדורסיפלקשן. התוצאה הקלינית היא high-steppage gait - הרמה מוגזמת של הירך בזמן הליכה כדי שהאצבעות לא יתחככו בקרקע.
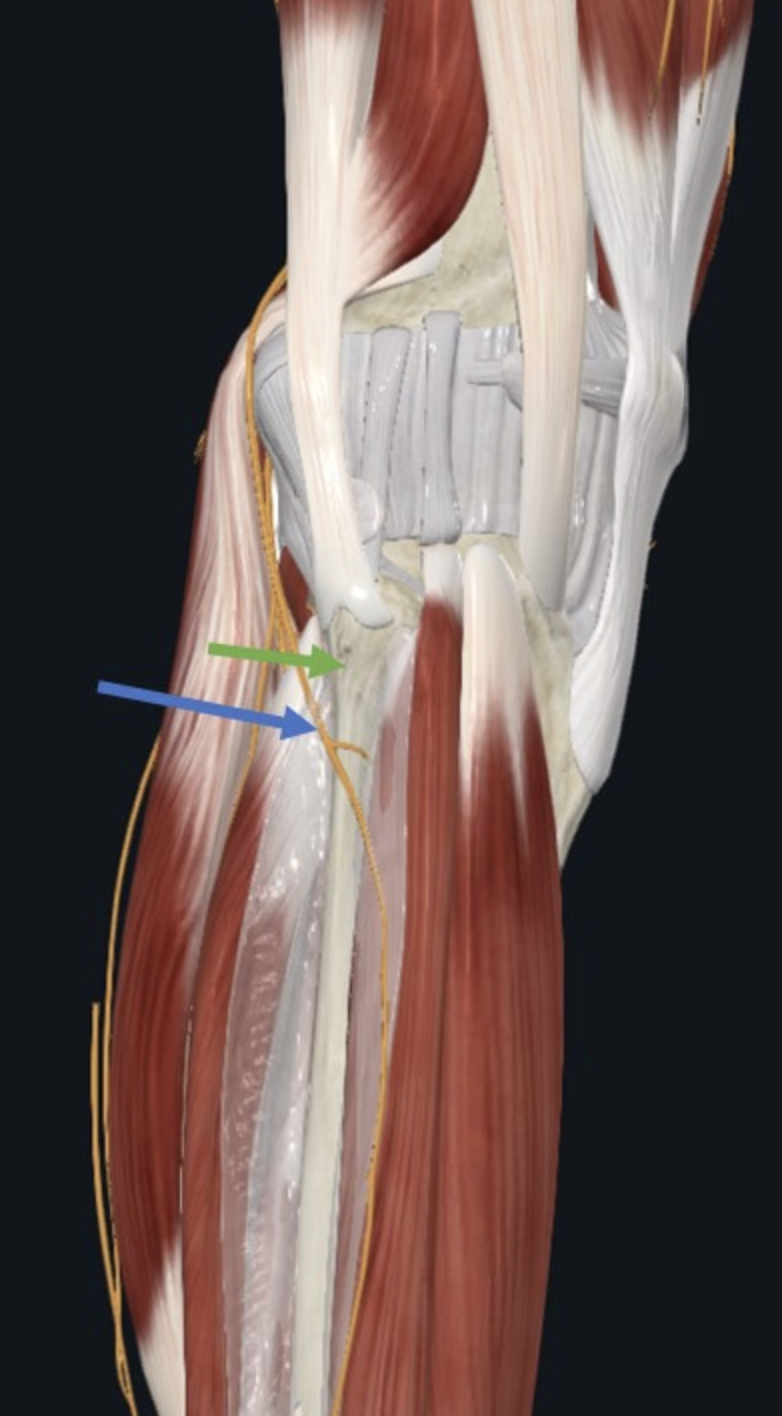
שאלה לדוגמה: ראית הליכה עם הליכת High-steppage gait, איפה תהיה הפגיעה?
התשובה המצופה היא פגיעה ב־Common fibular nerve, בדרך כלל סביב ראש/צוואר הפיבולה, או פגיעה פרוקסימלית יותר במסלול שמזין אותו.
כדי לא לבלבל: אם הפגיעה היא בענף Deep fibular nerve דיסטלית אחרי שכבר נתן ענפים מוטוריים למדור האנטריורי, הביטוי יהיה בעיקר תחושתי ב־first web space; אבל פגיעה פרוקסימלית בענף העמוק לפני הענפים המוטוריים יכולה לפגוע גם בדורסיפלקשן.
Superficial Fibular Nerve
- מעצבב את Fibularis Longus ו־Fibularis Brevis
- אחר כך הופך שטחי
- נותן את עיקר התחושה לגב כף הרגל ולאזור לטרלי של השוק
Deep Fibular Nerve
- נכנס למדור האנטריורי
- נע יחד עם ה־anterior tibial artery
- מעצבב את כל שרירי המדור האנטריורי
- ממשיך גם לשרירים הדורסליים הקטנים של כף הרגל
- נותן תחושה רק לאזור קטן מאוד: first web space בין אצבע 1 ל־2
זה שימושי מאוד מבחינת localization: אם יש פגיעה מוטורית של הדורסיפלקשן עם פגיעה תחושתית רק ב־first web space - ייתכן שהבעיה דיסטלית יותר, ב־deep fibular nerve בלבד ולא ב־common fibular nerve כולו.
בתמונה למעלה - האפור זה superficial. הצהוב זה ה־deep.
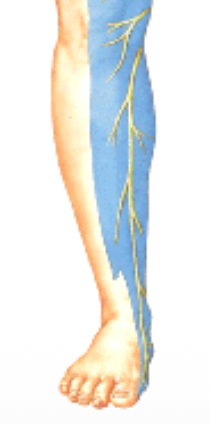
Sural Nerve ו־Saphenous Nerve
- Sural nerve - נוצר מתרומה של tibial ו־common fibular, ונותן תחושה לפן הפוסטרו־לטרלי של השוק
-
Saphenous nerve - ענף של femoral nerve, יורד במדיאל השוק עד הצד המדיאלי של כף הרגל
חלק ט׳ - עורקים, ורידים ולימפה
עורקים
Popliteal Artery → Anterior tibial artery + Posterior tibial artery
ה־popliteal artery מתפצל בגבול התחתון של ה־popliteal fossa ל:
- Anterior tibial artery
- Posterior tibial artery
Anterior Tibial Artery
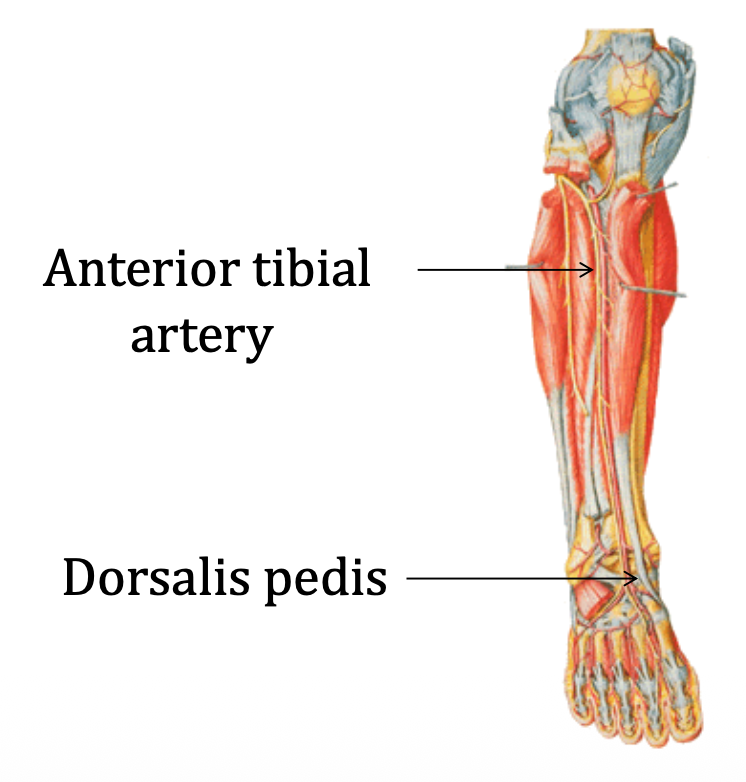
- מבקע את ה־Interosseous membrane קדימה
- מספק את המדור האנטריורי
- באזור הקרסול משנה שם ל־Dorsalis pedis (דורסלי - גבי; פדיס - כף הרגל)
- ה־dorsalis pedis ניתנת למישוש ומשמשת להערכת אספקת דם לכף הרגל, במיוחד באוכלוסיות רלוונטיות כמו סוכרתיים
ה־dorsalis pedis ממשיכה על גב כף הרגל, שולחת קשתות דורסליות, ואז שוקעת בין מטאטרסל 1 ו־2 ליצירת אנסטומוזה עם כלי הדם הפלנטריים.
Posterior Tibial Artery
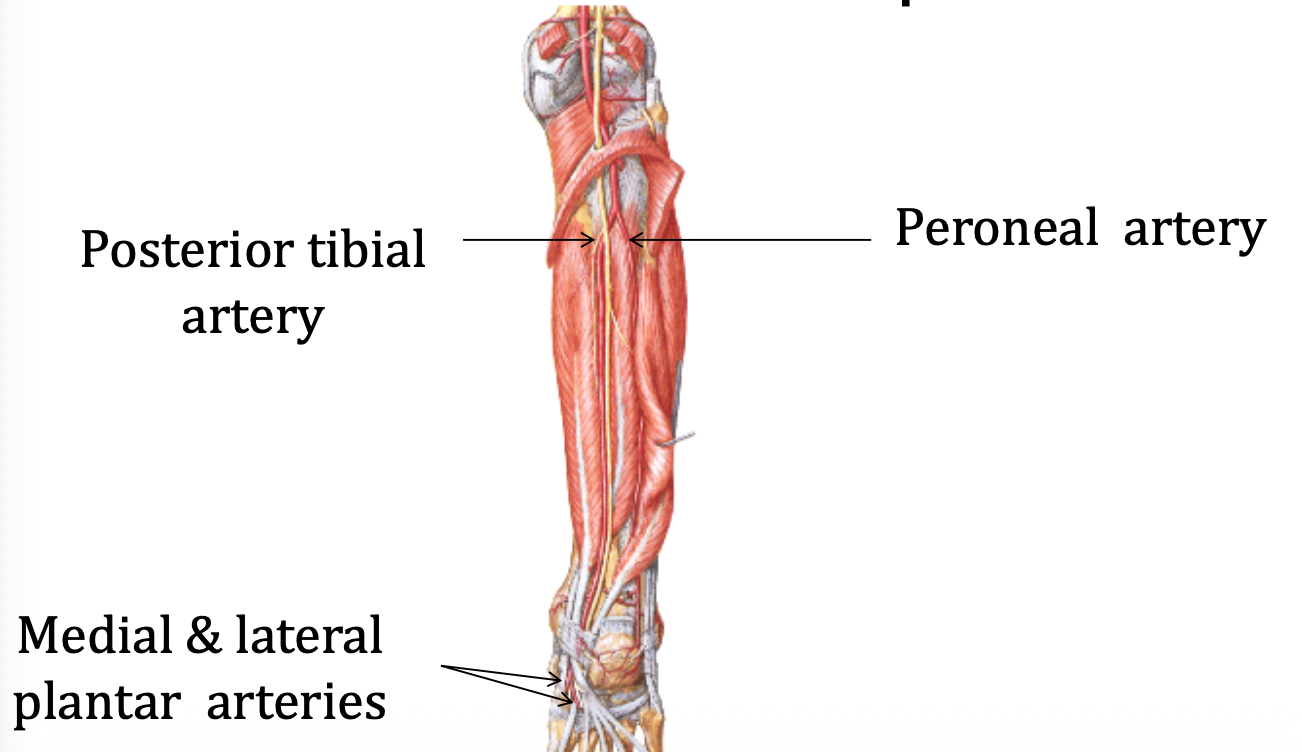
- הפיצול הגדול יותר
- יורד בין השכבה השטחית והעמוקה במדור הפוסטריורי
- שולח את ה־Fibular/Peroneal artery למדור הלטרלי
- נכנס לתעלה הטרסלית יחד עם ה־tibial nerve
- מתפצל ל:
- Medial plantar artery
- Lateral plantar artery
ורידים
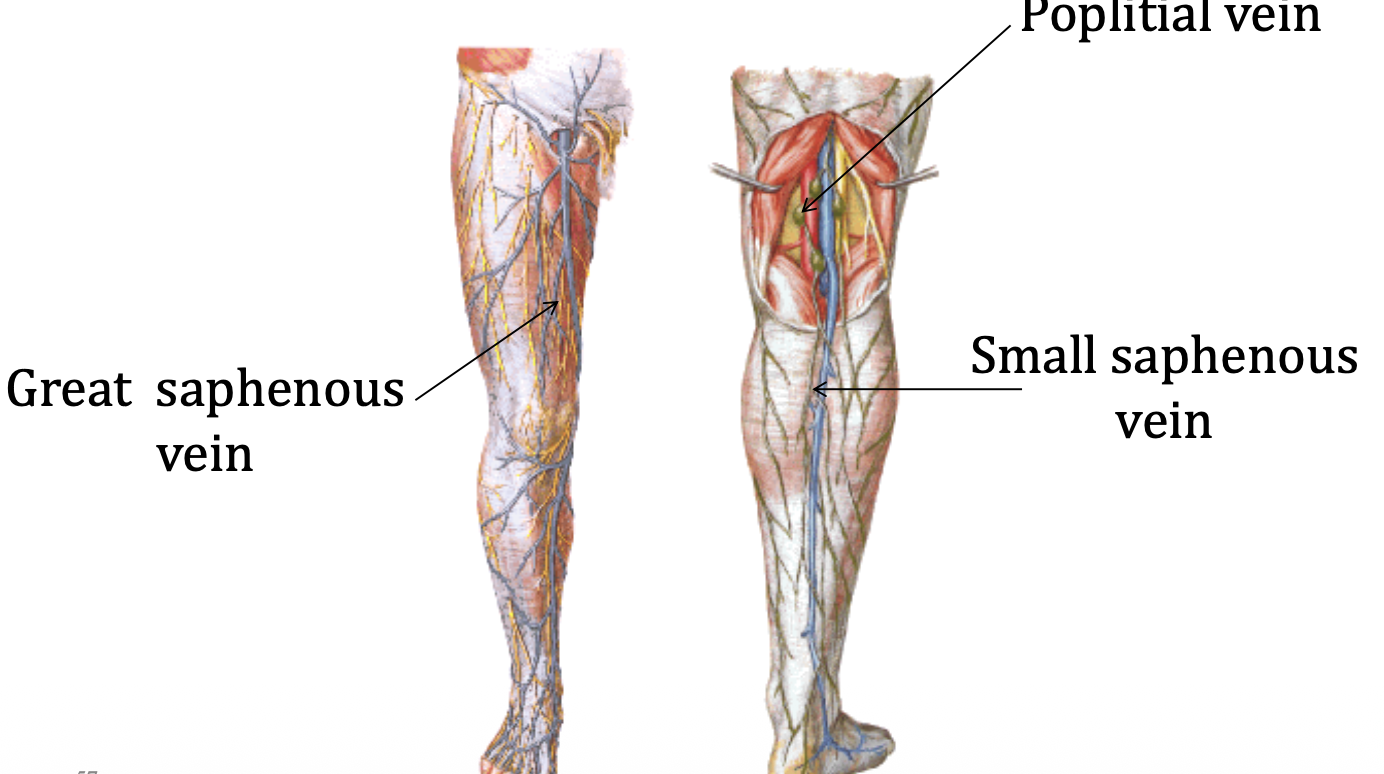
הוזכרו:
- Small saphenous vein - מאזור הקרסול הלטרלי-אחורי לכיוון ה־popliteal region
- Great saphenous vein - בצד המדיאלי של השוק והירך
- ורידים עמוקים המלווים את העורקים במסלולם ובשמם
חתך שפגע ב־Small saphenous vein, באיזה עצב פגע בסבירות הגבוהה ביותר?
התשובה היא ב־Sural nerve, כי הוא עובר יחד עם ה־small saphenous vein באזור הלטרלי-אחורי של השוק.
ניקוז לימפתי
לא פירטנו.
באזור ה־popliteal fossa יש ריכוז לימפתי שמנקז את כף הרגל והשוק, ומשם הניקוז ממשיך פרוקסימלית לעבר האזור האינגווינלי.
כף הרגל
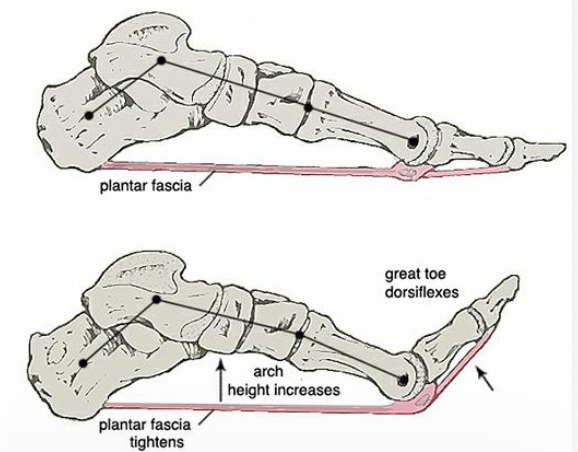
למעלה - במצב רגיל. למטה - דורבן.
רקמות שטחיות ו־Plantar Fascia
באזור העקב יש כרית שומן עבה יחסית, עם מחיצות, שתורמת לריפוד ולבלימת זעזועים. עמוק יותר נמצאת ה־Plantar fascia, ובמרכזה התעבות שנקראת Plantar aponeurosis. היא נאחזת באזור העקב, נמתחת לאורך כף הרגל, ותפקידה לעזור בהחזקת כף הרגל ובמניעת שקיעה של הקשת.
דורבן הוזכר כתוצאה של עומס ומשיכה כרונית באזור ה־plantar fascia / plantar aponeurosis, בעיקר באזור האחיזה לעקב. הדלקת והמשיכה החוזרת יכולות לגרום עם הזמן להיווצרות בליטה גרמית דמוית קוץ.
הערה קלינית: קיצור של התאומים וההמסטרינגס יכול להגביר מתח בכף הרגל, ולכן מתיחות וחבישה עשויות להקל במקרים מסוימים של כאב פלנטרי.
בדומה לכף היד, גם בגב כף הרגל ה־deep fascia דקה יחסית. לכן חתך, דימום או נפיחות בתוך כף הרגל יכולים להתבטא הרבה פעמים דווקא בגב כף הרגל, כי קל יותר לנפיחות “לפרוץ” לכיוון הדורסלי.
השרירים הדורסליים של כף הרגל
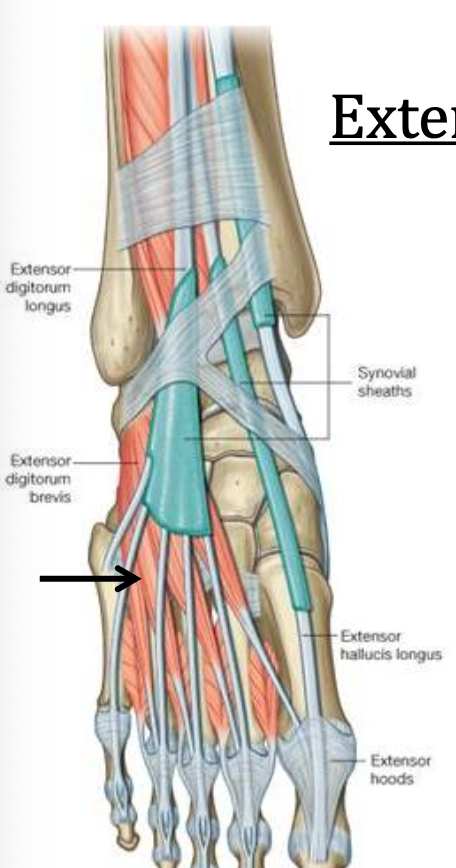 |  |
בגב כף הרגל נמצאים שני שרירים אינטרינזיים קצרים, שהם המקבילים הקצרים לשרירי ה־longus מהמדור האנטריורי:
- Extensor digitorum brevis
- Extensor hallucis brevis
שניהם יוצאים ממוצא משותף יחסית בגב כף הרגל. אחד הגידים הולך לבוהן הגדולה, וגידים נוספים הולכים לאצבעות האחרות ומתחברים ל־extensor hood / extensor expansion.
עצבוב:
- Deep fibular nerve
.png)
המדור הפלנטרי
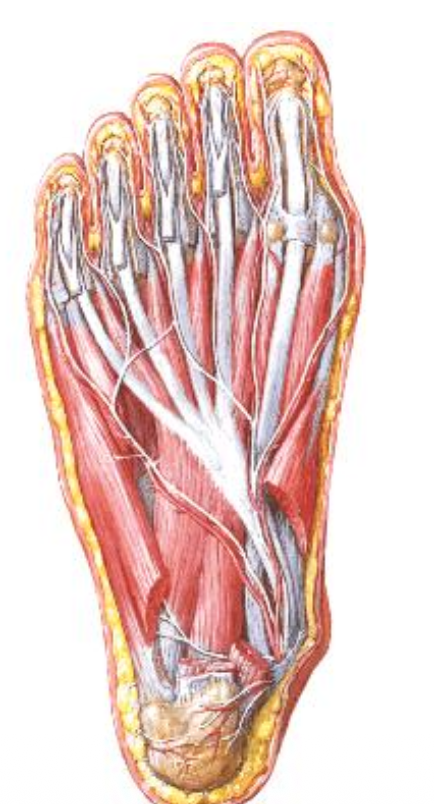
חשוב לדעת בעיקר:
- באיזו שכבה נמצא כל שריר
- מה העצבוב הכללי
- מהם החריגים של ה־Medial plantar nerve
כלל אצבע לעצבוב:
- ברירת המחדל של רוב השרירים האינטרינזיים בכף הרגל היא ה־Lateral plantar nerve.
- ה־Medial plantar nerve דומה מבחינה רעיונית ל־median nerve בכף היד: יש לו אזור תחושתי רחב יחסית, אבל מוטורית הוא מעצבב רק קבוצת שרירים קטנה.
- החריגים שצריך לזכור כמעוצבבים על ידי Medial plantar nerve הם:
- Abductor hallucis
- Flexor digitorum brevis
- Flexor hallucis brevis
- Lumbrical 1
כל שאר השרירים הפלנטריים המוזכרים כאן - Lateral plantar nerve.
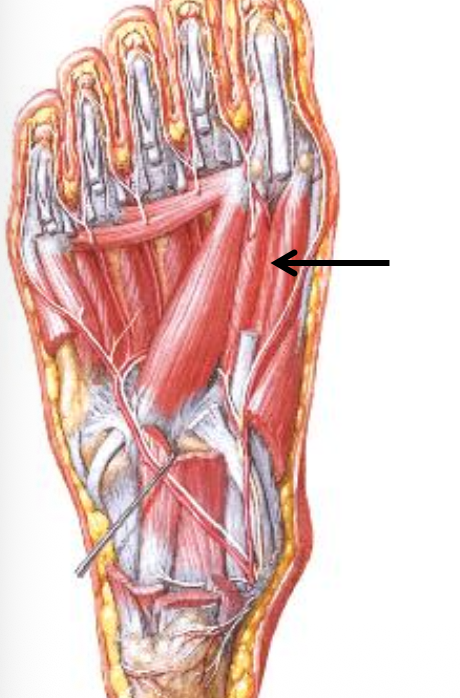
שכבה ראשונה
שלושה שרירים (שני abductors ו־flexor אחד):
-
Flexor digitorum brevis - מכופף את אצבעות 2–5. מתחיל באזור העקב, הולך לעבר הבהונות, ומתפצל כך שהגידים של Flexor digitorum longus יכולים לעבור דרכו ולהמשיך דיסטלית. מגיע ל־middle phalanges של אצבעות 2–5. עצבוב: Medial plantar nerve.
-
Abductor hallucis - מרחיק את הבוהן הגדולה ביחס לציר כף הרגל. מתחיל באזור העקב, הולך לעבר הבוהן הגדולה, ומגיע ל־proximal phalanx של הבוהן הגדולה. עצבוב: Medial plantar nerve.
-
Abductor digiti minimi - מרחיק את אצבע 5. מתחיל באזור העקב, הולך לעבר אצבע 5, ומגיע ל־proximal phalanx שלה. עצבוב: Lateral plantar nerve.
Abductor digiti minimi הוא היחיד בשכבה הראשונה שמקבל עצבוב מה־lateral plantar nerve, בעוד ש־Flexor digitorum brevis ו־Abductor hallucis מקבלים עצבוב מה־medial plantar nerve.
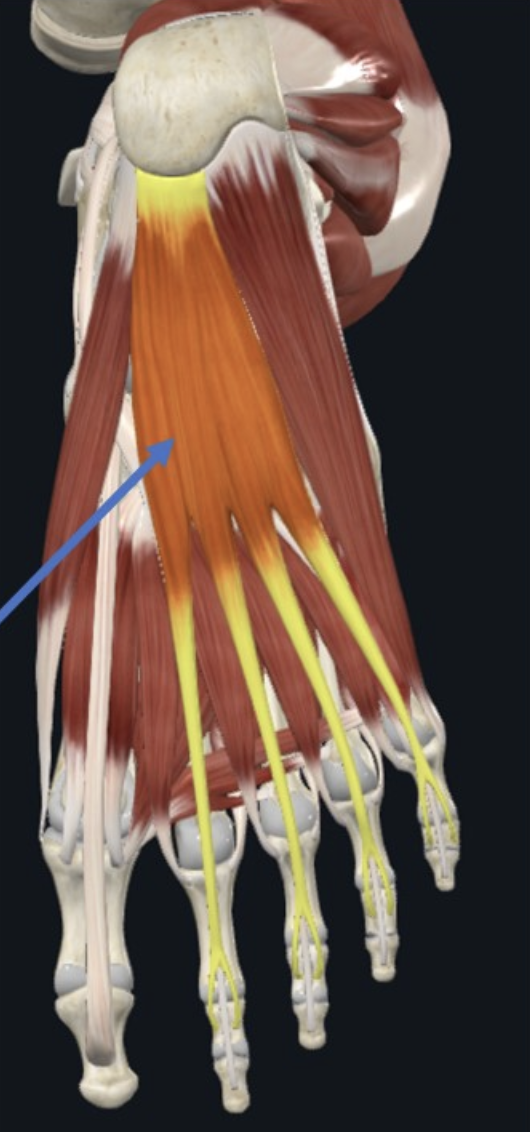 |  |  |
תזכורת: proximal phalanx פרוקסימלים יותר מה־middle phalanx, ולכן ה־flexor digitorum brevis מכופף את המפרק הפרוקסימלי של האצבעות, בעוד ש־flexor digitorum longus מכופף גם את המפרק הדיסטלי.
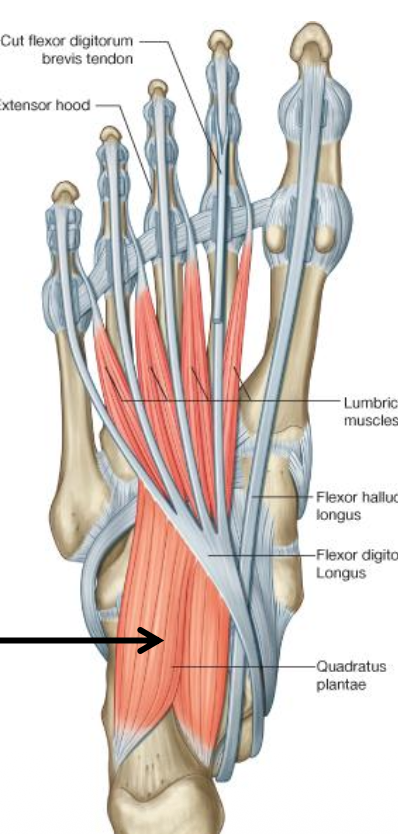
שכבה שנייה
בשכבה השנייה נמצאים הגידים הארוכים שנכנסים לכף הרגל, בעיקר:
- Flexor digitorum longus
- Flexor hallucis longus
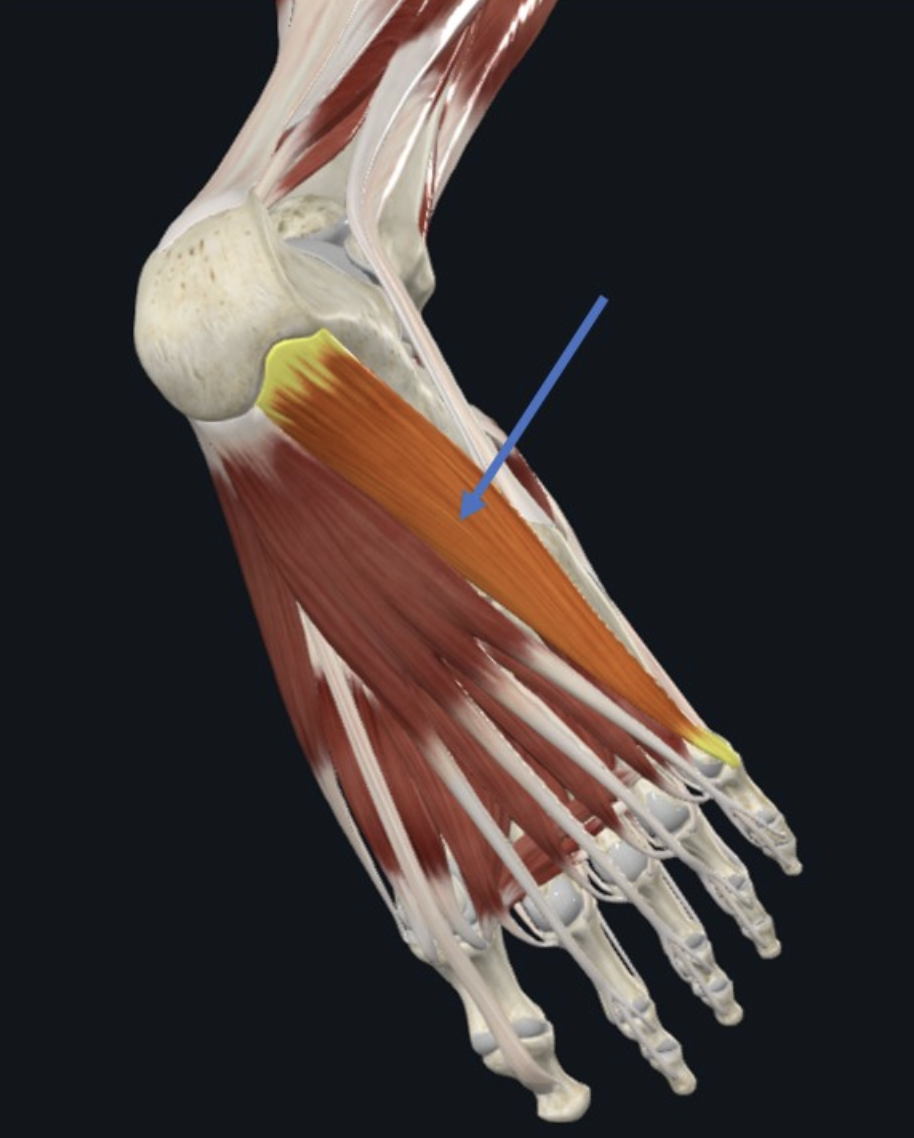
אל הגידים של Flexor digitorum longus מתחברים שני מרכיבים אינטרינזיים:
-
Quadratus plantae / Quadratus plantar - נאחז בגידים של Flexor digitorum longus ועוזר לו בכיפוף אצבעות 2–5. הוא גם עוזר לתקן את כיוון המשיכה של הגיד הארוך. עצבוב: Lateral plantar nerve.
-
Lumbricals - ארבעה שרירים קטנים שמתחילים מגידי ה־Flexor digitorum longus והולכים אל ה־extensor expansion של אצבעות 2–5. כמו ביד, הם מסייעים ל־flexion ב־MTP ול־extension ב־IP joints. עצבוב: הראשון על ידי Medial plantar nerve, והשאר על ידי Lateral plantar nerve.
 |  |
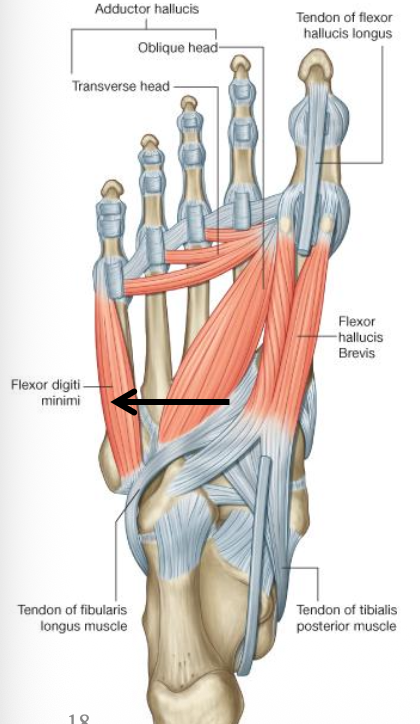
שכבה שלישית
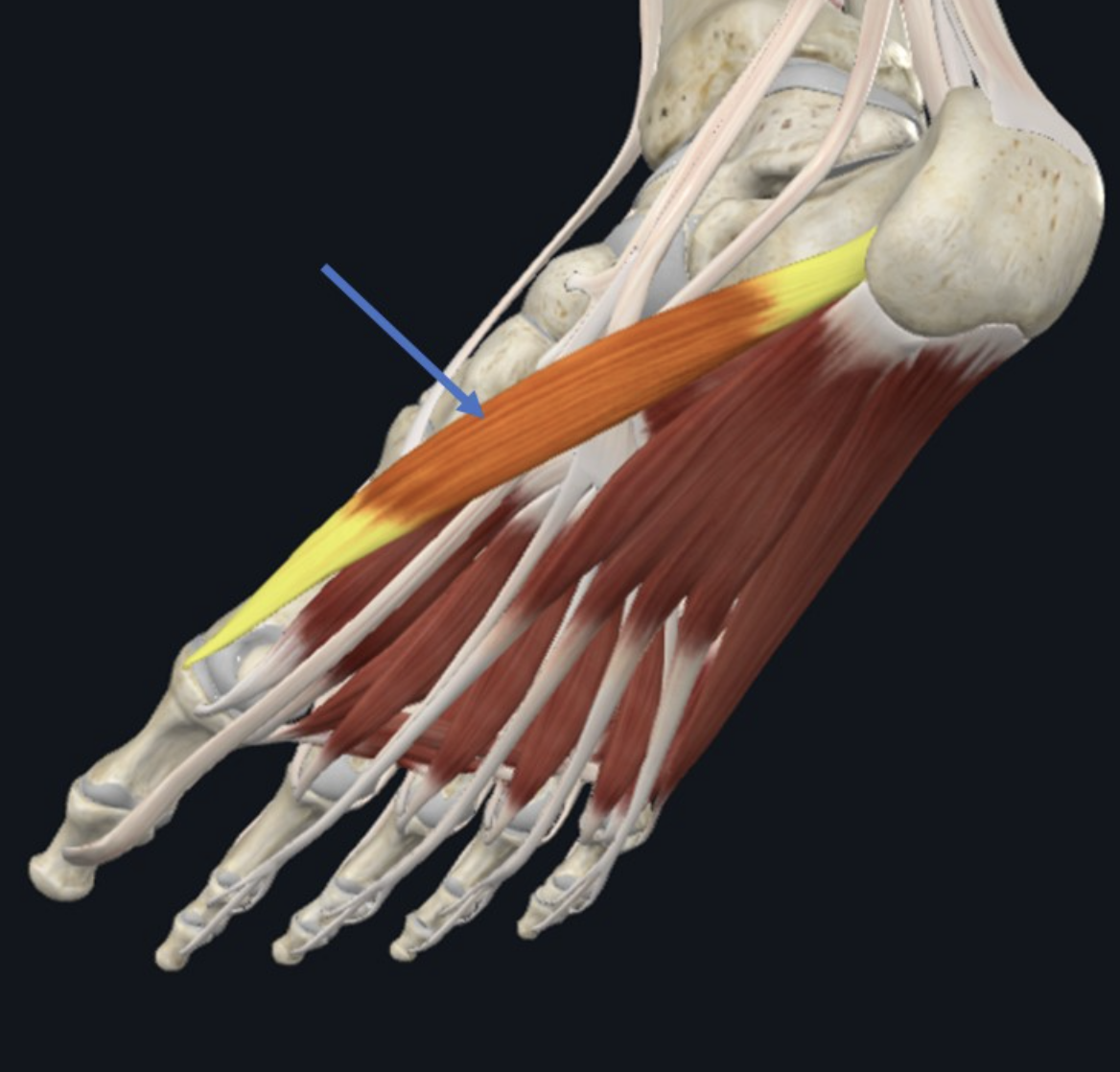
בשכבה השלישית נמצאים שלושה שרירים קצרים יותר, שמתחילים כבר באזור הקדמי יותר של כף הרגל ולא מאזור העקב:
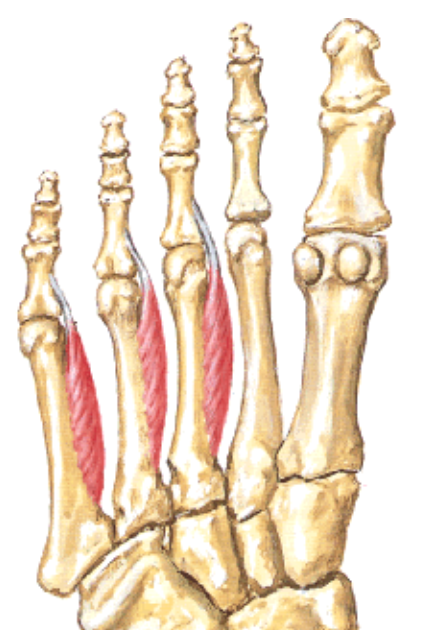
- Flexor hallucis brevis - המקביל הקצר של Flexor hallucis longus. יש לו שני ראשים, ובמסלולו קשורות גם העצמות הססמואידיות של הבוהן. עצבוב: Medial plantar nerve.
- Flexor digiti minimi brevis - מכופף את אצבע 5. השם כולל brevis, אף שאין כאן באמת longus מקביל באותו שם. עצבוב: Lateral plantar nerve.
- Adductor hallucis - מקרב את הבוהן הגדולה אל ציר כף הרגל. הוא מזכיר את Adductor pollicis בכף היד, כולל חלוקה לראשים. עצבוב: Lateral plantar nerve.
 |  |  |
שכבה רביעית
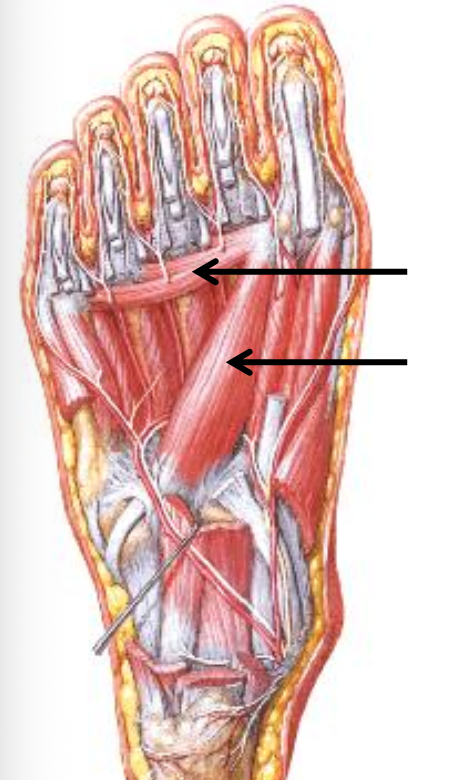
בשכבה הרביעית נמצאים ה־interossei:
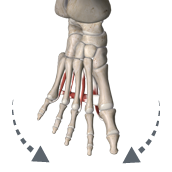
- Plantar interossei - שלושה שרירים, שמקרבים את אצבעות 3–5 אל ציר כף הרגל (Adduction, יחד עם ה־Adductor hallucis).
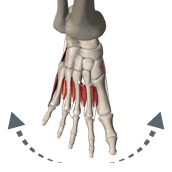
- Dorsal interossei - ארבעה שרירים (מכיוון גב כף הרגל), שמרחיקים את האצבעות מציר כף הרגל (Abduction, יחד עם Abductor hallucis ו־Abductor digiti minimi).
ציר כף הרגל עובר דרך אצבע 2, ולכן צריך לחשוב על abduction/adduction ביחס לאצבע השנייה ולא ביחס לאצבע השלישית כמו בכף היד.
עצבוב:
- Lateral plantar nerve
החלקים הבאים הוזכרו בקצרה מאוד, ניתן לומר שויתרנו על mortons neuroma ועל כלי דם.
Morton Neuroma
Morton neuroma הוזכרה בקצרה כצביטה/לחץ על עצבים בתוך כף הרגל, בדרך כלל בהקשר של נעל צרה מדי. היא יכולה לגרום לכאב משמעותי וקשה לטיפול.
כלי דם בכף הרגל - הערה קצרה
לא נכנסנו כאן לעומק של כלי הדם בכף הרגל. כן הוזכר שבאופן כללי האספקה הפלנטרית העיקרית קשורה ל־Lateral plantar artery, שיוצרת את הקשת הפלנטרית.
בהקשר קליני רחב יותר הוזכרו בעיות של כלי דם ועצבים דיסטליים, למשל בסוכרת: פגיעה באספקת הדם ובתחושה יכולה לגרום לכך שפציעות בכף הרגל אינן מורגשות ואינן מחלימות היטב.
דור פסקל