שאלות לדוגמה
ב־ dorsal root ganglion נמצא:
- סינפסה של ה־ sensory sympathetic nerves
- סינפסה ראשונה של ה־ Somatomotor nerves
- גוף התא של ה־ somatosensory nerve
- סיבים מוטורים של ה־ parasympathetic nerve
מבחינה עצבית, מרגע היציאה מהמוח, המערכת ה־ somatomotor כוללת בדרך כלל:
- שני נוירונים, שלוש סינפסות
- שני נוירונים, סינפסה אחת
- נוירון אחד, סינפסה אחת
- שלושה נוירונים, שלוש סינפסות
מבנה הנוירון (Neuron)
רכיבי הנוירון הבסיסיים
הנוירון מורכב משלושה חלקים עיקריים:
- דנדריטים (Dendrites) - מקבלים מידע מנוירונים אחרים או מסנסורים (למשל, חיישני לחץ בעור)
- גוף התא (Cell Body/Soma) - מעבד את המידע שהתקבל
- אקסון (Axon) - מעביר את המידע הלאה לנוירונים אחרים
כיווניות זרימת המידע
הזרימה בנוירון היא חד־כיוונית והיא תמיד באותו הסדר:
- דנדריטים ← גוף התא ← אקסון
לא ניתן להזרים מידע בכיוון ההפוך (מאקסון לגוף התא). זה קשור לאופן שבו עובר הסיגנל החשמלי.
הסינאפסה (Synapse)
הגדרה וסוגים
סינאפסה היא נקודת החיבור בין שני נוירונים. קיימים מספר סוגי סינאפסות:
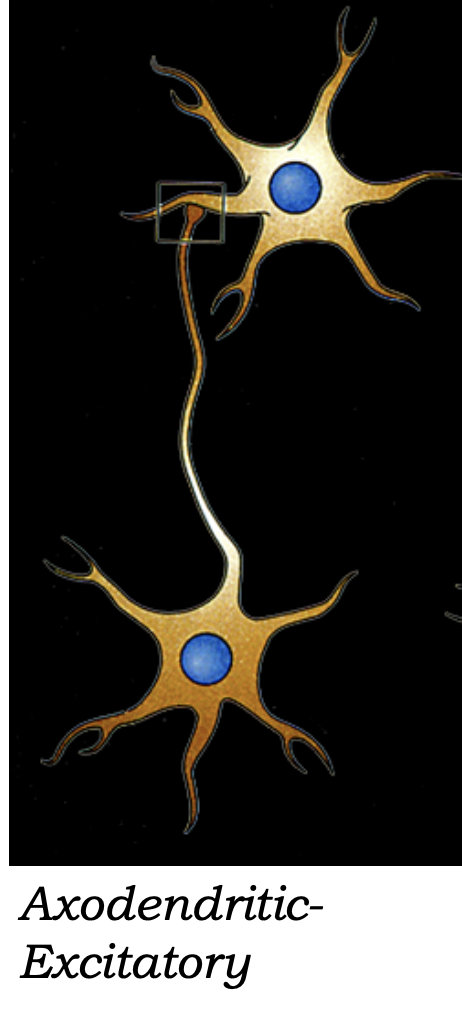
1. סינאפסה אקסו־דנדריטית (Axo-Dendritic)
- הסוג הנפוץ ביותר
- אקסון מתחבר לדנדריט
- בדרך כלל אקסיטטורית (Excitatory) - מפעילה את הנוירון הבא
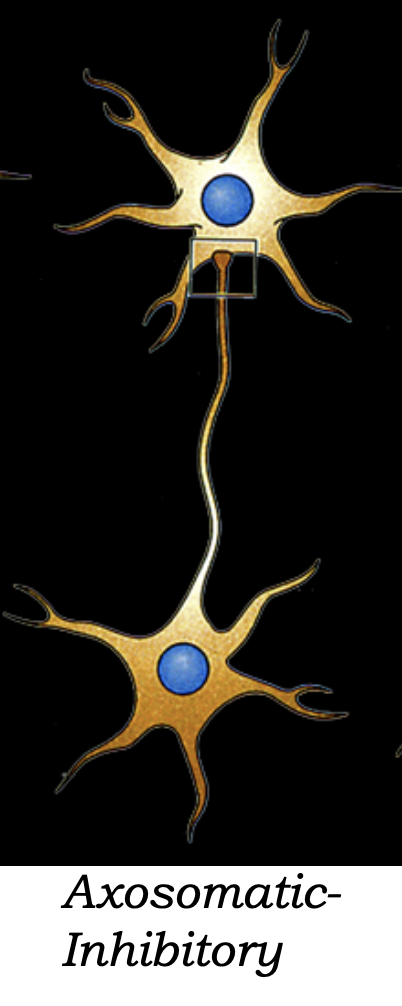
2. סינאפסה אקסו־סומטית (Axo-Somatic)
- אקסון מתחבר לגוף התא
- בדרך כלל אינהיביטורית (Inhibitory) - מעכבת את הנוירון הבא
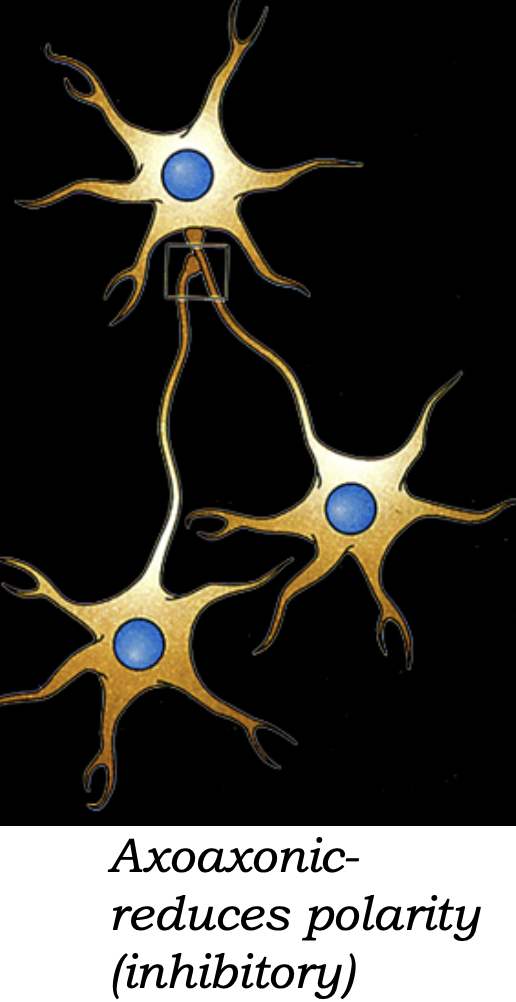
3. סינאפסה אקסו־אקסונית (Axo-Axonic)
- אקסון מתחבר לאקסון
- בדרך כלל אינהיביטורית
מנגנון הפעולה
בסינאפסה מופרשים חומרים כימיים (Neurotransmitters) שגורמים:
- אקסיטציה - הפעלה של הנוירון הבא
- אינהיביציה - עיכוב פעילות הנוירון הבא
אינטגרציה של אותות
במוח, לכל נוירון מתחברים בממוצע 7,000 אקסונים של נוירונים אחרים:
- חלקם אקסיטטוריים
- חלקם אינהיביטוריים
ההחלטה אם הנוירון יופעל נקבעת על ידי סכימה של כל האותות:
- אם האותות האקסיטטוריים חזקים יותר ← הנוירון מופעל
- אם האותות האינהיביטוריים חזקים יותר ← הנוירון מעוכב
- קיים סף חשמלי שנקבע על ידי המכלול
דוגמה קלינית
ריטלין (Ritalin) ותרופות דומות פועלות על ידי חיזוק מערכות אינהיביטוריות במוח - מערכות שאומרות ״אל תזוז, אל תזוז״ ומסייעות לשמירה על קשב וריכוז.
תאי תמיכה במערכת העצבים
עובדה חשובה
רוב מערכת העצבים המרכזית אינה נוירונים - כ־90% מהתאים הם תאי תמיכה מסוגים שונים.
תאים יוצרי מיילין (Myelin)
מיילין היא מעטפת שומנית שמבודדת אקסונים ומאפשרת העברה מהירה יותר של האות החשמלי.
שני סוגי תאים יוצרים מיילין:
1. אוליגודנדרוציטים (Oligodendrocytes)
- נמצאים במערכת העצבים המרכזית (מוח וחוט שדרה)
- מעטפים אקסונים במיילין
2. תאי שוואן (Schwann Cells)
- נמצאים במערכת העצבים ההיקפית (מחוץ למוח וחוט השדרה)
- מבצעים את אותה פונקציה
חשיבות המיילין
- מבודד את האקסון
- מאפשר מעבר טוב יותר של האות החשמלי
- פגיעה במיילין גורמת למחלות חמורות (למשל, טרשת נפוצה - MS)
תאי תמיכה נוספים
- מיקרוגליה - מערכת אימונולוגית של המוח, שומרת מפני זיהומים ומנקה פסולת
- תאים המספקים תמיכה מבנית ותזונתית
אנטומיה של המוח
מבנה פני המוח
סולקוסים (Sulci) וג’יירוסים (Gyri)
- סולקוס - שקע
- ג’יירוס - בליטה
המבנה המקופל של המוח:
- מאפשר שטח פנים גדול בנפח קטן
- אם נפתח את המוח לשטח אחד, נקבל כ־2 מטר רבוע
- עיקרון ביולוגי חשוב - כיווץ שטח גדול לנפח קטן
התפתחות הקיפולים
- בעובר בן 7 חודשים - המוח כמעט חלק (Lissencephaly)
- רוב ההתפתחות מתרחשת ב:
- חודש אחרון של ההריון
- 3 השנים הראשונות של החיים
- עד גיל 3: המוח מגיע לנפח כמעט מלא (כ־1,200 ס״מ³)
קורטקס המוח (Cortex)
הקליפה החיצונית של המוח:
- כל הקיפולים שאנחנו רואים מבחוץ
- מכילה חומר אפור (גופי תאים)
- בפנים נמצאים מבנים שונים לגמרי
אספקת דם למוח
- המוח: כ־1,200 ס״מ³ (כלום ביחס למשקל הגוף)
- צורך חמצן: כ־30% מצריכת החמצן הכללית
- צריכת החמצן קבועה - זהה בפעילות ובמנוחה
מוח ואינטליגנציה - מיתוסים
- אין קשר בין נפח המוח לאינטליגנציה
- אי אפשר לזהות ״חכם״ או ״טיפש״ ממבנה המוח
- מוח איינשטיין - לא נמצא בו משהו מיוחד במבדק אנטומי
- הבדל בין המינים:
- לגברים נפח מוח גדול יותר בממוצע
- קשור לאלומטריה - יחס גודל הגוף לאיברים
- אין משמעות לגבי יכולות קוגניטיביות
- גם לפילים יש מוח גדול יותר (כ־5 ליטר)
רגישות המוח לכאב
המוח עצמו אינו רגיש לכאב - אין בו קולטני כאב.
אבל:
- הקרומים שמקיפים אותו רגישים מאוד
- המוח רגיש ללחץ (למשל, בדימום תוך־גולגולתי)
- כאבי ראש נובעים מ:
- לחץ על קרומי המוח
- כלי דם מסביב
- שרירי הפנים והראש
חוט השדרה (Spinal Cord)
רציפות עם המוח
אין גבול ברור בין המוח לחוט השדרה:
- הם המשך אחד של השני
- הגבול המקובל: בסיס הגולגולת
- הקרומים שמקיפים את המוח ממשיכים לחוט השדרה
- נוזל מוחי-שדרתי (CSF - Cerebrospinal Fluid) זורם בשניהם
ניקור מותני (Lumbar Puncture)
- נעשה לאבחון דלקת קרומי המוח
- נלקחת דגימת CSF מהחלק התחתון של חוט השדרה
- CSF תקין: צלול
- CSF פתולוגי: עכור/מכיל תאים
מבנה חוט השדרה
צורת פרפר בחתך רוחבי
- חומר אפור במרכז (צורת פרפר)
- חומר לבן בהיקף
שורשים עצביים (Nerve Roots)
כל עצב שדרתי (Spinal Nerve) מורכב משני שורשים:
- שורש אחורי (Posterior/Dorsal Root)
- תחושתי (Sensory/Afferent)
- מכניס מידע תחושתי לחוט השדרה
- שורש קדמי (Anterior/Ventral Root)
- תנועתי (Motor/Efferent)
- מוציא פקודות תנועה לשרירים
עיקרון חשוב: זה חוק אוניברסלי בחוט השדרה - אחורי תמיד תחושתי, קדמי תמיד תנועתי.
התעלה השדרתית (Spinal Canal)
- נוצרת בין גוף החוליה וקשת החוליה
- מכילה:
- חוט השדרה
- קרומי מגן (שלוש שכבות)
- נוזל CSF
- כלי דם
- שומן
- עצבים
הערה: חוט השדרה תופס רק חלק מהתעלה השדרתית.
עובי חוט השדרה - וריאציה אזורית
חוט השדרה אינו אחיד בעוביו:
אזורים עבים
- אזור צווארי (Cervical Enlargement)
- עצבים לידיים
- כף יד: כ־30 שרירים
- מוטוריקה עדינה
- עצבוב תחושתי צפוף
- אזור לומבו־סקרלי (Lumbosacral Enlargement)
- עצבים לרגליים
- כף רגל: כ־30 שרירים
אזורים דקים
- אזור חזה (Thoracic)
- פחות עצבוב לגו ובטן
- תחושתיות נמוכה יותר באיברים פנימיים
פריצת דיסק (Disc Herniation)
מבנה הדיסק
- חלק חיצוני סיבי (Annulus Fibrosus)
- חלק פנימי ג׳לטיני (Nucleus Pulposus)
מנגנון הפגיעה
- החלק הסיבי החיצוני נקרע
- החלק הג׳לטיני בולט החוצה
- לוחץ על שורשי עצבים
תסמינים
- כאב - לא מהלחץ על העצב עצמו אלא מדלקת
- כאב מוקרן - למשל, פריצה במותניים ← כאב בכף הרגל
- במקרים חמורים: פגיעה בתנועה
טיפול
- שכיבה - עוזרת להחזרת הדיסק למקום
- זריקת סטרואידים - נוגדי דלקת
- ניתוח - הסרת החלק הבולט (במקרים קיצוניים)
פופולציות בסיכון
- פריצות דיסק נפוצות יותר בחוליות התחתונות (לחץ גבוה יותר)
- מעל גיל 35: 50% מהאנשים עם בליטות דיסק ללא תסמינים
נזק לחוט השדרה
חתך מוחלט של חוט השדרה = אובדן:
- תנועה מתחת לנקודת הפגיעה (שיתוק)
- תחושה מתחת לנקודת הפגיעה
הגוף לא יודע לתקן חוט שדרה פגוע - שיתוק קבוע.
למה הלב ממשיך לפעול?
- חוט השדרה מתחיל רק מתחת לגולגולת
- עצבוב הלב לא עובר דרך האזור הצווארי של חוט השדרה
מערכות העצבים - חלוקה פונקציונלית
1. מערכת העצבים המרכזית (CNS - Central Nervous System)
- מוח (Brain)
- חוט שדרה (Spinal Cord)
2. מערכת העצבים ההיקפית (PNS - Peripheral Nervous System)
מתחלקת לשתי מערכות ראשיות:
א. מערכת סנסורית (Afferent)
מידע נכנס למערכת העצבים המרכזית.
סוגי מידע סנסורי
-
סומטו־סנסורי (Somatosensory)
- מידע מהגוף שאנחנו מודעים אליו
- מדויק ונקודתי
- כולל:
- מגע
- כאב
- טמפרטורה
- פרופריוספציה (תחושת מיקום במרחב)
-
ויסצרו־סנסורי (Viscerosensory)
- מידע מאיברים פנימיים
- כללי ופחות מדויק
- יכול להיות:
- מודע: רעב, כאב בטן
- לא מודע: דופק, לחץ דם, pH דם
-
סנסורי מיוחד (Special Sensory)
- ראייה
- שמיעה
- טעם
- ריח
- שיווי משקל
ב. מערכת מוטורית (Efferent)
מידע יוצא ממערכת העצבים המרכזית.
1. מערכת סומטית (Somatic Motor)
- שרירי שלד (רצוניים)
- שליטה מודעת
- דוגמאות:
- תנועת ידיים
- הליכה
- דיבור
2. מערכת אוטונומית (Autonomic/Visceral Motor)
- שרירים חלקים ושריר הלב
- אין שליטה מודעת
- דוגמאות:
- קצב לב
- תנועה פריסטלטית (מעי)
- הרחבת אישונים
הערה חשובה: גם בעמידה רגילה, שרירים רבים מתכווצים באופן אוטומטי לשמירה על יציבות - אין צורך בחשיבה מודעת.
סיכום הטרמינולוגיה
| כיוון | מונח | משמעות |
|---|---|---|
| נכנס למערכת העצבים המרכזית | Afferent | סנסורי |
| יוצא ממערכת העצבים המרכזית | Efferent | מוטורי |
| סוג | מאפיינים |
|---|---|
| Somatic | מודע, רצוני, מדויק |
| Visceral/Autonomic | אוטומטי, פחות מדויק, איברים פנימיים |
הסינאפסה (Synapse) - המשך
מבנה הסינאפסה והעברת המידע
סינאפסה היא נקודת החיבור בין שני נוירונים, שבה מתבצעת העברה של חומר כימי. המעבר בסינאפסה אינו חשמלי - החומר הכימי נקרא נוירוטרנסמיטר (Neurotransmitter).
מסלול העברת המידע בסינאפסה
כאשר אקסון יורד מלמעלה ועושה סינאפסה לדנדריט, מתחיל פוטנציאל פעולה - מעבר של אותות חשמליים מחדש:
- דנדריט ← קליטת האות
- גוף התא ← עיבוד
- אקסון הבא ← המשך העברה
חשוב: בכל תהליך תנועתי (מוטורי), מדובר על שני נוירונים נפרדים עם סינאפסה אחת ביניהם:
- נוירון אחד יוצא מהמוח
- נוירון שני יוצא מחוט השדרה
- ביניהם: סינאפסה
מערכות העצבים - חלוקה מפורטת
מערכת סומטו־מוטורית (Somatic Motor)
מבנה ושני נוירונים
במערכת המוטורית הסומטית מעורבים שני נוירונים:
1. נוירון מוטורי עליון (Upper Motor Neuron - UMN)
- יוצא מהמוח עצמו
- מאזור ספציפי במוח האחראי על תנועה
- יורד למטה לחוט השדרה
- עושה סינאפסה בחוט השדרה
2. נוירון מוטורי תחתון (Lower Motor Neuron - LMN)
- יוצא מחוט השדרה
- האקסון שלו יכול להיות מאוד ארוך:
- יכול לצאת מחוט השדרה ולהגיע לכף היד
- יכול לצאת מחוט השדרה ולהגיע לכף הרגל
- מגיע ליעד הסופי - שריר
סיכום המערכת המוטורית הסומטית:
- שני נוירונים
- סינאפסה אחת (בחוט השדרה)
המערכת הסנסורית (Sensory)
שלושה נוירונים ושתי סינאפסות
כדי להרגיש תחושה, מעורבים שלושה נוירונים ושתי סינאפסות:
נוירון סנסורי ראשון
מבנה ייחודי
הנוירון הסנסורי הראשון בעל מבנה ייחודי ושונה:
- גוף התא אינו נמצא במרכז המסלול
- גוף התא יושב מחוץ לחוט השדרה
- הוא יושב בדורסל רוט גנגליון (Dorsal Root Ganglion - DRG)
חשוב: במיקום הזה אין סינאפסה - גוף התא רק יושב שם ודואג שהנוירון יישאר בחיים.
דורסל רוט גנגליון (Dorsal Root Ganglion)
- מיקום: מחוץ למערכת העצבים המרכזית
- תפקיד: שיכון גופי התאים הסנסוריים
- מכיל את גופי התאים של כל הסוגים הסנסוריים
- אין בו סינאפסה - רק גופי תאים
- גורם לבליטה הנראית לאורך חוט השדרה
מבנה הנוירון הסנסורי
הנוירון הסנסורי נקרא פסאודו־יוניפולר (Pseudo-Unipolar):
- דנדריט - מאוד מאוד ארוך (להבדיל מנוירונים רגילים)
- מתחיל מהגוף (למשל, מחיישני לחץ בעור)
- מגיע עד גוף התא בגנגליון
- גוף התא - יושב בגנגליון
- אקסון - יחסית קצר
- יוצא מגוף התא
- נכנס לחוט השדרה
מסלול שלושת הנוירונים
נוירון 1: ממקור הגירוי (למשל, נגיעה בעור) עד לחוט השדרה
- גוף התא בדורסל רוט גנגליון
- סינאפסה ראשונה: בחוט השדרה עצמו
נוירון 2: מחוט השדרה למוח
- עולה למעלה במערכת העצבים המרכזית
- מגיע לאזור במוח שנקרא תלמוס (Thalamus)
- סינאפסה שנייה: בתלמוס
נוירון 3: בתוך המוח
- מהתלמוס לאזור התחושה או הכאב במוח (הקורטקס)
סיכום המערכת הסנסורית:
- 3 נוירונים
- 2 סינאפסות (אחת בחוט השדרה, אחת בתלמוס)
הערה חשובה: בכל התהליך הסנסורי, גוף התא של הנוירון הראשון נמצא תמיד בדורסל רוט גנגליון - זהו חוק קבוע במערכת העצבים.
השוואה: סומטו־מוטורי לעומת סנסורי
| מערכת | מספר נוירונים | מספר סינאפסות | מיקום הסינאפסות |
|---|---|---|---|
| סומטו־מוטורית | 2 | 1 | חוט השדרה |
| סנסורית | 3 | 2 | חוט השדרה + תלמוס |
מערכת העצבים האוטונומית (Autonomic Nervous System)
הגדרה ותפקיד
מערכת העצבים האוטונומית:
- אחראית על פעולות אוטומטיות בגוף
- פועלת ללא מודעות (ברוב המקרים)
- לא עוברת דרך חוט השדרה (או עוברת באופן שונה)
- כוללת רכיבים מוטוריים וסנסוריים
תפקידי המערכת האוטונומית
- שליטה על קצב הלב
- הפעלת שרירים חלקים במעיים (תנועה פריסטלטית)
- הפרשה מבלוטות (למשל, בלוטות הרוק)
- ויסות לחץ דם
שתי תת־מערכות
1. מערכת סימפתטית (Sympathetic)
תפקיד עיקרי
מכינה את הגוף לפעילות - מצב של “fight or flight”
השפעות עיקריות
- מגבירה את קצב הלב
- מפסיקה את פעולת המעיים
- מפנה משאבים (חמצן, דם) לשרירי השלד
היגיון פיזיולוגי
כאשר אנחנו נערכים לפעילות פיזית:
- צריך יותר חמצן לשרירים
- הלב צריך לפעום מהר יותר
- אין צורך בעיכול - המעיים מפסיקים לעבוד
- לא מומלץ לאכול ארוחה גדולה לפני פעילות ספורטיבית
מסלול: עוברת דרך חוט השדרה
2. מערכת פאראסימפתטית (Parasympathetic)
תפקיד עיקרי של המערכת הפאראסימפתטית
פועלת בזמן מנוחה והרפיה - מצב של “rest and digest”
השפעות עיקריות
- מאיטה את קצב הלב
- מפעילה את המעיים והמערכת העיכולית
- תומכת בתהליכי עיכול והפרשה
היגיון פיזיולוגי
כאשר אנחנו במנוחה (למשל, אחרי ארוחה):
- קצב הלב יורד
- המעיים עובדים - מקיבה עד קצה המעי
- תהליכי עיכול פעילים
מסלול: לא עוברת דרך חוט השדרה - עם עצב ספציפי (למשל, עצב הווגוס - Vagus Nerve)
רכיבים סנסוריים ומוטוריים באוטונומית
גם במערכת האוטונומית יש:
- רכיב מוטורי - שליטה על שרירי הלב, שרירים חלקים, בלוטות
- רכיב סנסורי - תחושות ממערכת הלב וכלי הדם, מערכת העיכול
דוגמאות לתחושות סנסוריות אוטונומיות
מערכת סימפתטית (מודע):
- תחושת קצב הלב (דופק)
- עובר בחוט השדרה
מערכת פאראסימפתטית (לא מודע ברוב המקרים):
- תחושת קיבה מלאה או ריקה
- לא עובר בחוט השדרה
איזון בין שתי המערכות
קצב הלב נקבע על ידי איזון בין:
- פעילות סימפתטית (מגבירה)
- פעילות פאראסימפתטית (מאיטה)
רוב האיברים בגוף מקבלים עצבוב משתי המערכות (דואלי):
- פעילות סימפתטית ופעילות פאראסימפתטית
- האיזון ביניהן קובע את התפקוד הסופי
יוצא דופן: איברים עם עצבוב חד־צדדי
כלי הדם (Blood Vessels) - דוגמה בולטת:
- מקבלים רק עצבוב סימפתטי
- אין עצבוב פרסימפתטי כלל
- הרחבת כלי דם מתרחשת כאשר הפעילות הסימפתטית יורדת