תוכן עניינים:
- הוושט (Esophagus) - תחילת מערכת העיכול
- הקיבה (Stomach) - מבנה כללי
- התריסריון (Duodenum)
- המעי הדק (Small intestine)
- המעי הגס (Large intestine)
- Rectum and anal canal
- האיברים הנלווים - פתיחה
- הטחול (Spleen)
- הלבלב (Pancreas)
- הכבד (Liver)
השיעור מתחלק לשתי מצגות:
- איברי בטן א׳ - מערכת העיכול (להלן)
- איברי בטן ב׳ - האיברים הנלווים (בהמשך העמוד)
הוושט (Esophagus) - תחילת מערכת העיכול
קיימת הפרדה אנטומית בין הוושט, שנמצא אחורית, לבין הטרכיאה, שנמצאת קדמית לו. על היחסים המדויקים ביניהם נעמיק בהמשך, במסגרת ראש־צוואר.
הוושט הוא צינור שרירי שמעביר מזון מהלוע אל הקיבה. רובו נמצא בתוך בית החזה, ורק חלקו התחתון נכנס לחלל הבטן לפני החיבור לקיבה. התקדמות המזון בו נעשית באמצעות תנועה פריסטלטית - גל התכווצות מסודר שדוחף את הבולוס מטה. תנועת הבליעה היא מהירה מאוד, ולאחר שרפלקס הבליעה התחיל אי אפשר לעצור אותו באמצע.
יש שלוש היצרויות פיזיולוגיות בוושט, ובהן מזון או גוף זר עלולים להיתקע. זאת גם אחת הסיבות השכיחות לתחושה ש״משהו נתקע״ אחרי בליעה של ביס גדול מדי.
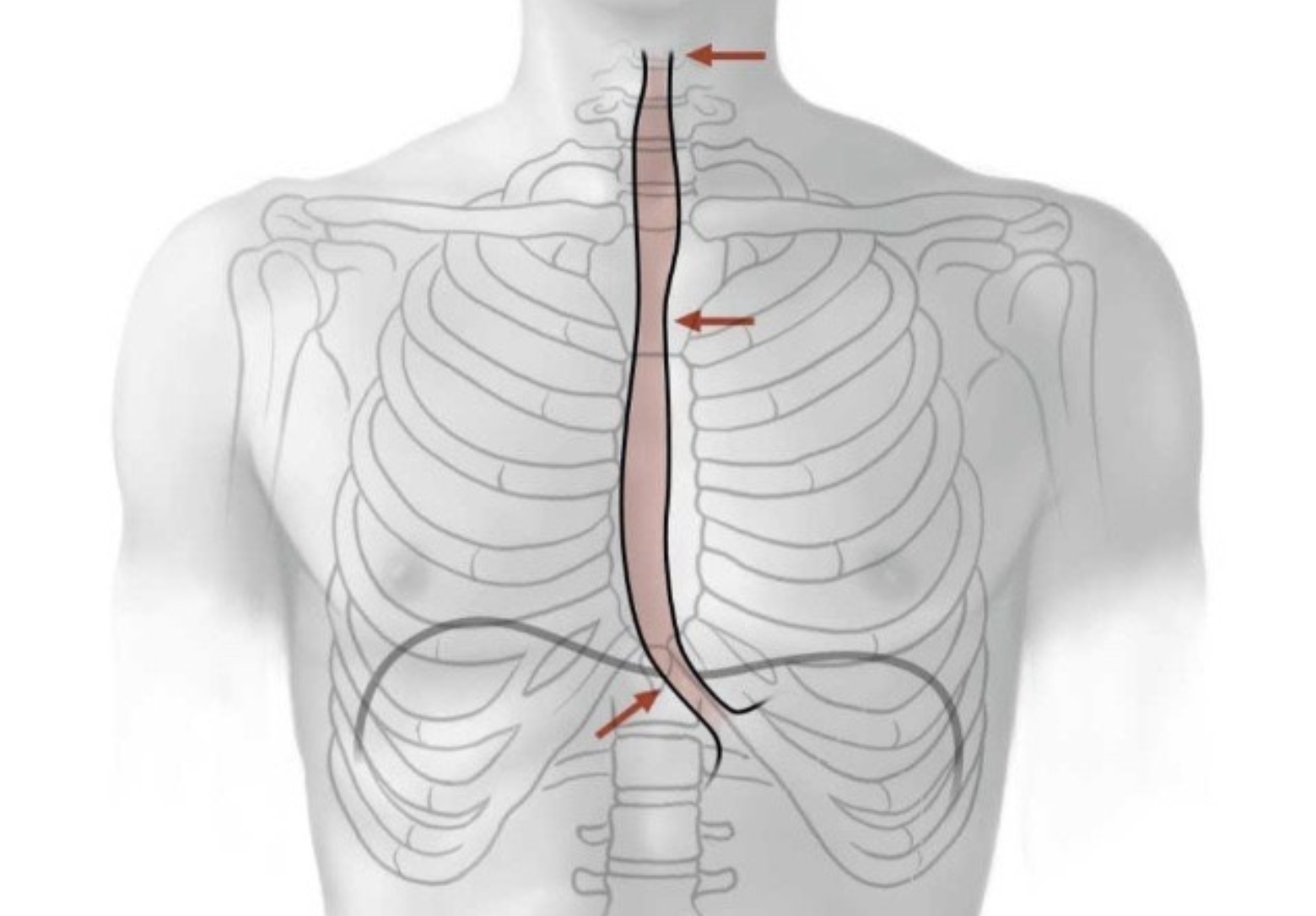 | 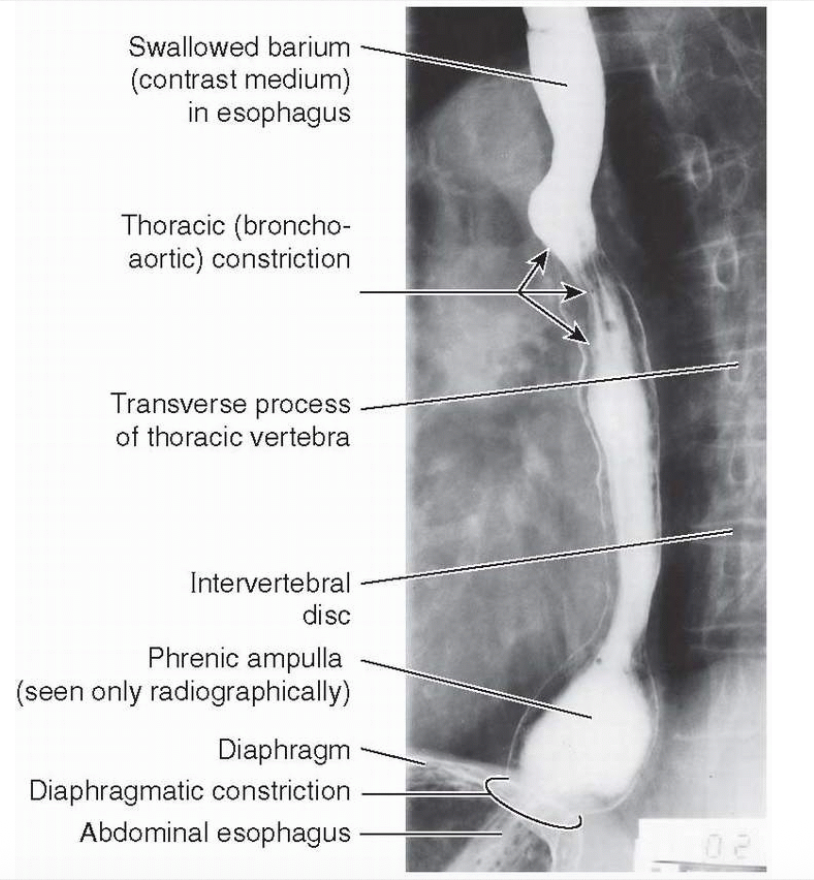 |
בתמונה השמאלית האדם בלע קודם לכן בריום. בדיקה כזאת יכולה להדגים את מהלך הוושט, את ההיצרויות שלו, ולעיתים גם לזהות בקע סרעפתי (hiatal hernia).
שלוש ההיצרויות:
-
ההיצרות העליונה - cervical / pharyngoesophageal constriction באזור המעבר בין הלוע לוושט, סמוך לשריר ה־cricopharyngeus. זו ההיצרות העליונה והצרה ביותר.
-
ההיצרות האמצעית - thoracic constriction באזור שבו הוושט עובר בבית החזה ומושפע מהיחס שלו ל־aortic arch ול־left main bronchus.
-
ההיצרות התחתונה - diaphragmatic constriction במקום שבו הוושט עובר דרך פתח הוושט בסרעפת - esophageal hiatus.
מבט אחורי על הוושט
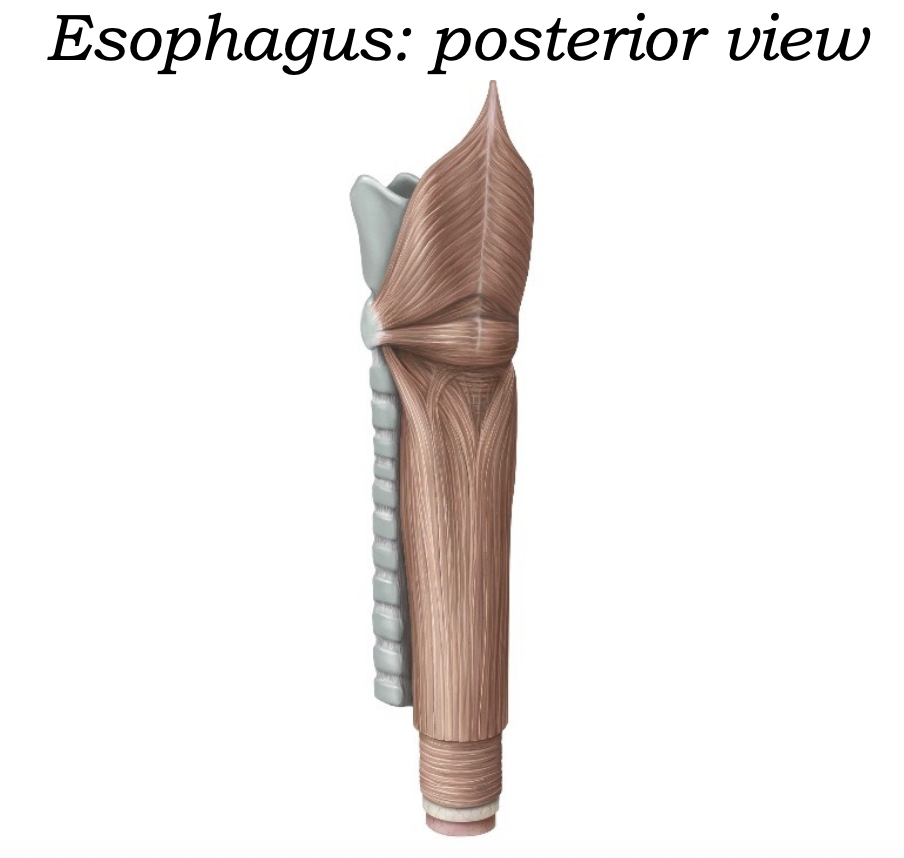
דופן הוושט בנויה משכבות שריר:
- בחלק העליון - שריר שלד
- בחלק התחתון - שריר חלק
- באמצע - מעבר הדרגתי בין השניים
סיבי השריר מסודרים בשתי שכבות עיקריות:
- longitudinal - סיבים אורכיים, רצים לאורך הוושט
- circular - סיבים טבעתיים, מקיפים את הוושט
השילוב בין שתי השכבות הוא שמאפשר את התנועה הפריסטלטית ואת התקדמות המזון.
Esophagogastric junction - המעבר בין הוושט לקיבה
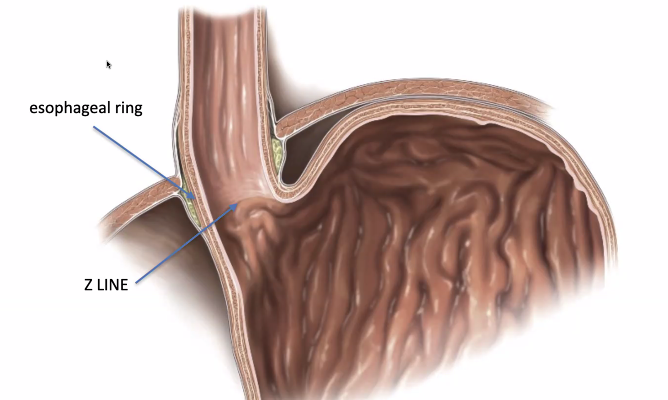
הוושט עובר דרך הסרעפת ב־esophageal hiatus ומתחבר לקיבה באזור ה־cardia.
Z-line היא נקודת המעבר בין שני סוגי אפיתל:
- האפיתל של הוושט - רב־שכבתי קשקשי
- האפיתל של הקיבה - אפיתל עמודי שמותאם לסביבה חומצית
כלומר, זה קו המעבר בין הוושט לקיבה מבחינה היסטולוגית.
הקיבה היא איבר חומצי מאוד. האפיתל של הקיבה מותאם לכך, אך האפיתל של הוושט לא מותאם לחשיפה ממושכת לחומצה. לכן, כאשר תוכן קיבתי עולה חזרה לוושט, נוצרת תחושת צרבת ולעיתים גם נזק לרירית.
חשוב לזכור: הסגירה באזור הזה היא בעיקר פיזיולוגית, ולא טבעת אנטומית בולטת ונפרדת כמו סוגר עבה וברור.
מצב קשה יותר הוא בקע סרעפתי - hiatal hernia, שבו חלק מהקיבה עולה דרך פתח הוושט בסרעפת לכיוון בית החזה. במקרים מסוימים נדרש טיפול כירורגי, לעיתים בגישה לפרוסקופית.
במקרים חוזרים של רפלוקס וצרבות עלול להיגרם נזק כרוני לוושט, ולעיתים מתפתחים שינויים ברירית כמו Barrett esophagus, שמעלים את הסיכון לאדנוקרצינומה של הוושט.
תמונה פרוסה של איברי הבטן
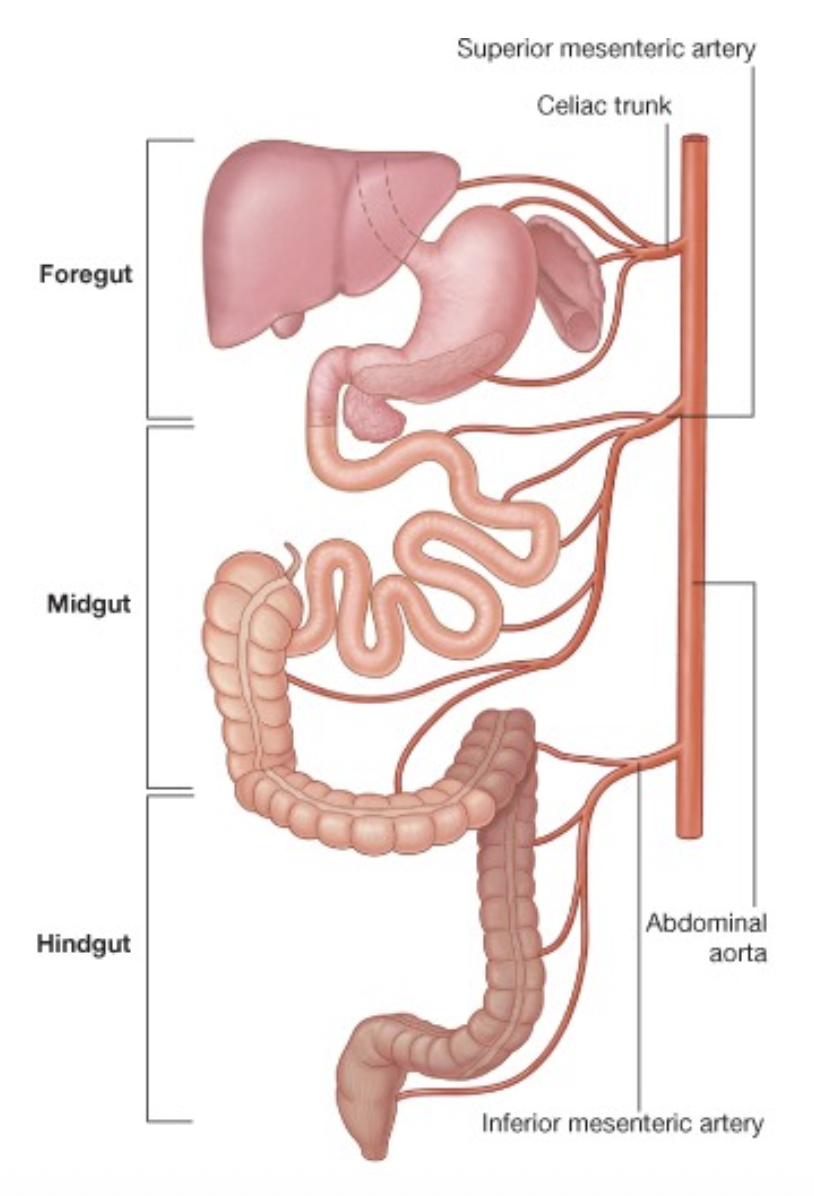
אספקת הדם למערכת העיכול מבוססת בעיקר על שלושה ענפים גדולים שיוצאים מה־abdominal aorta:
-
Celiac trunk - ה־foregut עד בערך החלק העליון של התריסריון
מספק את איברי ה־foregut:
- הוושט הבטני
- הקיבה
- החלק הפרוקסימלי של התריסריון
- הכבד
- כיס המרה
- הלבלב
- הטחול
-
Superior mesenteric artery - המשך התריסריון עד בערך חצי המעי הגס
מספק את איברי ה־midgut:
- המשך התריסריון
- jejunum
- ileum
- cecum
- appendix
- ascending colon
- שני השלישים הפרוקסימליים של ה־transverse colon
-
Inferior mesenteric artery - המשך המעי הגס עד היציאה החוצה
מספק את איברי ה־hindgut:
- השליש הדיסטלי של ה־transverse colon
- descending colon
- sigmoid colon
- החלק העליון של הרקטום
בעיות שקשורות לכלי הדם
אחת הבעיות החשובות היא mesenteric ischemia - איסכמיה של המעי עקב פגיעה באספקת הדם. מצב כזה עלול לגרום לנזק קשה ואף לנמק של דופן המעי.
תמונה חשובה למבחן
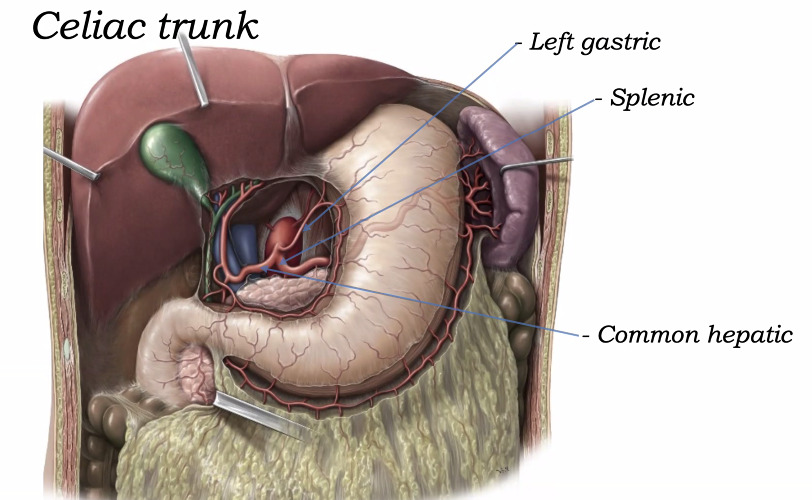
בתמונה רואים:
- כיס מרה בירוק
- טחול
- לבלב
- כבד
- אאורטה בטנית
הענף הקצר שיוצא ראשון מהאאורטה הוא ה־celiac trunk.
ממנו יוצאים שלושה ענפים עיקריים:
-
left gastric artery עולה לכיוון ה־lesser curvature של הקיבה, ומספק גם את החלק התחתון של הוושט.
-
splenic artery עורק גדול מאוד, הולך שמאלה לכיוון הטחול. בדרך הוא מספק גם את הלבלב וחלקים מהקיבה.
-
common hepatic artery הולך לכיוון הכבד, אך נותן גם ענפים ללבלב, לקיבה ולתריסריון.
הדגש החשוב: שלושת העורקים האלה יוצאים ממקור אחד - celiac trunk - ויש ביניהם אנסטומוזות משמעותיות.
הקיבה (Stomach) - מבנה כללי
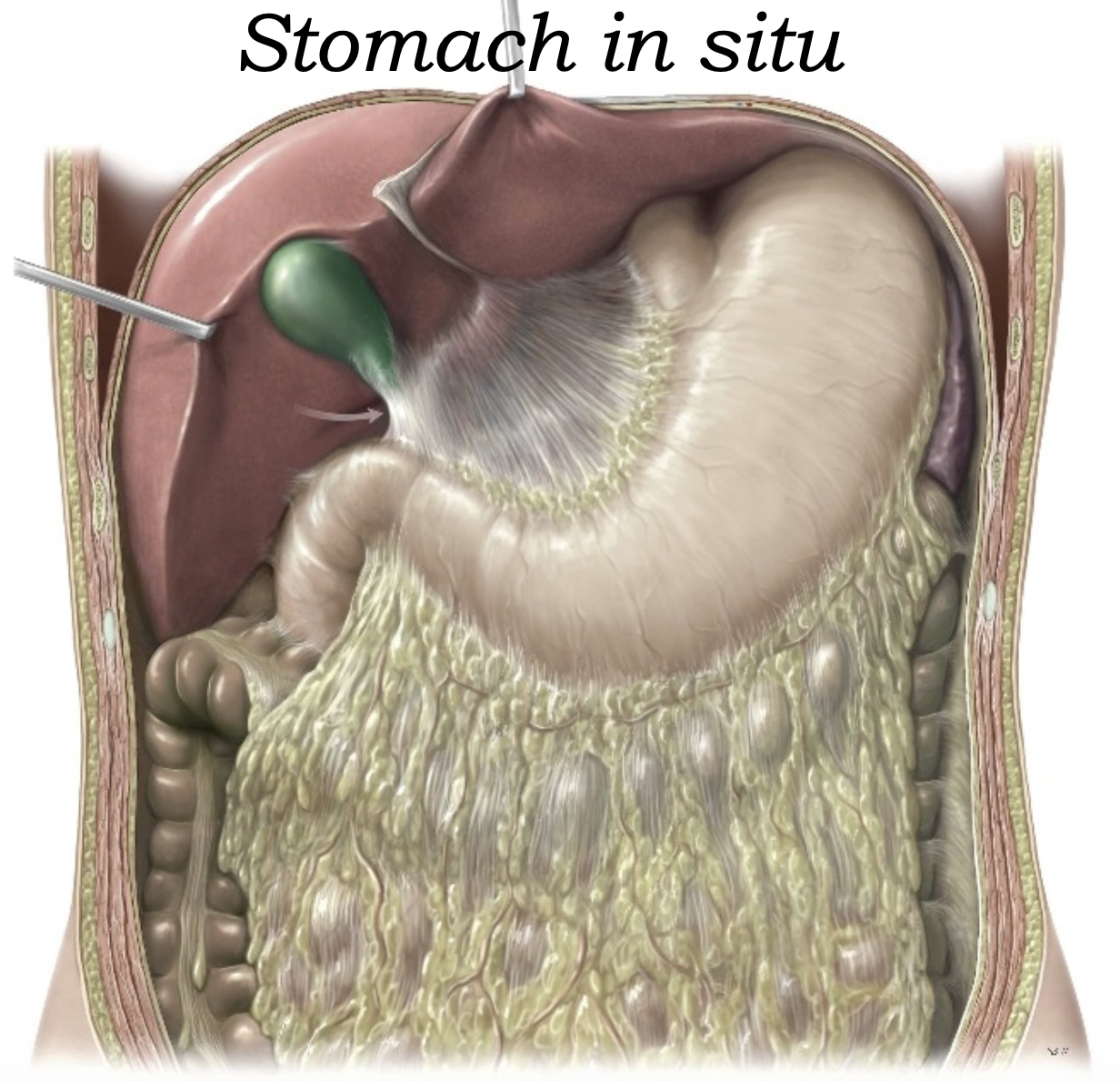
רואים:
- greater omentum - קפל צפקי שומני היורד מה־greater curvature של הקיבה ומתחבר ל־transverse colon
- lesser omentum - קפל צפקי שמחבר בין הכבד לבין ה־lesser curvature של הקיבה והחלק הראשון של התריסריון
- gallbladder - כיס המרה, נמצא מתחת לכבד
- liver - הכבד, האיבר הגדול ביותר בחלל הבטן
יש וריאציות אנטומיות במבנה הקיבה, בגודלה, בצורה שלה וביחסי כלי הדם - אבל כרגע אין צורך לזכור את כולן.
כדי להימנע מטעויות, חשוב להסתכל לא רק על מקור כלי הדם - אלא גם על היעד שלו, כלומר לאן הוא הולך.
מבנה הקיבה - צורות ופיתולים
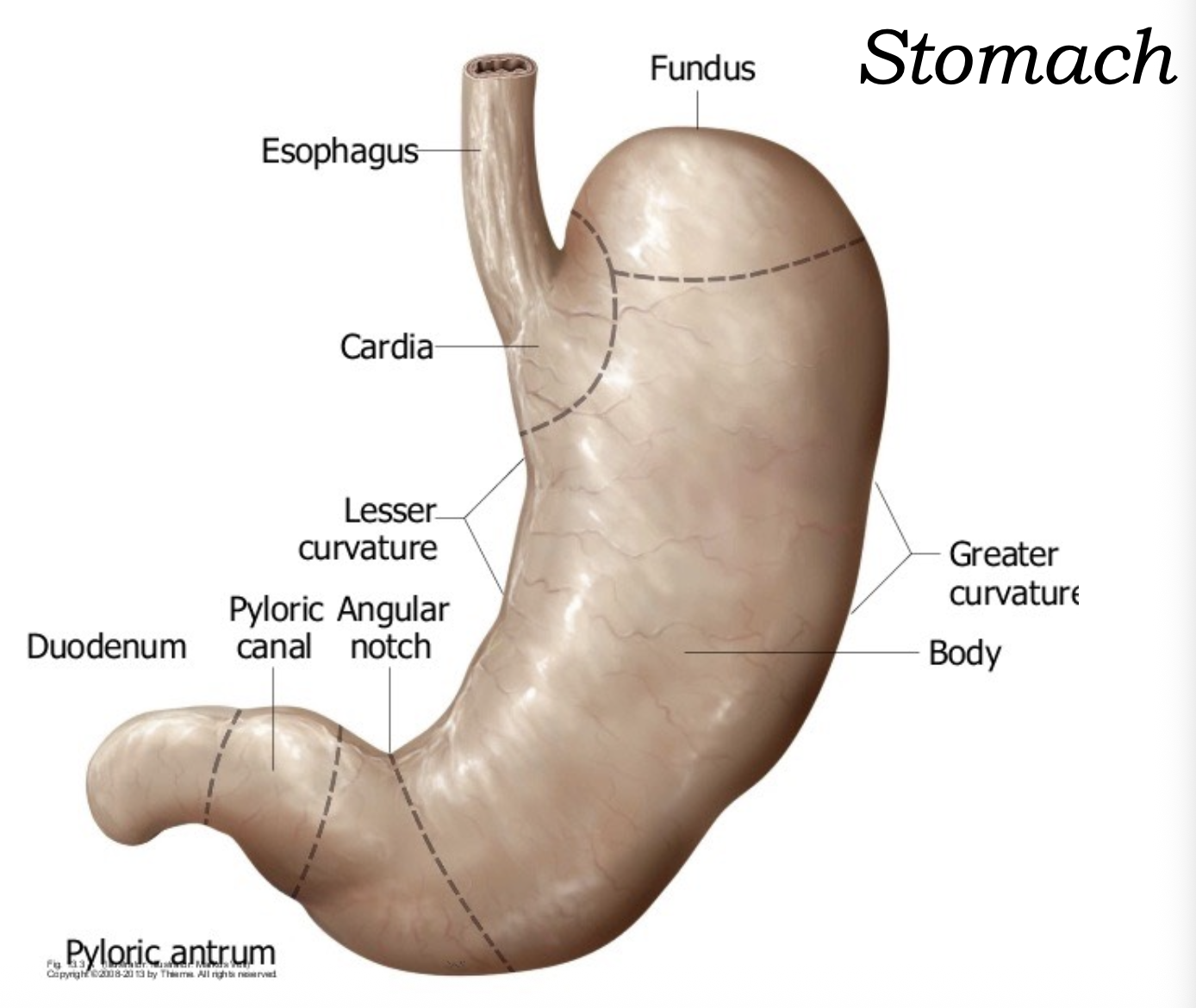
חלקי הקיבה העיקריים:
- cardia - אזור הכניסה של הוושט (Esophagus) לקיבה
- fundus - הכיפה העליונה של הקיבה
- body - גוף הקיבה
- pyloric part - החלק הדיסטלי של הקיבה
- pyloric antrum
- pyloric canal
- pylorus - אזור המעבר לתריסריון
לקיבה יש שני עיקולים:
- lesser curvature - העיקול הקטן, מדיאלית/ימנית
- greater curvature - העיקול הגדול, לטרלית/שמאלית
ב־lesser curvature ניתן לראות גם את ה־angular notch.
בסוף הקיבה נמצא ה־pyloric sphincter, שמווסת את מעבר תוכן הקיבה אל התריסריון.
שכבות הקיבה
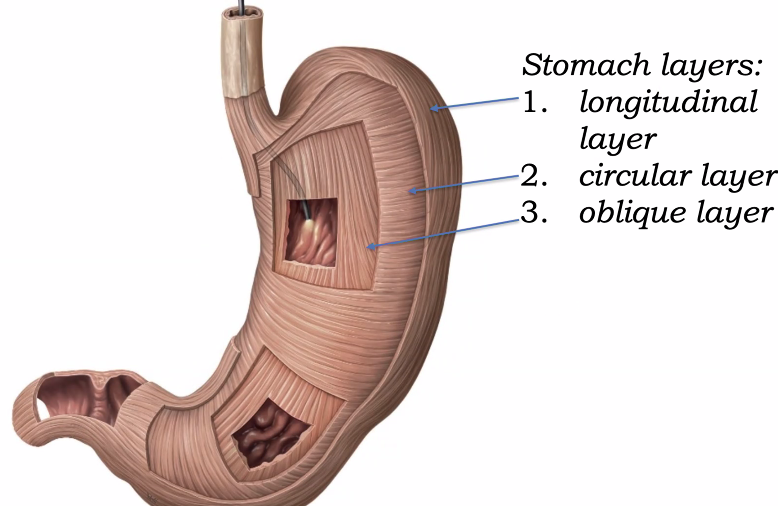
לקיבה יש שלוש שכבות שריר ב־muscularis externa:
- longitudinal layer
- circular layer
- oblique layer
בניגוד לרוב מערכת העיכול, שבה יש שתי שכבות שריר עיקריות, בקיבה יש שכבה שלישית - oblique - שמסייעת לערבול, ללישה ולטחינה של המזון.
חתך של הקיבה
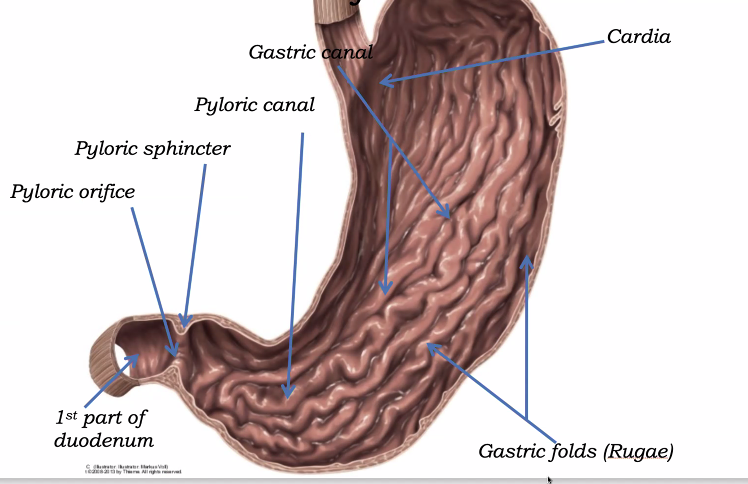
בתוך הקיבה רואים rugae - קפלים של הרירית.
הקפלים האלה:
- מאפשרים לקיבה להתרחב
- בולטים יותר כאשר הקיבה ריקה
- נעשים שטוחים יותר כשהקיבה מלאה
חלקים חשובים בחתך:
- כניסת הוושט
- fundus
- body
- pyloric canal
- pyloric orifice
- pyloric sphincter
ה־pyloric sphincter הוא שריר טבעתי שמווסת את התרוקנות הקיבה ומונע מעבר מהיר מדי של תוכן הקיבה לתריסריון.
כלי הדם של הקיבה
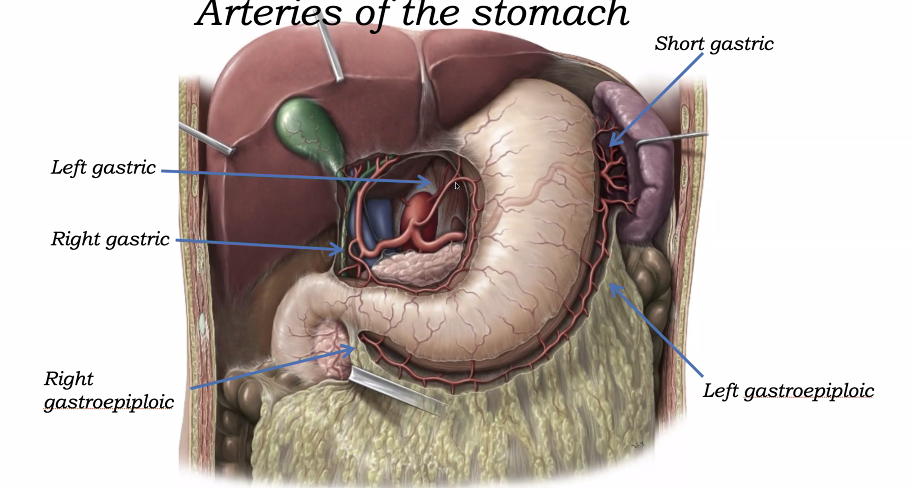
אספקת הדם של הקיבה נשענת על ענפי ה־celiac trunk:
-
left gastric artery מספק את החלק העליון של הקיבה ואת החלק התחתון של הוושט, ומלווה את ה־lesser curvature.
- splenic artery מספק את הטחול, הלבלב וחלק מהקיבה. הוא שולח:
- short gastric arteries - ל־fundus
- left gastro-omental / left gastroepiploic artery - לאורך ה־greater curvature
- common hepatic artery נותן בין השאר את:
- right gastric artery - לאורך ה־lesser curvature
- ענפים נוספים לכבד, לתריסריון ולקיבה
ה־right gastric artery יכול לצאת ממקורות מעט שונים, ולכן חשוב להסתכל לא רק מאיפה כלי דם יוצא - אלא גם לאן הוא הולך.
- gastroduodenal artery סעיף של ה־common hepatic artery, שנותן את:
- right gastro-omental / right gastroepiploic artery - לאורך ה־greater curvature
- ענפים לתריסריון וללבלב
ורידים של הקיבה
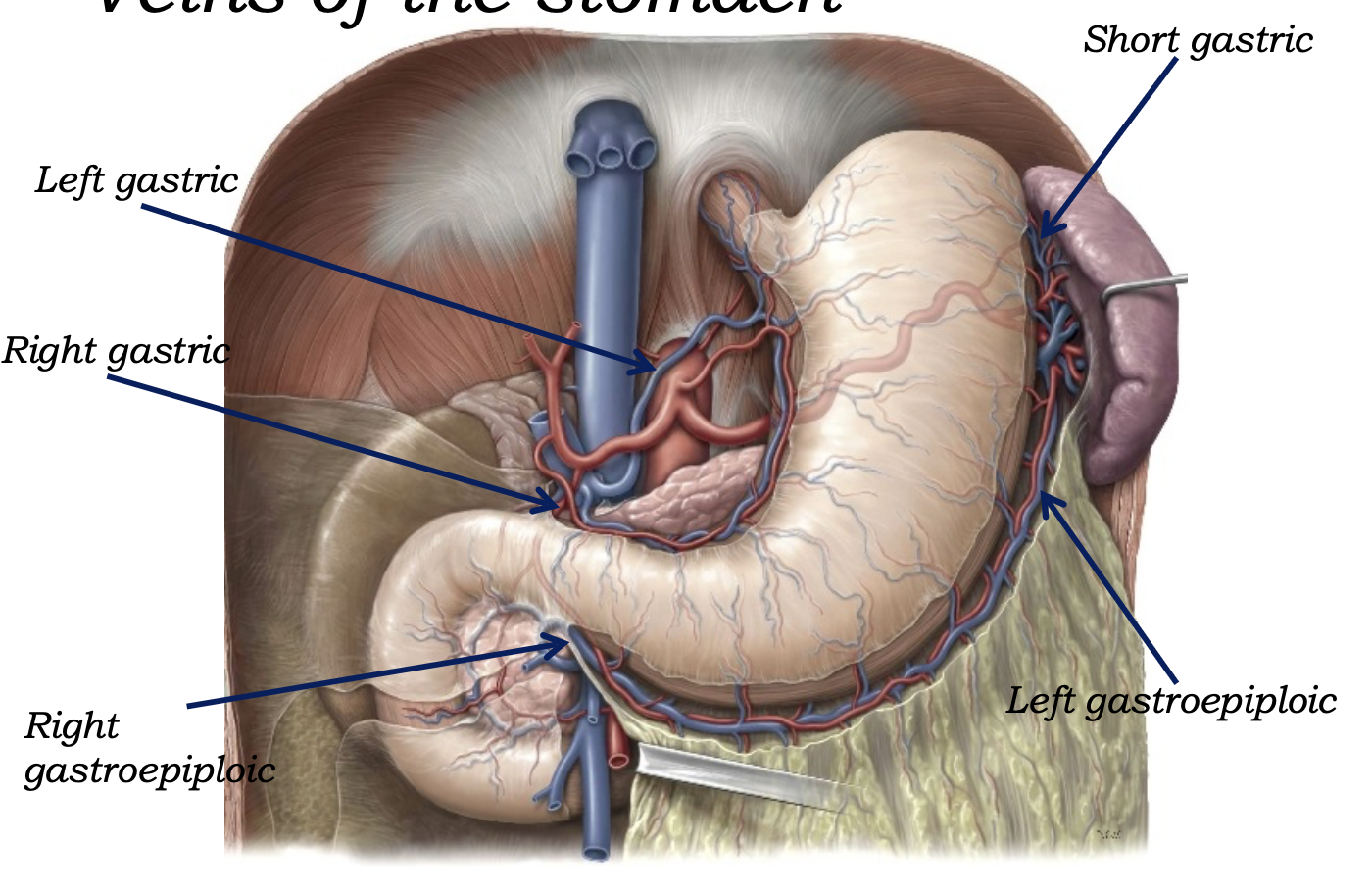
הוורידים של הקיבה מלווים במידה רבה את העורקים, והדגש החשוב הוא שהם מתנקזים בסופו של דבר ל־portal venous system - כלומר לכבד - ולא ישירות ל־IVC.
ניקוז לימפתי ועצבוב
בשלב הזה אפשר לדלג על הפרטים, אבל חשוב לזכור שלקיבה יש ניקוז לימפתי מסודר לאורך כלי הדם, ועצבוב אוטונומי משמעותי.
Anatomical relations
כשאומרים באנטומיה שאיבר “מתייחס” למבנה אחר, הכוונה ליחס האנטומי שלו - מה נמצא קדמית, אחורית, מעליו או מתחתיו.
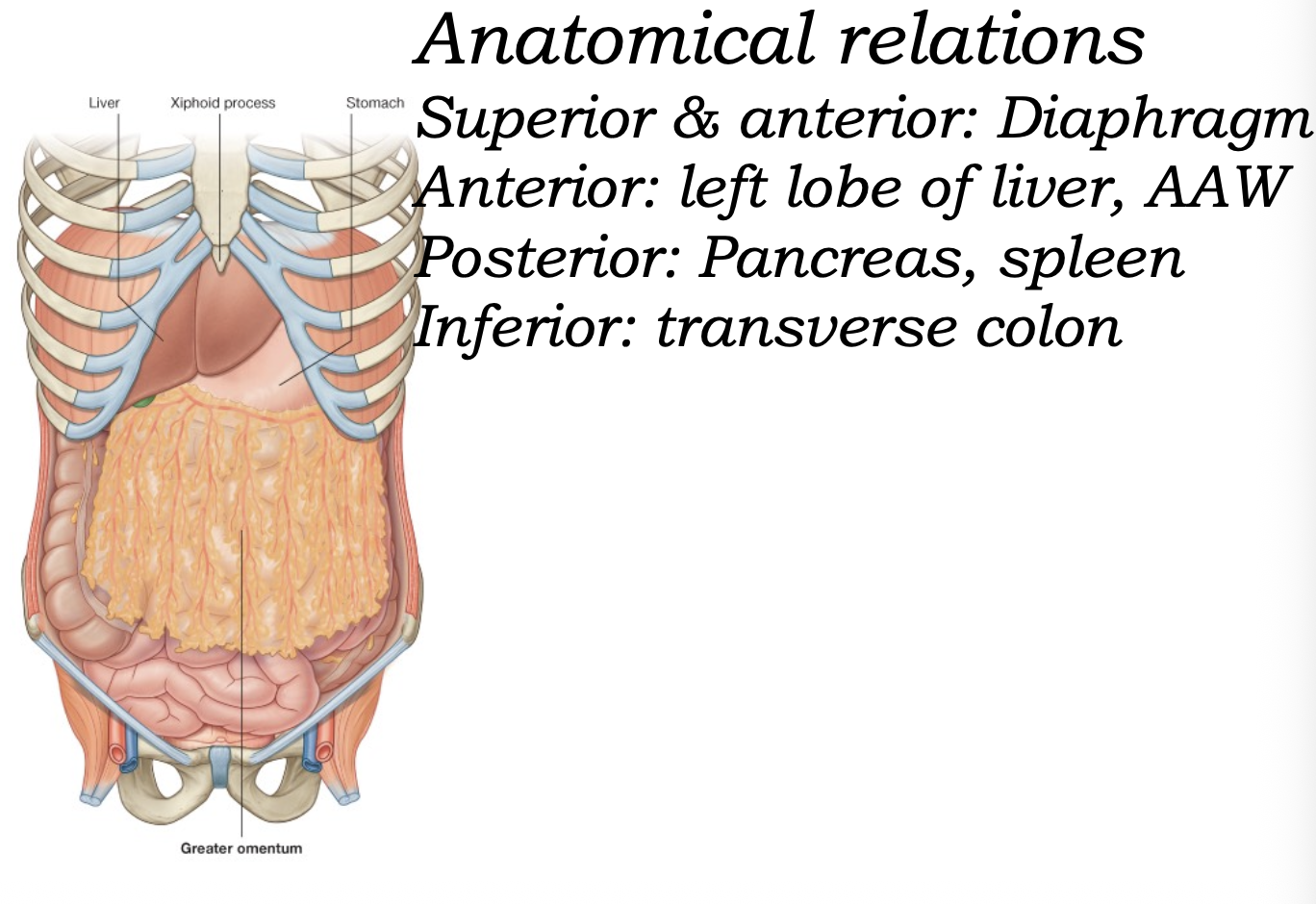
יחסים חשובים של הקיבה:
- superior / anterior - הסרעפת
- anterior - האונה השמאלית של הכבד, דופן הבטן הקדמית
- posterior - הלבלב, הטחול, ולעיתים גם מבני ה־stomach bed
- inferior - ה־transverse colon
שאלות מבחן נפוצות הן בנוסח: “איזה מבנה לא מתייחס לקיבה?”
להלן ניסיון ספק מוצלח להציג את היחסים גרפית.
קפלי הקיבה - Gastric folds / rugae
בתמונה שהוצגה היה אפשר לראות את קפלי הקיבה (gastric folds / rugae). מידת הבולטות שלהם משתנה לפי מצב הקיבה - ריקה או מלאה - וגם לפי מצב הרירית. בגיל מבוגר, שבו התזונה מבוססת בעיקר נוזלים ופחות על מזון מוצק, הקפלים יכולים להיראות פחות בולטים.
ניתוחים בריאטריים
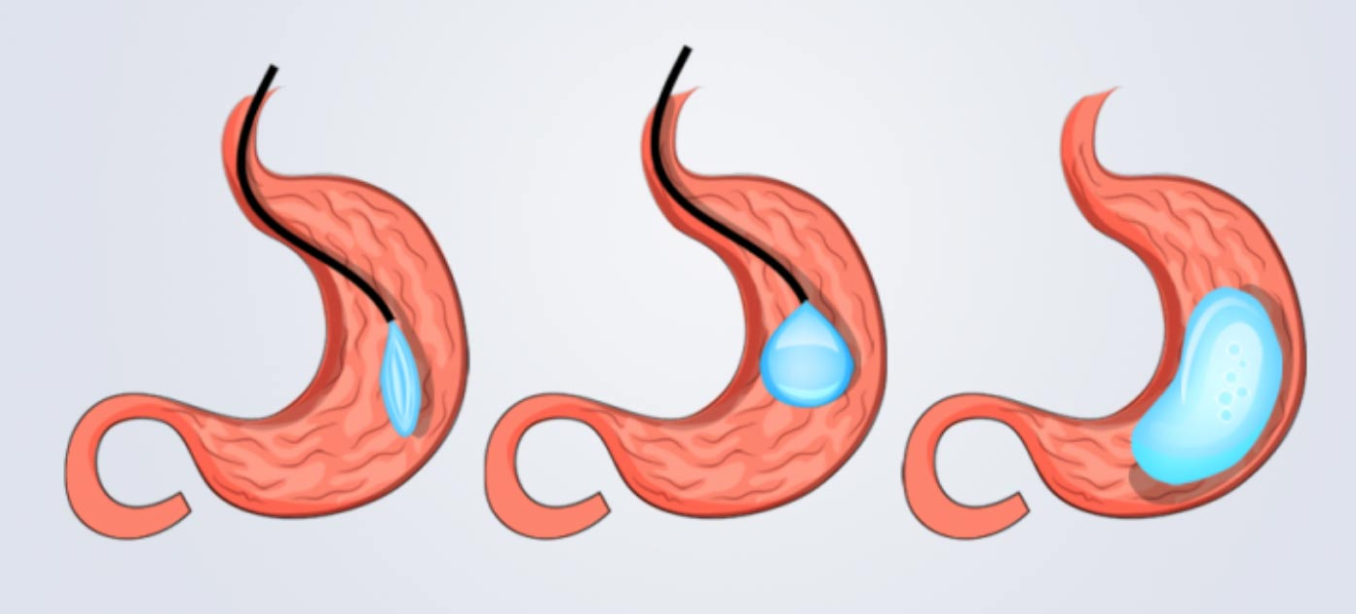
Intragastric balloon אינו ניתוח אלא אמצעי שמוחדר לקיבה ומקטין זמנית את הנפח הזמין שלה.
יש גם ניתוחים בריאטריים של ממש.
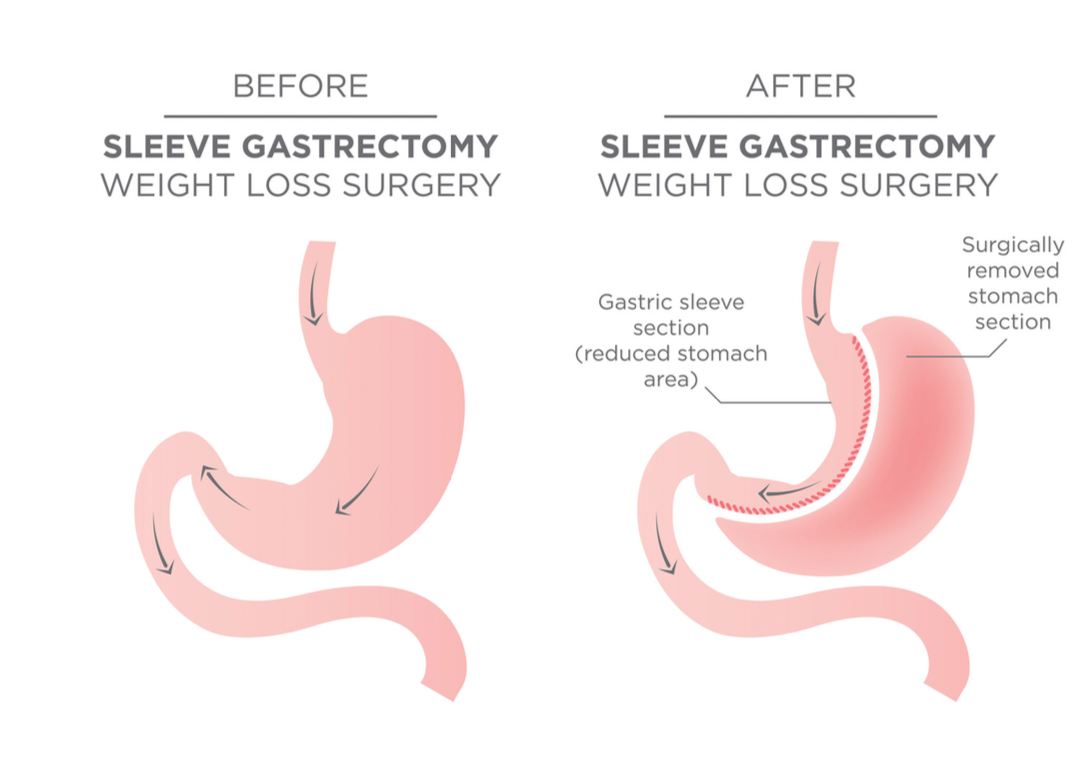
ב־sleeve gastrectomy כורתים חלק גדול מהקיבה, בדרך כלל לאורך ה־greater curvature, וכך יוצרים קיבה צרה וקטנה יותר.
חשוב לשמור על אספקת הדם ועל האנסטומוזות התקינות.
אופציה אחרת היא gastric bypass:
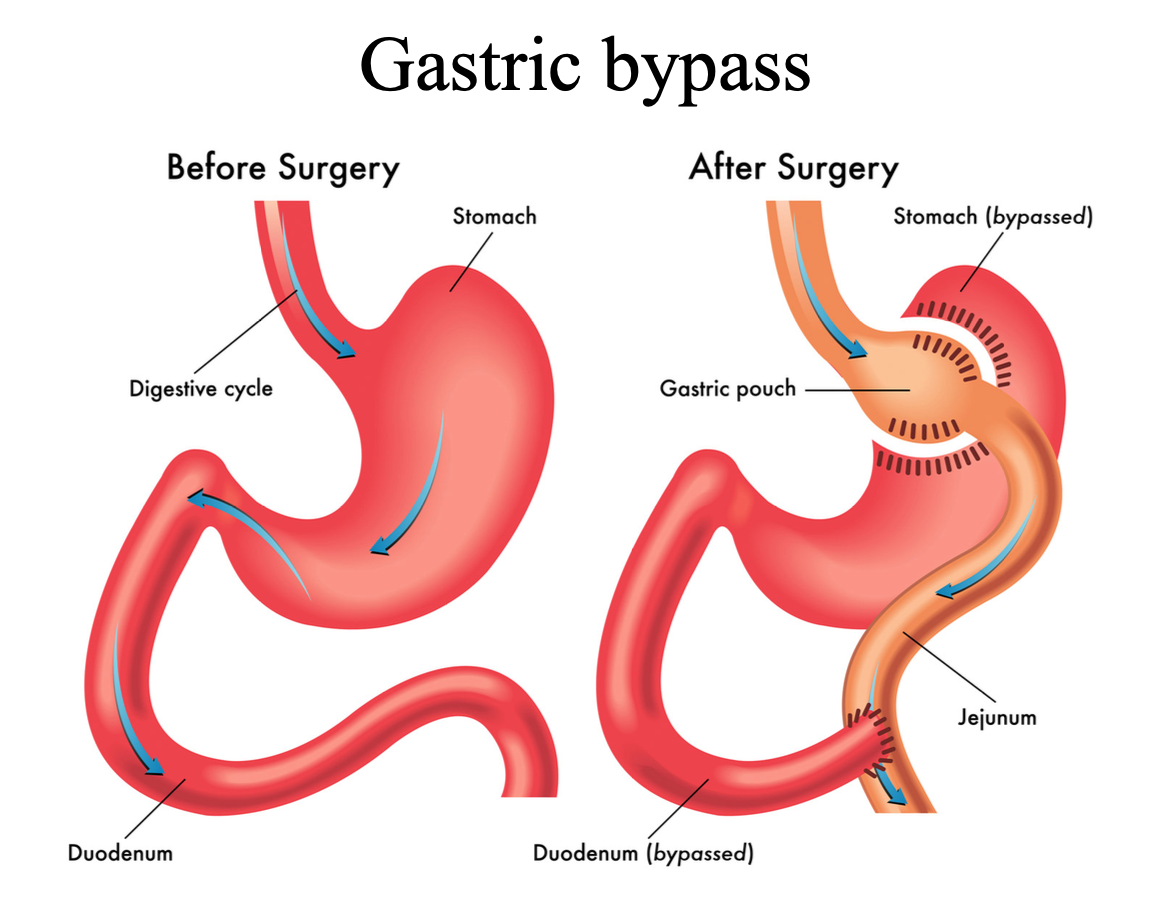
בניתוח זה יוצרים gastric pouch קטן ומחברים אותו ישירות ל־jejunum, כך שחלק מן הקיבה והתריסריון עוקפים את מסלול המזון הישיר.
התריסריון לא “נעלם” (מחברים אותו גם) - מיצי המרה והלבלב עדיין מתנקזים אליו ובהמשך נפגשים עם המזון.
התריסריון (Duodenum)
השם “תריסריון” נובע מכך שאורכו תואר באופן קלאסי כ־12 רוחבי אצבע, אם כי בפועל זאת הערכה גסה בלבד.
בניגוד לקיבה, שהיא intraperitoneal, התריסריון הוא ברובו secondarily retroperitoneal (רטרופריטוניאלי משני) - כלומר נוצר בתוך הפריטונאום, אבל במהלך ההתפתחות העוברית נדבק לדופן הבטן האחורית ומאבד את הניידות שלו.
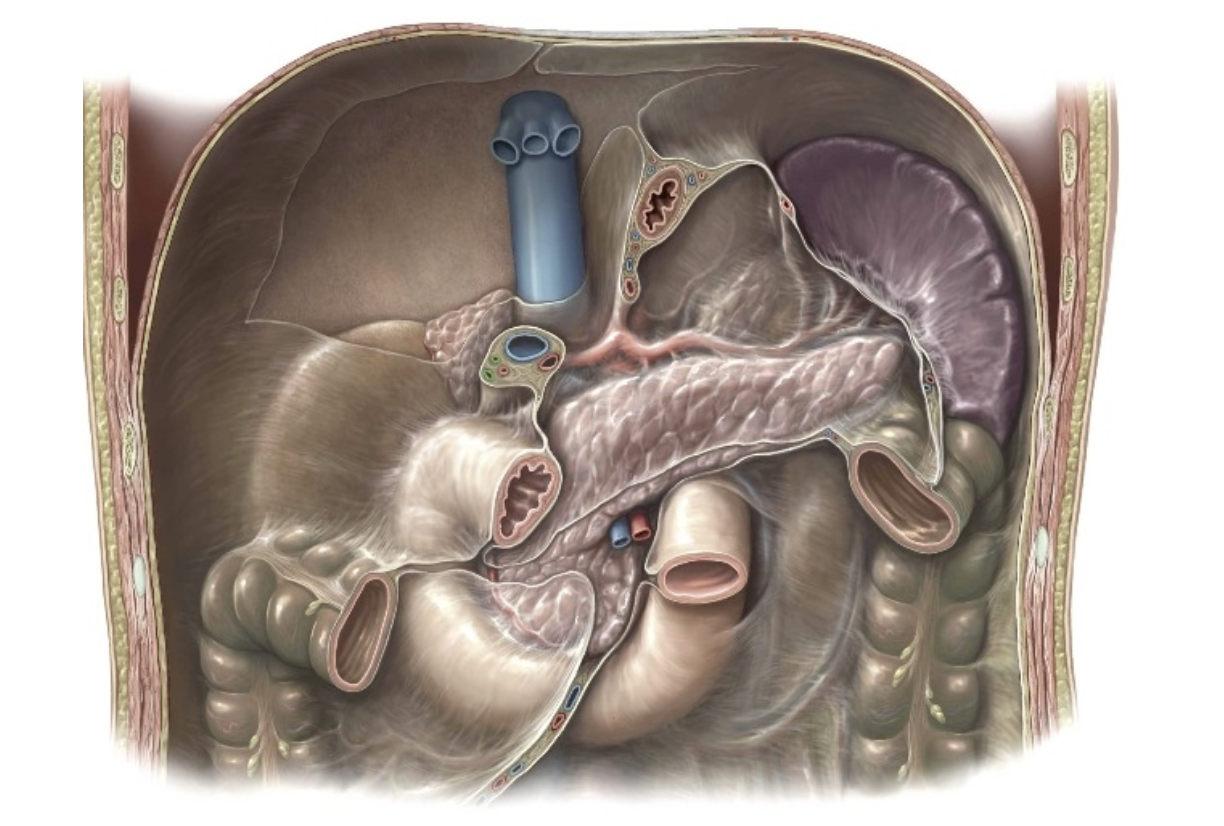
לתריסריון ארבעה חלקים:
- superior part
- descending part
- horizontal part
- ascending part
הערה חשובה: רק החלק הראשון של התריסריון הוא יחסית נייד יותר, ואילו רוב התריסריון הוא רטרופריטוניאלי משני.
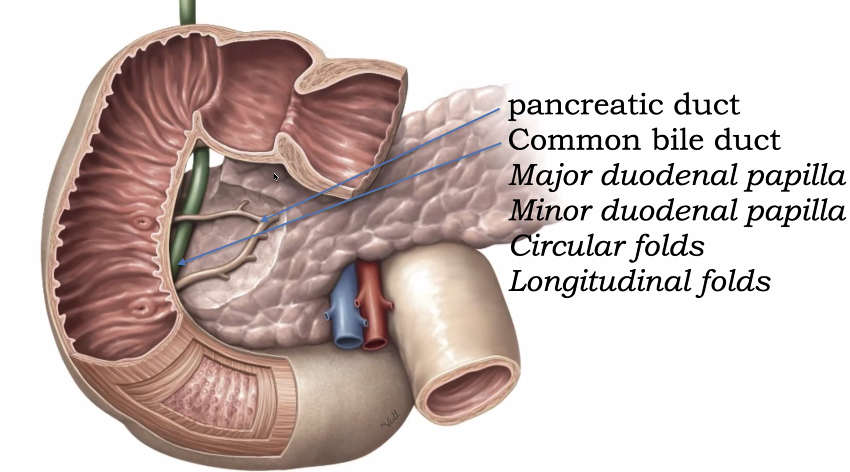
תפקיד חשוב של התריסריון הוא לקלוט לתוכו את מיצי המרה ואת מיצי הלבלב, ולהתחיל את שלב העיכול הכימי המשמעותי של תוכן הקיבה.
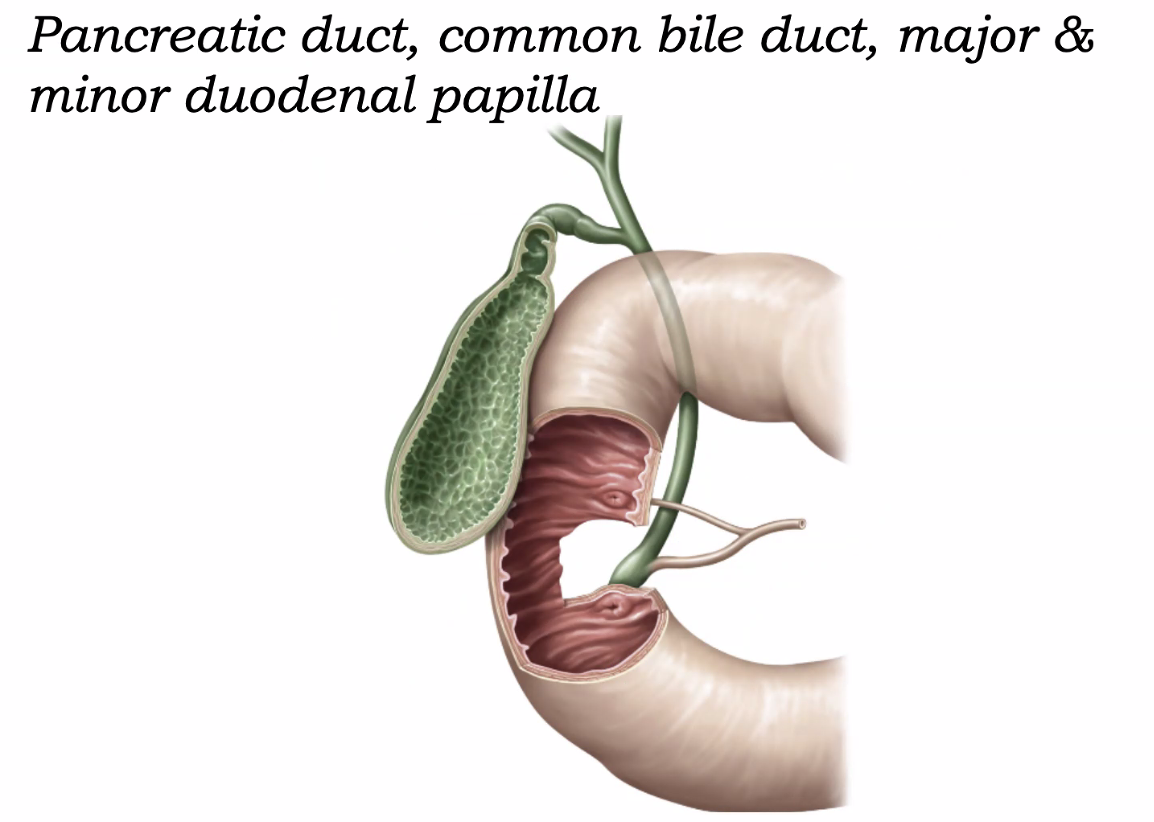
בתוך החלק היורד של התריסריון נפתחים:
- Pancreatic duct
- Common bile duct
דרך:
- major duodenal papilla
- ולעיתים גם minor duodenal papilla
בדרך כלל:
- ב־major papilla נפתחים יחד צינור המרה וצינור הלבלב הראשי
- ב־minor papilla נפתח צינור לבלב נוסף/משני, כאשר הוא קיים
אספקת דם לתריסריון
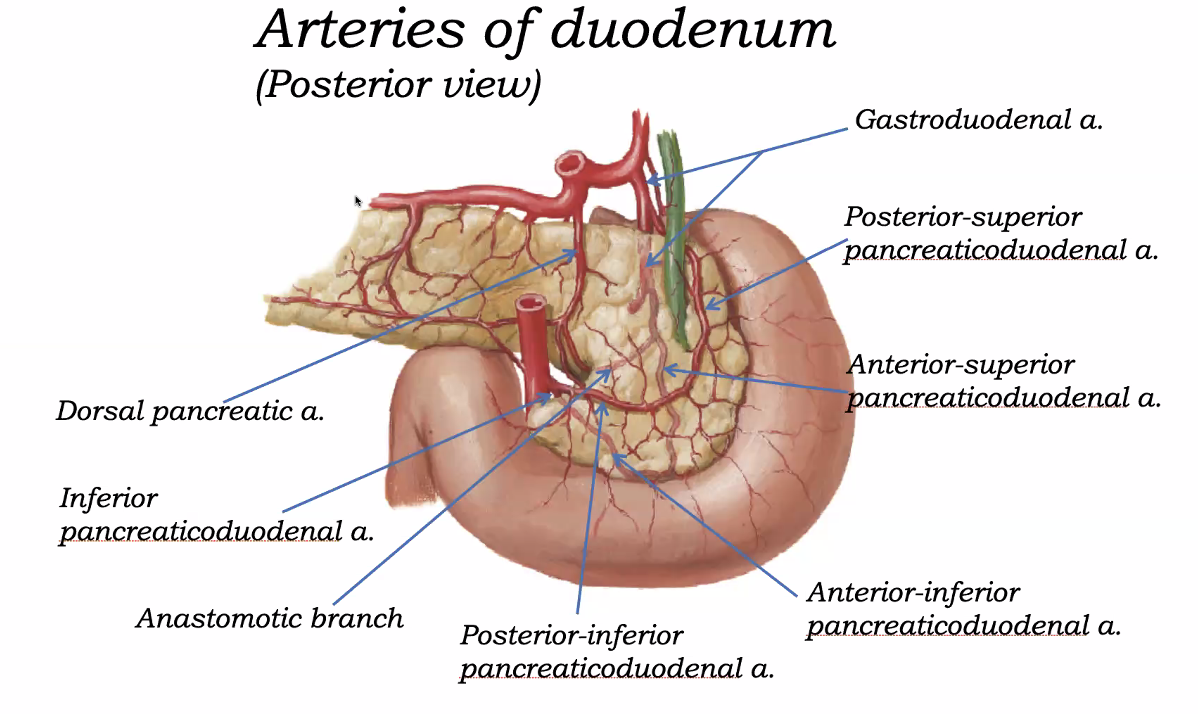
הלבלב והתריסריון מקבלים אספקת דם משותפת ומשלימה.
מהצד העליון, דרך ה־celiac trunk:
- common hepatic artery
- ממנו יוצא gastroduodenal artery
- וממנו:
- anterior superior pancreaticoduodenal artery
- posterior superior pancreaticoduodenal artery
מהצד התחתון, דרך ה־superior mesenteric artery:
- inferior pancreaticoduodenal artery
- וממנו:
- anterior inferior pancreaticoduodenal artery
- posterior inferior pancreaticoduodenal artery
כלי הדם האלה יוצרים אנסטומוזות חשובות סביב ראש הלבלב והתריסריון.
הניקוז הוורידי של האזור מגיע בסופו של דבר למערכת ה־portal vein.
היחסים של התריסריון
לתריסריון יש יחסים אנטומיים חשובים מאוד עם:
- הלבלב
- הכבד
- כיס המרה
- כלי הדם הגדולים
- הכליה הימנית
- המעי הדק
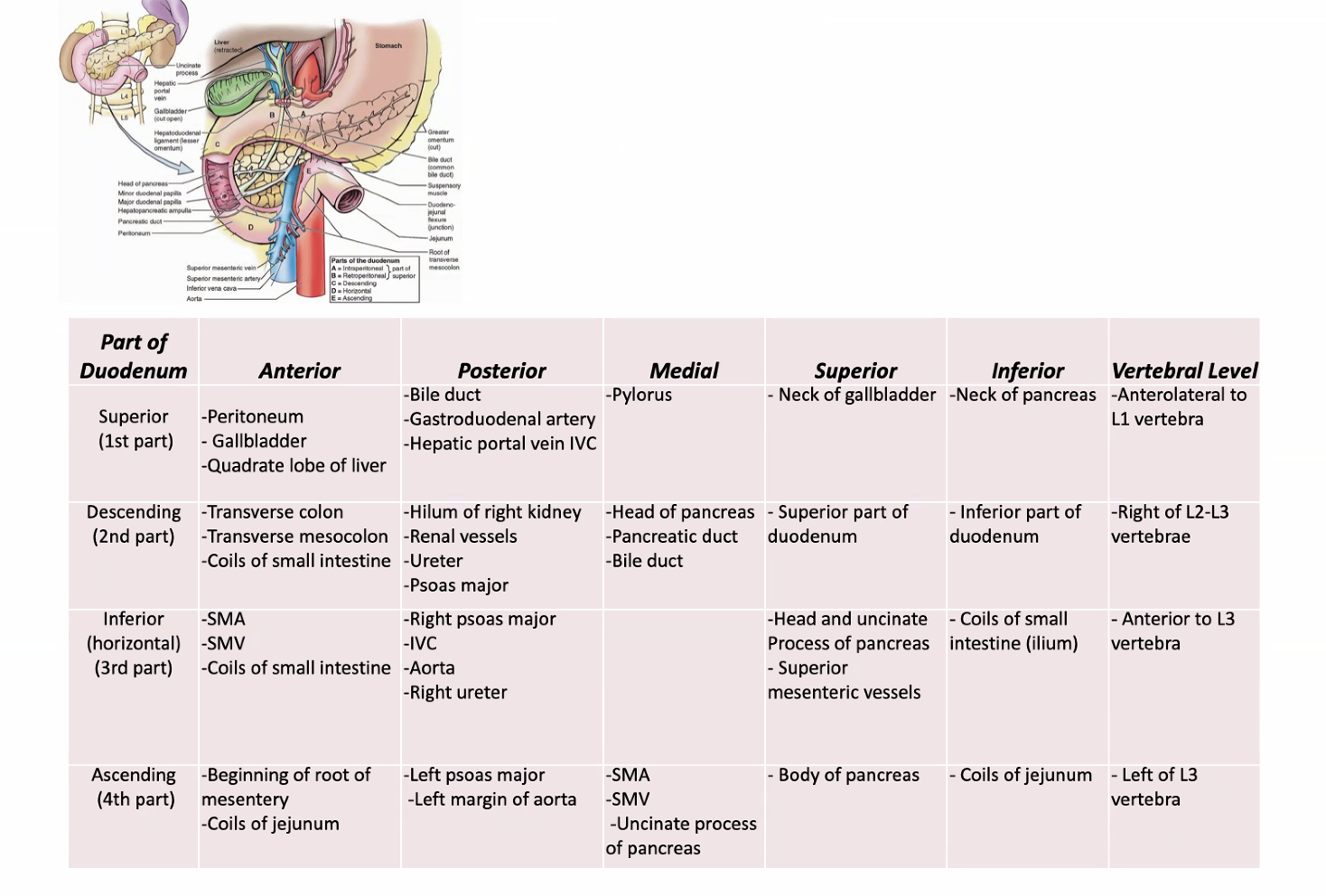
החלק של החוליות פחות חשוב בשלב הזה. מה שיותר חשוב הוא להבין שלתריסריון יש הרבה יחסים אנטומיים, ולכן פתולוגיה באזור יכולה להשפיע על הרבה איברים שכנים.
המעי הדק (Small intestine)
במעי הדק מתבצעת רוב הספיגה של תוצרי המזון.
הוא מתחלק ל:
- duodenum (התריסריון)
- jejunum
- ileum
אחרי התריסריון נשארים שני חלקים ארוכים - jejunum ו־ileum - המעבר ביניהם הדרגתי ואין גבול חד משמעי.
- jejunum - אתר עיקרי לספיגת רוב חומרי המזון
- ileum - ממשיך ספיגה, ובפרט חשוב לספיגת B12 ומלחי מרה
Duodenojejunal flexure
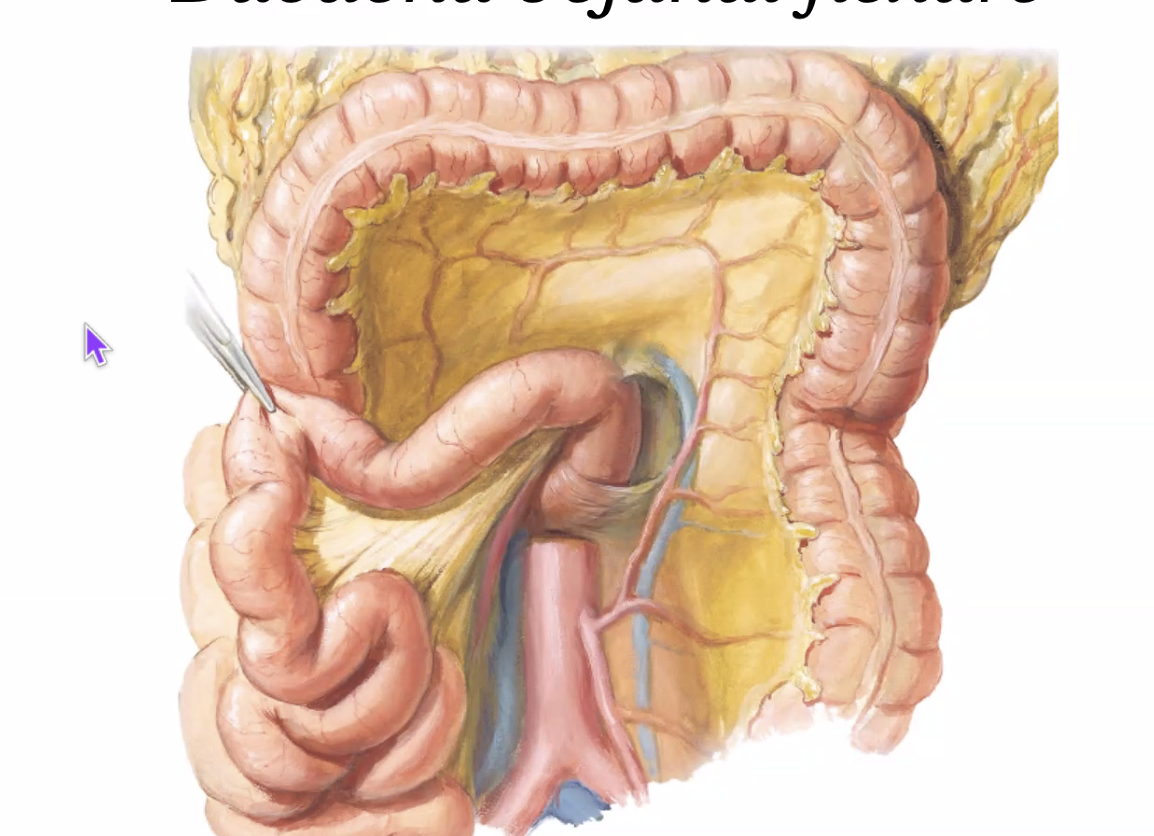
הוא אזור המעבר בין התריסריון ל־jejunum. מבחוץ, אפשר לזהות אותו גם לפי הקפל/המשיכה של הרקמה באזור.
Suspensory ligament of Treitz
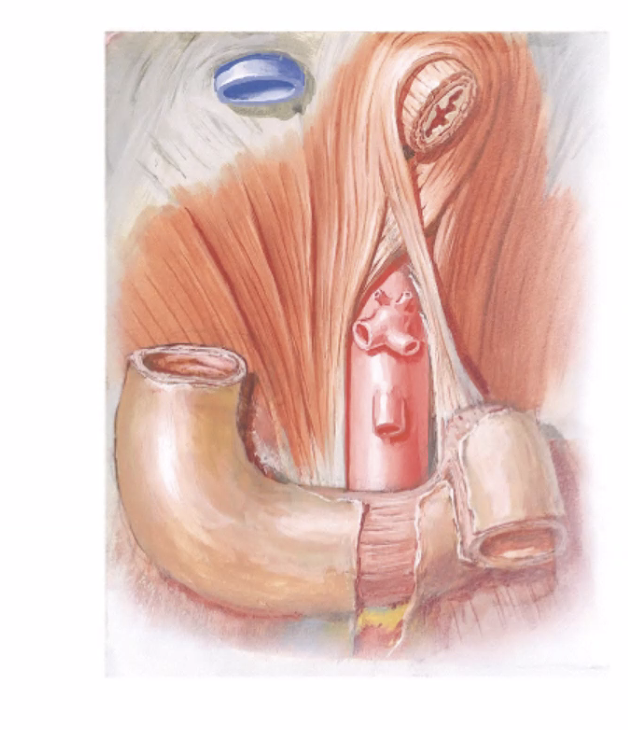
ה־Suspensory ligament of Treitz מחובר לאזור ה־duodenojejunal flexure ומסייע לעגן את המעבר לדופן האחורית. הוא מבנה חשוב לזיהוי אנטומי וקליני של תחילת ה־jejunum.
הבדלים בין jejunum ל־ileum
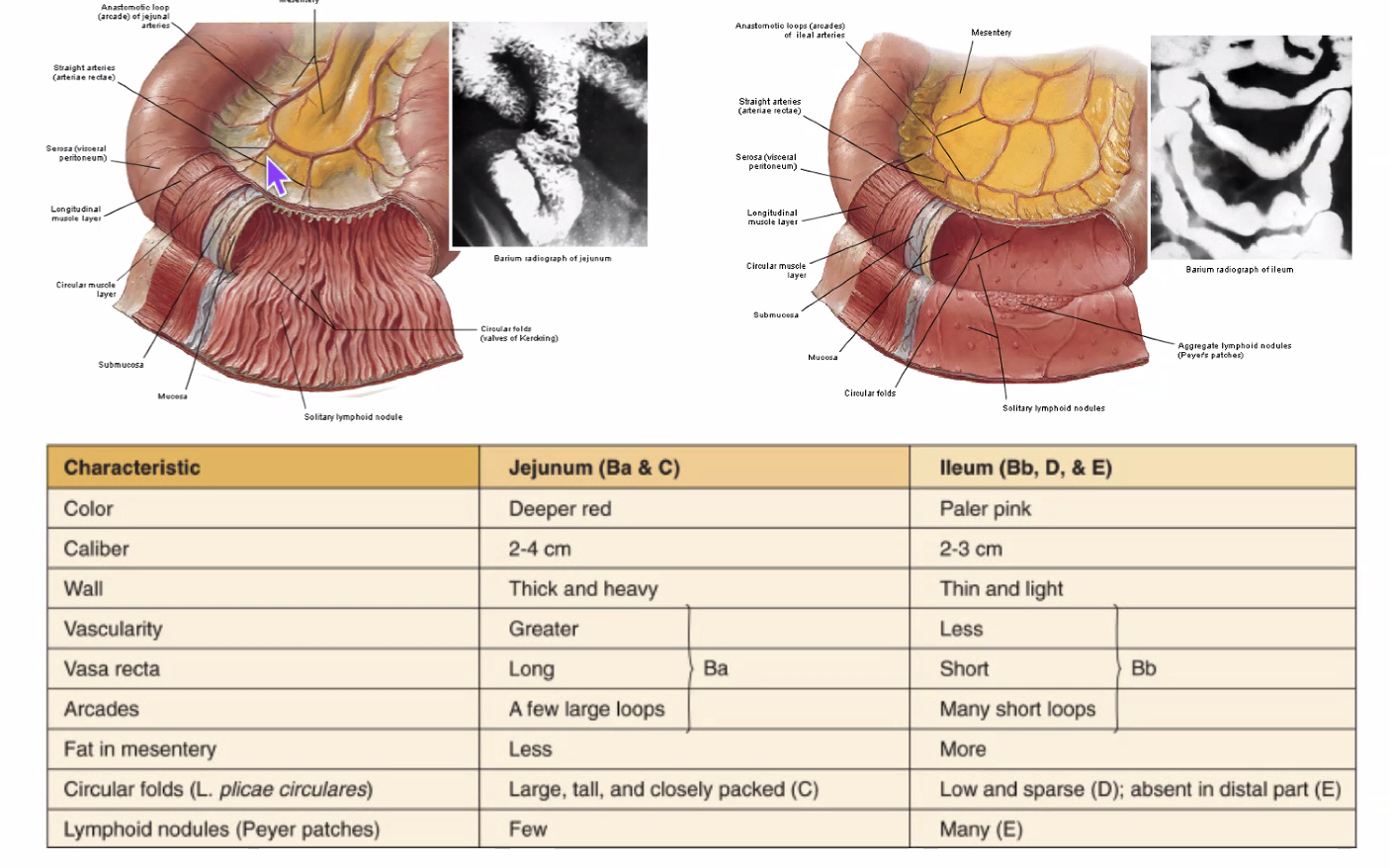
| מאפיין | jejunum | ileum |
|---|---|---|
| כלי דם | כלי דם עיקרי וממנו פיצולים שעושים אנסטומוזה | רשת מסועפת - כלי דם קטנים יותר, פחות אנסטומוזות |
| דופן | עבה יותר | דקה יותר |
| קפלים פנימיים | בולטים יותר | פחות בולטים |
| כלי דם | פחות arcades, vasa recta ארוכים יותר | יותר arcades, vasa recta קצרים יותר |
| שומן במזנטריום | פחות | יותר |
| רקמה לימפתית | פחות בולטת | יותר Peyer patches |
בדיסקציה לא תמיד רואים את כל ההבדלים בקלות, אבל ההבדלים בכלי הדם ובכמות השומן במזנטריום לרוב בולטים יחסית.
Mesentery של המעי הדק
המזנטריום של המעי הדק (״מתלה המעי״) רחב מאוד ומסועף.
אפשר לחשוב עליו כמו זר פרחים: הרבה מאוד כלי דם, לימפה ועצבים מתפצלים כלפי המעי, אבל כולם מתכנסים לשורש צר יחסית בדופן האחורית.
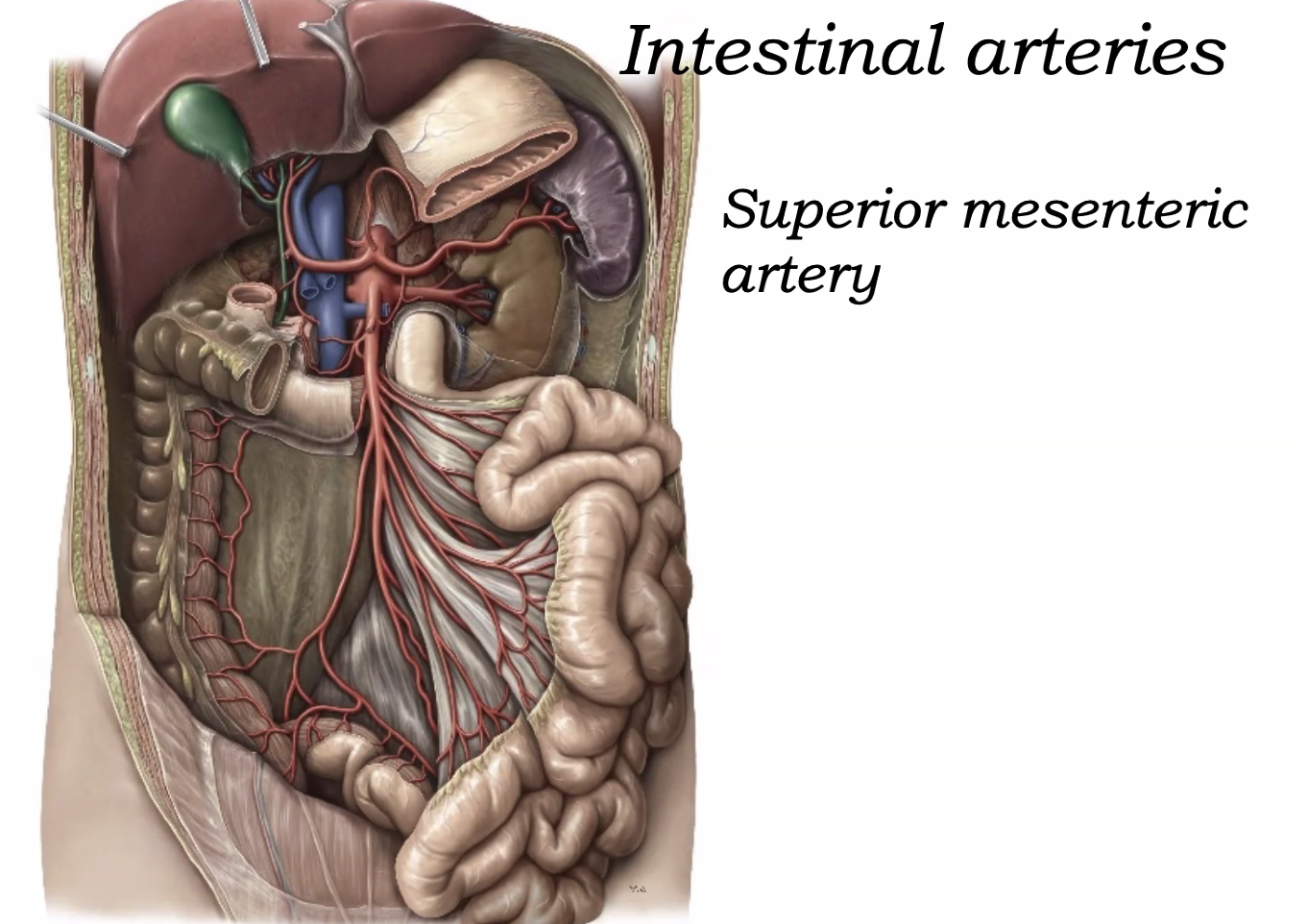
- superior mesenteric artery - מספק את רוב המעי הדק
ב־jejunum נוטים לראות:
- כלי דם ישרים ארוכים יותר
- פחות arcades
ב־ileum נוטים לראות:
- יותר arcades
- כלי דם ישרים קצרים יותר
- יותר רשתיות כלי דם
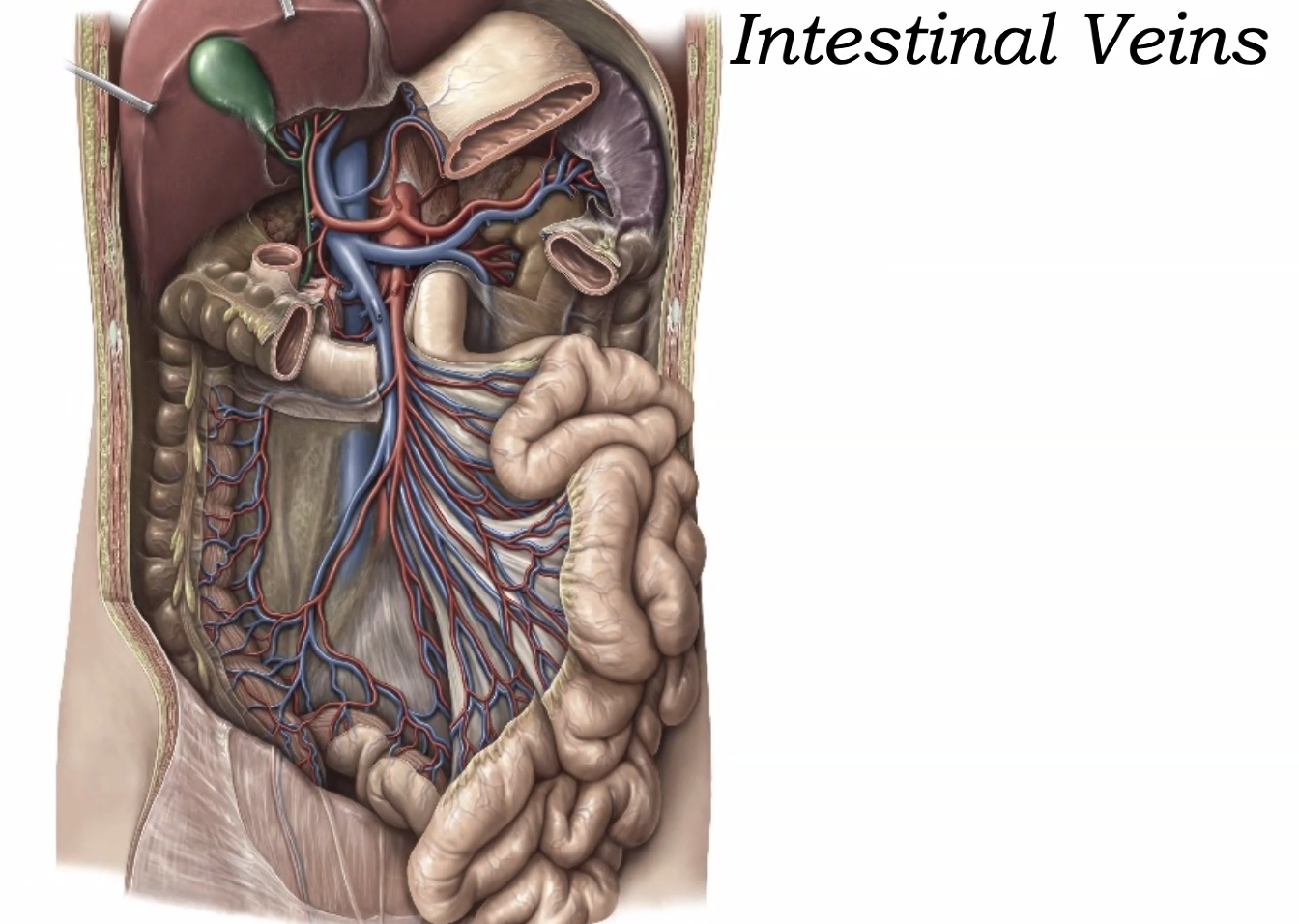
הוורידים של המעי הדק מתנקזים בסופו של דבר גם הם ל־portal vein.
המעי הגס (Large intestine)
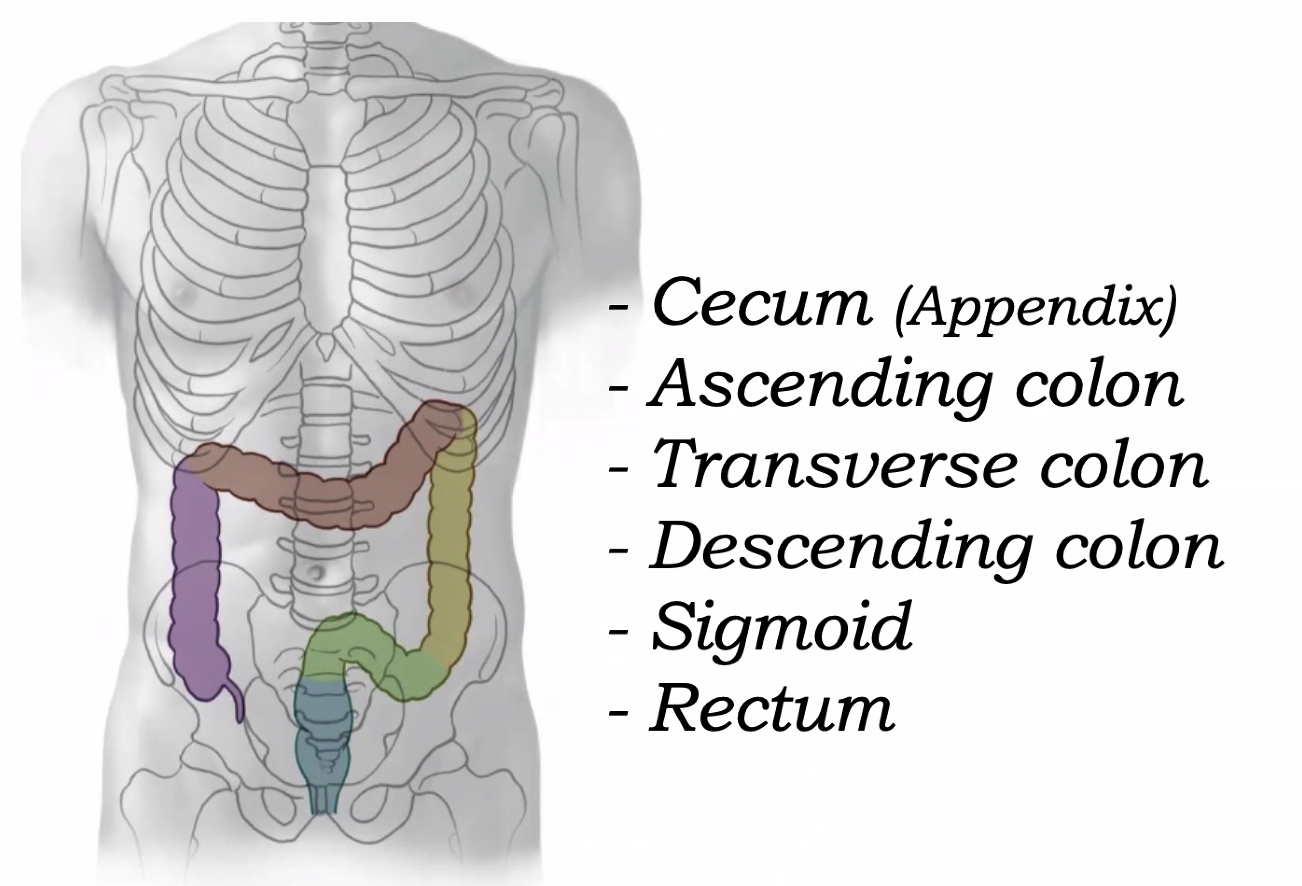
המעי הגס מסודר כמו “מסגרת” סביב המעי הדק, ואורכו בערך מטר וחצי.
החלקים העיקריים:
- Cecum - הצקום, החלק הראשון של המעי הגס
- Vermiform appendix - התוספתן
- Ascending colon
- Transverse colon
- Descending colon
- Sigmoid colon
- Rectum
- Anal canal
מבחינת יחסי פריטונאום:
- cecum - בדרך כלל תוך־צפקי
- appendix - תוך־צפקי, עם mesoappendix
- ascending colon - רטרופריטוניאלי משני
- transverse colon - תוך־צפקי
- descending colon - רטרופריטוניאלי משני
- sigmoid colon - תוך־צפקי
- rectum - בעיקר תת־צפקי/אגני
תפקיד עיקרי של המעי הגס
ברגע שהתוכן עבר מהמעי הדק למעי הגס, הוא כבר אינו “מזון” במובן של ספיגת אבות מזון עיקריים.
התפקידים המרכזיים של המעי הגס הם:
- ספיגת נוזלים
- ספיגת אלקטרוליטים
- ספיגה של חלק מהוויטמינים והמינרלים
- עיבוד והעברת צואה
Cecum - החלק הראשון של המעי הגס
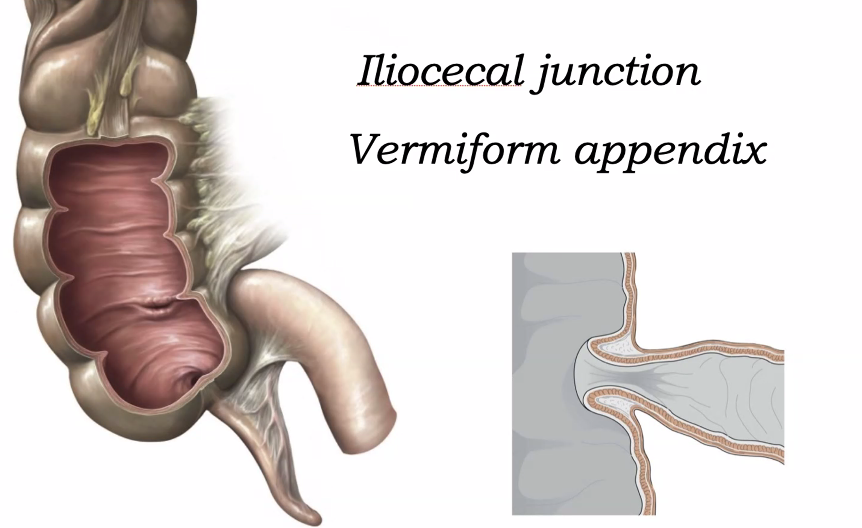
ה־cecum הוא כיס עיוור - כלומר, מעין שק שאליו נשפך סוף ה־ileum.
המעבר בין ה־ileum ל־cecum נקרא:
- ileocecal junction
ובו נמצא:
- ileocecal valve
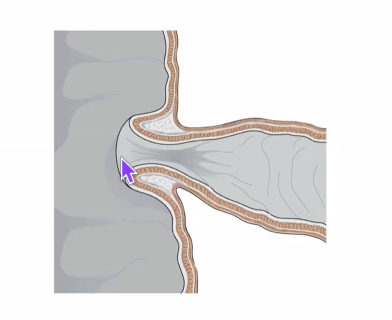
ה־ileocecal valve הוא לא “סוגר שרירי” עבה כמו בקיבה, אלא בעיקר מנגנון פיזיולוגי ומבני שמקשה על חזרת תוכן המעי הגס אל המעי הדק.
כלומר, ברגע שהתוכן נפל לצקום - בתנאים רגילים קשה לו לחזור אחורה.
Vermiform appendix - תוספתן
בקצה הצקום נמצא ה־vermiform appendix - שלוחה דקה בצורת תולעת.
- הוא משתנה מאוד באורך ובמנח
- הוא יכול להיות קצר או ארוך
- מיקומו יכול להיות וריאבילי מאוד
- הוא נפתח לצקום מצד אחד, וסגור בקצהו השני
יש בו רקמה לימפתית, אך מבחינה קלינית הוא מוכר בעיקר בגלל appendicitis - דלקת של התוספתן.
McBurney’s point
McBurney’s point היא נקודה קלינית חשובה על דופן הבטן. היא נמצאת בערך במפגש בין השליש הלטרלי לשני השלישים המדיאליים של הקו בין הטבור ל־ASIS (anterior superior iliac spine). בחשד לדלקת תוספתן, כאב באזור McBurney’s point הוא ממצא קלאסי.
Appendicitis - דלקת התוספתן
התוספתן הוא כיס עיוור, ולכן אם משהו חוסם את פתחו - למשל פקק צואה, גוף זר קטן או חומר אחר - התוכן שבתוכו לא מצליח להתנקז החוצה.
מכאן מתחיל התהליך:
- חסימה של החלל
- התרבות חיידקים
- דלקת בדופן התוספתן
- בצקת, גיוס תאים דלקתיים והגדלה של התוספתן
- גירוי של הפריטונאום הפריאטלי
בהתחלה, הכאב עמום, מפושט ולרוב סביב מרכז הבטן. בהמשך, כאשר הפריטונאום הפריאטלי מגורה, הכאב נהיה חד, ממוקד, ולרוב ב־RLQ - ימין תחתון. זאת הסיבה לנדידת הכאב הקלאסית.
אם הלחץ ממשיך לעלות, עלול להיווצר נקב בדופן התוספתן. בשלב הזה הלחץ המקומי עשוי לרדת, אבל התוכן הדלקתי נשפך לחלל הפריטונאום ועלול לגרום ל־peritonitis - מצב מסכן חיים.
במצב כזה אפשר לראות גם:
- כאב בטן חריף
- רגישות קשה
- guarding - כיווץ הגנתי של שרירי הבטן
- “בטן כירורגית”
בבדיקה גופנית יכול להופיע גם rebound tenderness - כאב שמתגבר דווקא בשחרור הלחץ
הערה חשובה: לא כל תוספתן נמצא במנח הקלאסי. למשל, retrocecal appendix יכול לגרום לתמונה קלינית פחות טיפוסית, ולעיתים לא יהיה כאב קלאסי בנקודת מקברני.
מאפייני המעי הגס
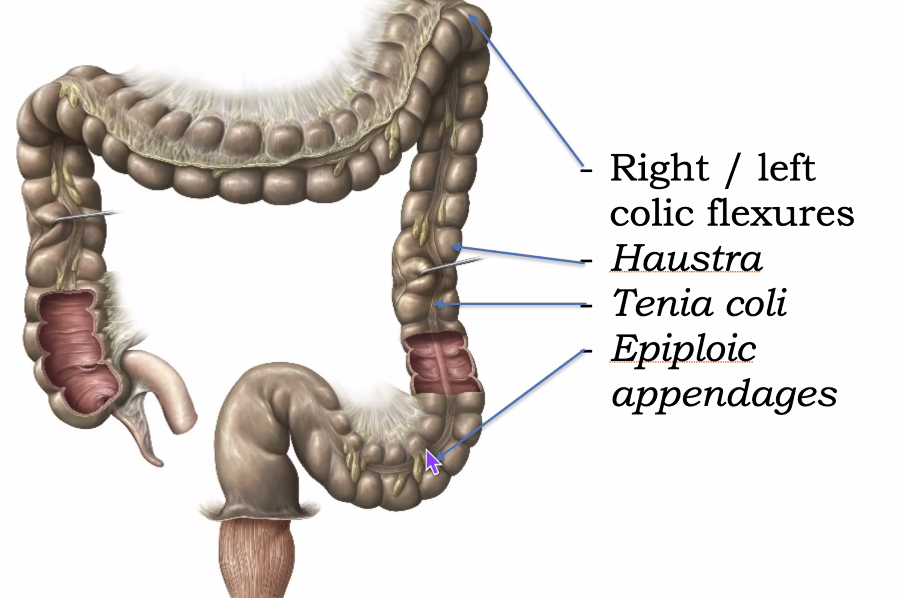
למעי הגס יש כמה מאפיינים מבניים חשובים:
- Right colic flexure / hepatic flexure - הכפיפה הימנית, סמוכה לכבד
-
Left colic flexure / splenic flexure - הכפיפה השמאלית, סמוכה לטחול
-
Haustra - כיסים/בליטות סגמנטליות של המעי הגס
-
Teniae coli - שלוש רצועות אורך שריריות לאורך המעי הגס; הכיווץ שלהן יוצר את ה־haustra
- Epiploic appendages - תוספות שומן קטנות התלויות מהמעי הגס
התנועה במעי הגס נעשית “מכיס לכיס” - בין ה־haustra - ובמהלכה נספגים בעיקר מים.
אספקת דם למעי הגס
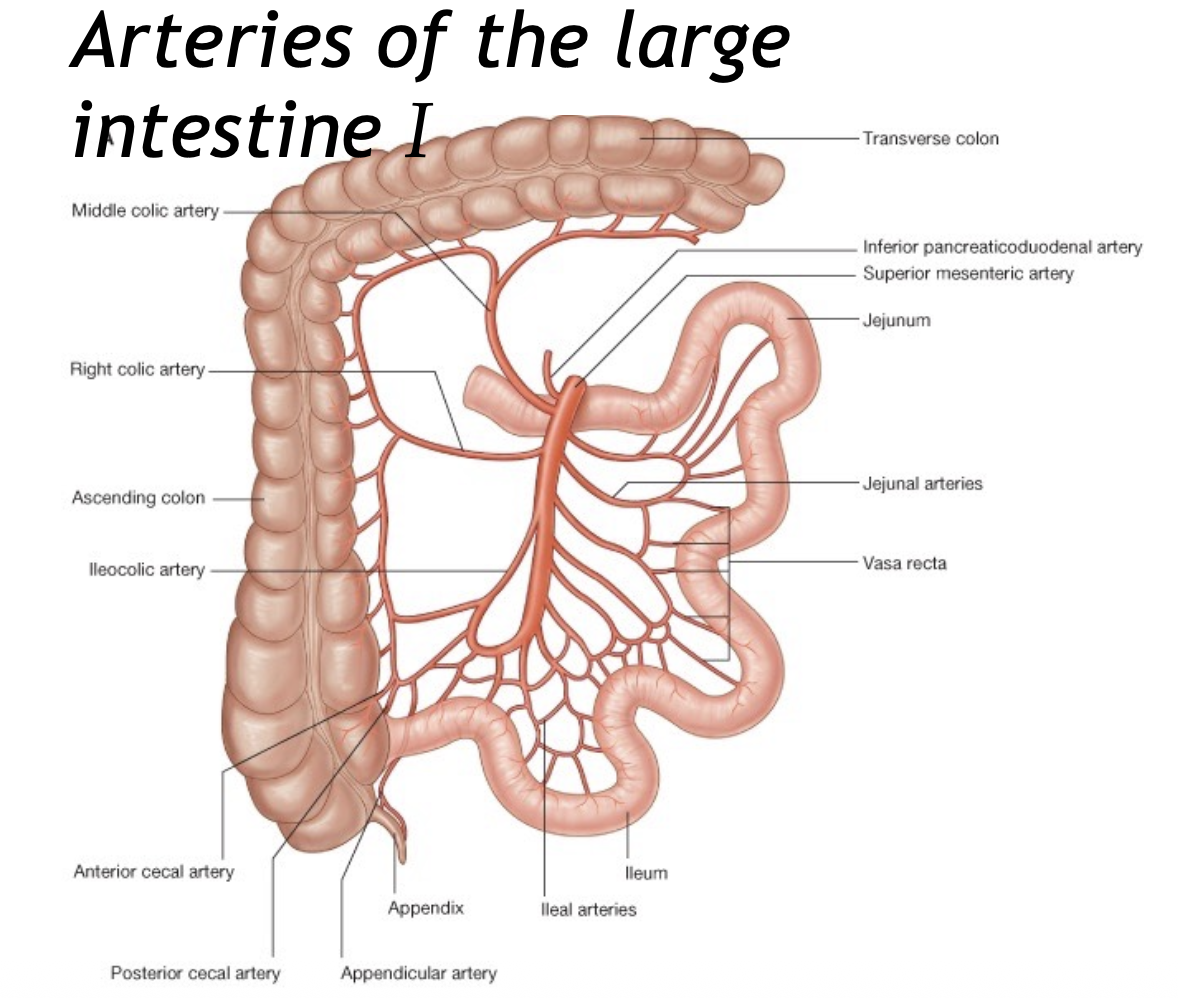
יש שני מקורות עיקריים:
1. Superior mesenteric artery
מספק את החלק הימני של המעי הגס:
- cecum
- appendix
- ascending colon
- חלק ניכר מן ה־transverse colon
הענפים החשובים:
- ileocolic artery מספק את אזור המעבר של ileum-cecum, ונותן:
- anterior cecal artery
- posterior cecal artery
- appendicular artery - עוברת בתוך ה־mesoappendix
-
right colic artery מספק את ה־ascending colon
- middle colic artery מספק חלק גדול מן ה־transverse colon
2. Inferior mesenteric artery
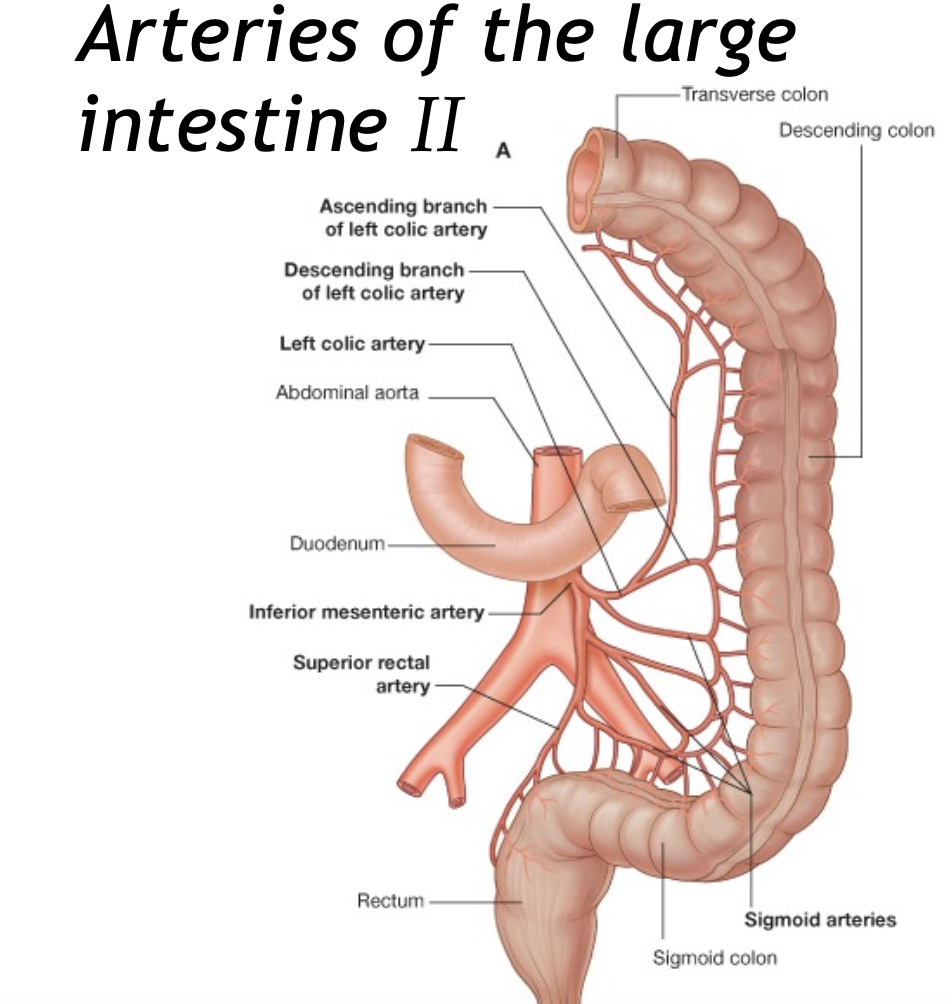
מספק את החלק השמאלי של המעי הגס:
- distal transverse colon
- descending colon
- sigmoid colon
- upper rectum
הענפים החשובים:
- left colic artery
- sigmoid arteries
- superior rectal artery
ה־left colic artery עושה אנסטומוזה עם ה־middle colic artery.
הדגש הקליני החשוב: אספקת הדם של המעי הגס היא רשתית ומבוססת על אנסטומוזות, אבל כשכורתים חלק מהמעי צריך להבין היטב איזה כלי דם מזין אותו.
Rectum and anal canal
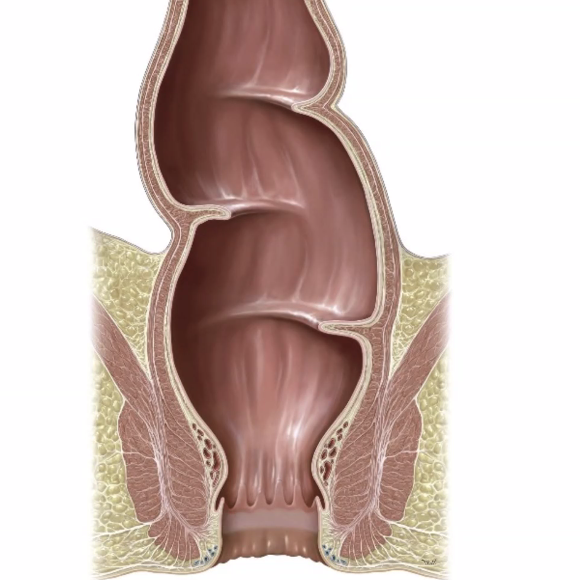
ברקטום ניתן לראות שלושה rectal folds - כפלים רוחביים של הרקטום:
- superior
- middle
- inferior
הצואה מצטברת ברקטום בהדרגה, והלחץ על הכפלים והדופן עולה. ככל שהרקטום מתמלא יותר, כך מתחזקת תחושת הדחיפות להתרוקן.
התפקיד המרכזי של המעי הגס
התפקיד המרכזי של המעי הגס הוא ספיגה חוזרת של נוזלים. לכן, אם התוכן עובר מהר מדי - הצואה תהיה נוזלית יותר (שלשול). באופן דומה, אם התוכן נשאר זמן רב - נספגים יותר מים והצואה נעשית קשה יותר (עצירות)
Anal canal - התעלה האנאלית
בקצה התחתון נמצא ה־anal canal. יש שם שני סוגרים חשובים:
- internal anal sphincter
- שריר חלק
- אינו רצוני
- external anal sphincter
- שריר שלד
- רצוני
כיושבים בשירותים, צריך שיקרה שחרור של הסוגר החיצוני באופן רצוני, וגם הרפיה של הסוגר הפנימי.
אספקת דם וניקוז ורידי
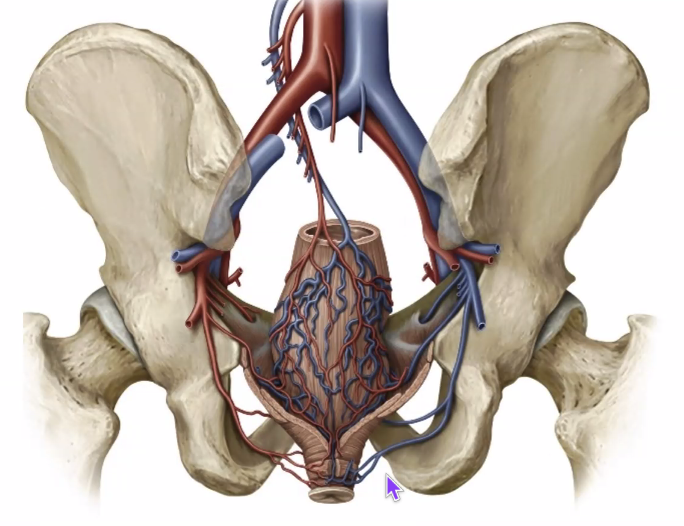
החלק העליון של הרקטום מקבל דם מ־superior rectal artery, שהוא המשך של ה־inferior mesenteric artery.
הניקוז הוורידי של החלק העליון הולך דרך:
- superior rectal vein
- ל־inferior mesenteric vein
- ולמערכת ה־portal
אבל החלק התחתון של הרקטום והתעלה האנאלית מתנקזים דרך:
- middle rectal veins
- inferior rectal veins
אל מערכת ורידית אגנית, ומשם אל ה־IVC - כלומר אל המערכת ה־systemic / caval.
זה חשוב מאוד קלינית.
חשיבות קלינית - מתן תרופות דרך הרקטום
בגלל שהחלק התחתון של הרקטום מתנקז למערכת הוורידית הסיסטמית ולא עובר קודם דרך הכבד, מתן תרופה דרך הרקטום יכול במקרים מסוימים:
- לעבוד מהר יותר
- לעבור פחות first-pass metabolism
זאת אחת הסיבות לשימוש ב־suppositories (“נרות”) - במיוחד בילדים, בחולים שמקיאים, או כשנדרשת ספיגה מהירה יחסית.
טחורים
האזור הזה הוא גם אזור של portosystemic anastomosis, ולכן יש לו חשיבות קלינית גם בהקשר של טחורים.
סיכום תפקיד המעי הגס
- ספיגת נוזלים
- ספיגת אלקטרוליטים
- עיבוד והתקדמות של צואה
- אגירה זמנית של צואה ברקטום עד להתרוקנות
כריתת מעי גס
אפשר לחיות גם בלי חלקים גדולים מהמעי הגס. כל עוד נשמרת שליטה טובה על הרקטום ועל התעלה האנאלית, ניתן לשלוט ביציאות - אך הן נוטות להיות נוזליות יותר, בגלל ירידה ביכולת ספיגת המים.
חלק שני - איברי בטן ב׳ - האיברים הנלווים
האיברים הנלווים - פתיחה
האיברים הנלווים העיקריים למערכת העיכול הם הטחול, הלבלב והכבד.
הטחול (Spleen)
חשוב לזכור: הטחול לא איבר עיכול, אך הוא נמצא באזור הבטן העליונה ומשיק לאיברי מערכת העיכול, ולכן נלמד אותו יחד איתם.
הוא נמצא ברביע השמאלי העליון של הבטן, מתחת לסרעפת, אחורית לקיבה ובסמיכות ללבלב, לכליה השמאלית ולכיפת המעי הגס השמאלית. מבחינה תפקודית, הטחול משמש כמאגר דם, כאיבר לימפתי חשוב, וכאתר שבו מתחיל פירוק של תאי דם אדומים זקנים.
הטחול נראה כאן במבט אחורי. ברוב המקרים הוא אינו נראה היטב מלפנים, משום שהוא יושב אחורית יחסית, ולכן בדרך כלל צריך להסיט את הקיבה כדי לחשוף אותו.
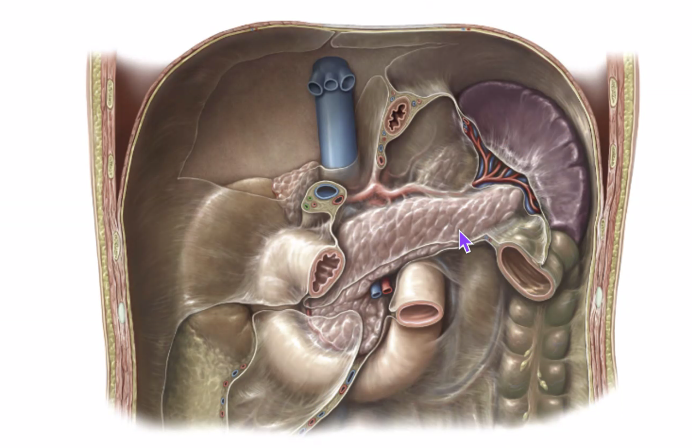
הקיבה נמצאת לפניו, ובתמונה זו היא הוסרה. הלבלב נמצא מדיאלית, ובמיוחד זנב הלבלב מתקרב אל שער הטחול. בנוסף, הטחול קשור גם ל:
- הסרעפת
- הכליה השמאלית
- left colic flexure / splenic flexure
- זנב הלבלב
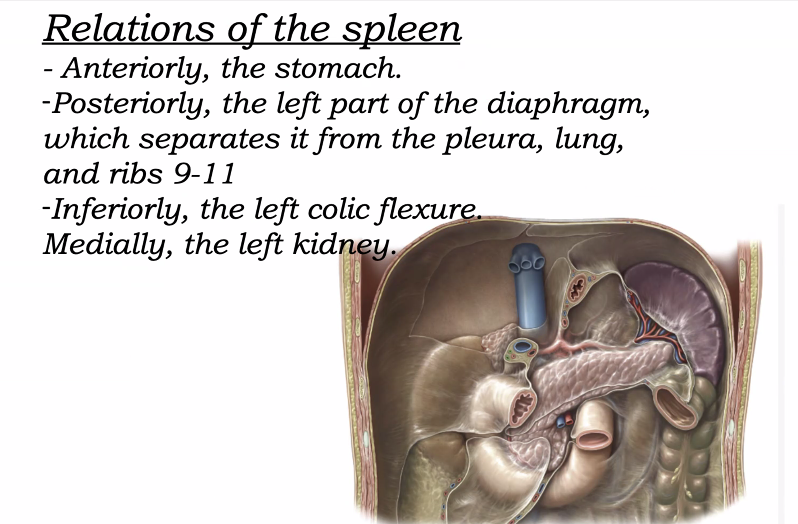
תמונה חשובה:
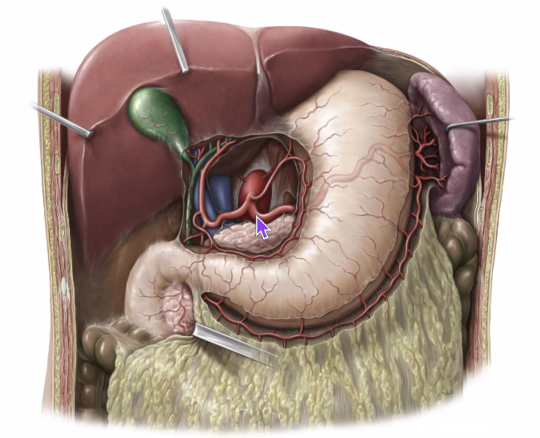
מבחינת מיקום ויחסים אנטומיים, הטחול הוא איבר תוך־צפקי (intraperitoneal), עטוף כמעט לחלוטין בפריטונאום, אך יושב בצמוד לדופן האחורית של הבטן.
תפקידי הטחול
לטחול כמה תפקידים חשובים:
- מאגר דם פנימי - בכל רגע נתון יש בו בערך 500-400 מ״ל דם; בזמן מאמץ חלק יכול להשתחרר למחזור הדם.
- איבר לימפתי גדול - למעשה מדובר ברקמה לימפתית מפותחת מאוד, ולכן יש לו תפקיד חשוב בהגנה מפני זיהומים.
- פירוק תאי דם אדומים זקנים - תאי דם אדומים חיים בערך 4-3 חודשים. הטחול מזהה תאים זקנים או פגועים ומתחיל את תהליך הפירוק.
- תחילת פירוק ההמוגלובין - התהליך שמוביל בסופו של דבר ליצירת בילירובין (bilirubin) מתחיל בטחול וממשיך בכבד.
הקשר בין הטחול, בילירובין וצהבת
כשתאי דם אדומים מתפרקים, ההמוגלובין שלהם מתפרק במסלול שבסופו מתקבל בילירובין. המשך העיבוד נעשה בכבד, ותוצרי הפירוק מופרשים למרה (הצבע הכהה של הצואה קשור לתוצרי הפירוק). כשהכבד לא מתפקד היטב, בילירובין עלול להצטבר בדם ולגרום לצהבת.
Splenic artery ו־Splenic vein
העורק המרכזי של הטחול הוא ה־splenic artery, ענף גדול של ה־celiac trunk. זה עורק גדול מאוד יחסית לגודל הטחול, ודימום ממנו עלול להיות מסוכן מאוד.
בדרכו לטחול הוא נותן גם ענפים לקיבה, כולל:
- short gastric arteries
- left gastro-omental (left gastroepiploic) artery
הווריד של הטחול הוא splenic vein. זה וריד גדול מאוד, והוא חלק מהמערכת הפורטלית. חשוב לזכור:
- ה־splenic artery עובר בדרך כלל מעל הלבלב
- ה־splenic vein כמעט מוטבע בתוך הלבלב (embedded), ומנקז גם אותו
ה־splenic vein מתחבר בהמשך יחד עם ה־superior mesenteric vein, ליצירת ה־portal vein. ברוב המקרים ה־inferior mesenteric vein מתנקז אל ה־splenic vein.
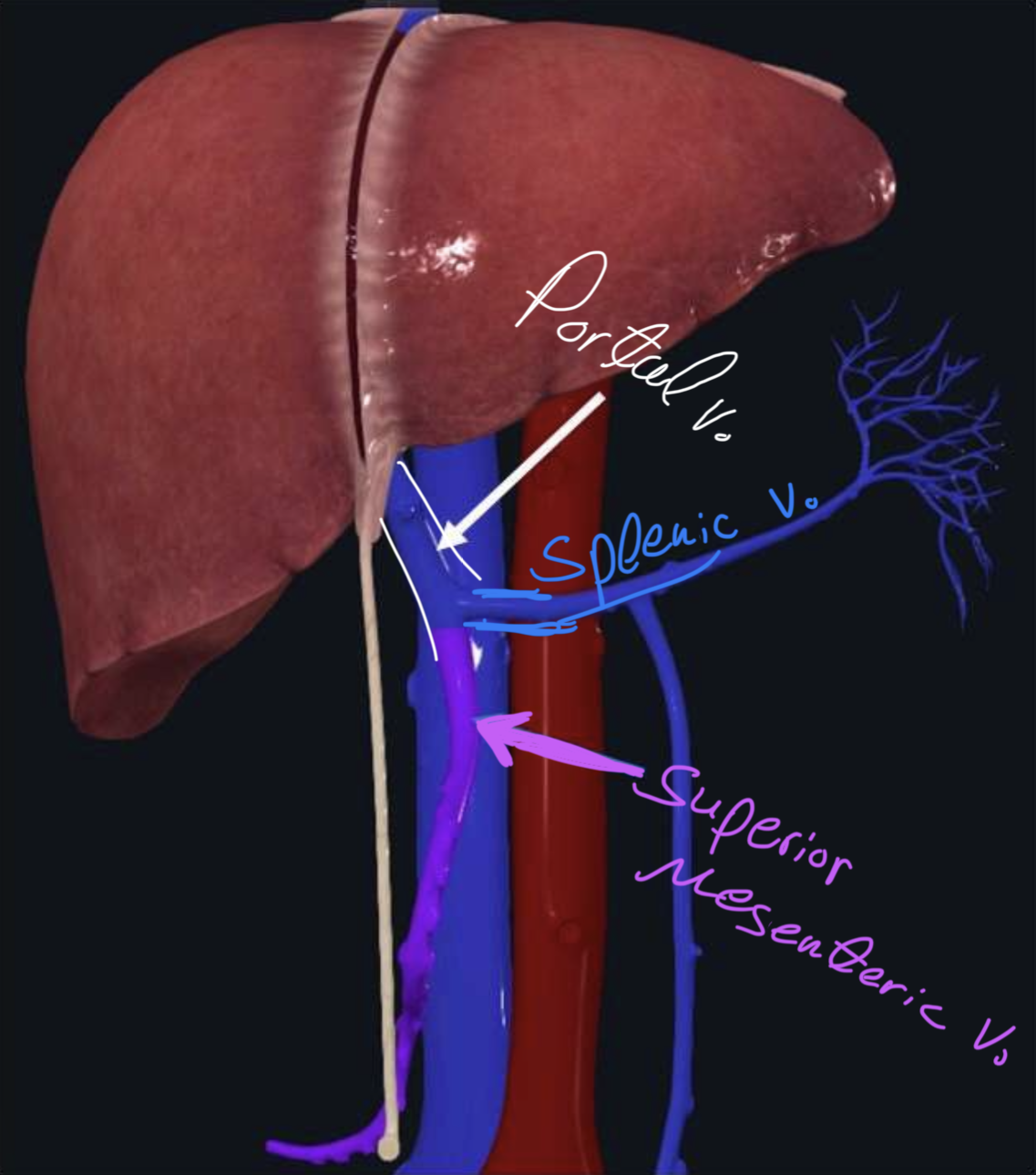
ניקוז לימפתי ועצבוב הטחול
הניקוז הלימפתי של הטחול נעשה לאורך כלי הדם של הלבלב והטחול, ומגיע לבלוטות הצליאק:
- לאורך הלבלב
- אל celiac lymph nodes
זה חשוב מבחינה קלינית, משום שתהליכים זיהומיים או פתולוגיים באזור אחד יכולים להתפשט דרך הקשרים הלימפתיים לאזור השני.
העצבוב קיים כמובן, אך פחות הודגש בשיעור זה.
Splenomegaly - הגדלת טחול
הטחול יכול להשתנות בגודלו, אך במצב רגיל הוא שוקל בערך 300-150 גרם. הגדלה משמעותית של הטחול נקראת splenomegaly, והיא יכולה להופיע במחלות דם ובמצבים של פירוק מוגבר של תאי דם.
Splenectomy - כריתת טחול
הטחול הוא איבר חשוב, אבל אפשר לחיות בלעדיו. אם יש פגיעה בטחול, אם הוא מדמם, אם יש קרע במעטפת שלו, או אם הוא מוגדל מאוד ונמצא בסיכון לקרע - מבצעים splenectomy.
במקרים של טראומה, למשל בתאונת דרכים, שבר בצלע עלול לפצוע את הטחול ולגרום לדימום תוך־בטני משמעותי. כיוון שהטחול עשיר מאוד בדם ומקבל אספקת דם מעורק גדול, דימום כזה עלול להיות מהיר ומסכן חיים.
אם מדובר בדימום קטן, לעיתים ניתן לעקוב. אם מדובר בדימום משמעותי - בדרך כלל יש צורך בהתערבות ניתוחית מהירה, ולעיתים בהוצאת הטחול.
כיום מבצעים כריתת טחול לרוב בגישה לפרוסקופית. במהלך הניתוח חשוב לבצע ליגציה של כלי הדם קרוב ככל האפשר לשער הטחול, כדי לא לפגוע באספקת הדם לקיבה דרך ה־short gastric arteries וה־left gastro-omental artery.
לאחר כריתת טחול האדם יכול לחיות, אך עלולה להיות עלייה ברגישות לזיהומים או במהלך מחלה ממושך יותר.
הלבלב (Pancreas)
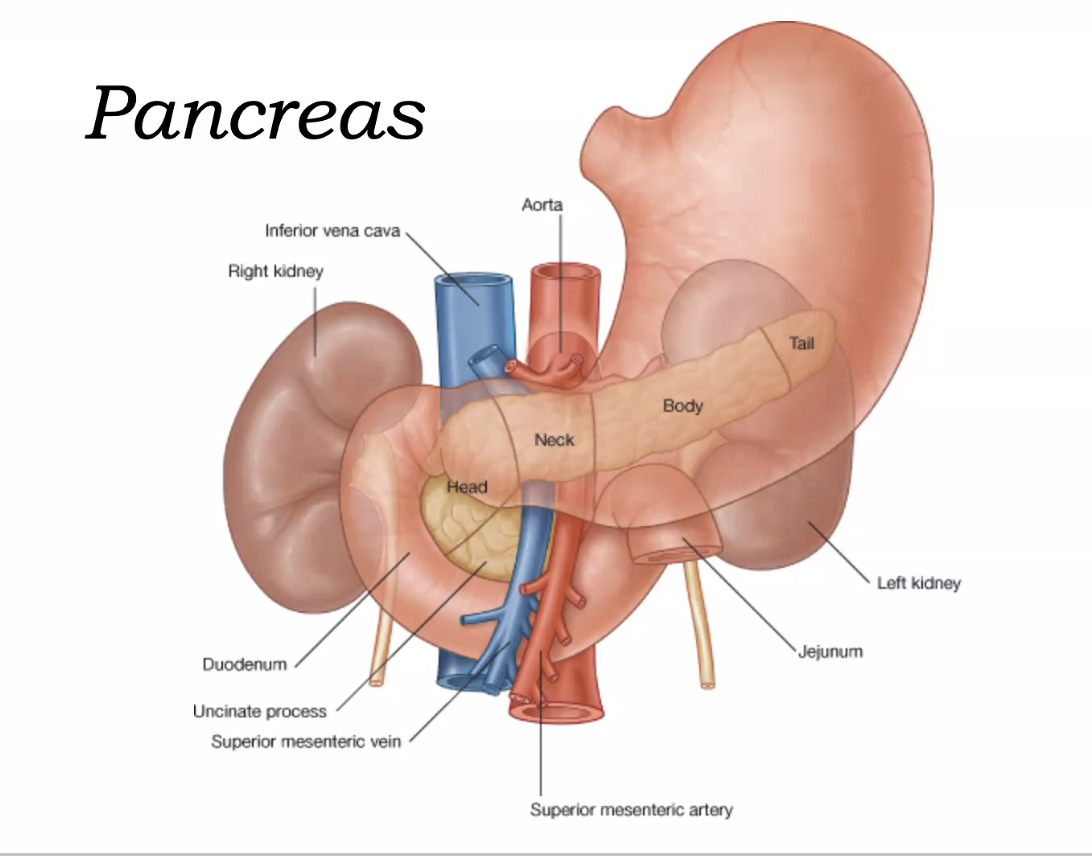
הלבלב הוא איבר מוארך שנמצא במרכז הבטן העליונה, בעיקר מאחורי הקיבה. הוא קשור אנטומית לתריסריון, לטחול ולכלי הדם המזנטריים העליונים.
מספר חלקים עיקריים:
- ראש (Head) - יושב בתוך לולאת התריסריון
- צוואר (Neck) - בין הראש לגוף
- גוף (Body) - עובר מאחורי הקיבה
- זנב (Tail) - מגיע לכיוון הטחול ונוגע בו
- Uncinate process - שלוחה דמויית וו; uncinate פירושו אכן משהו דמוי וו
יחסים אנטומיים חשובים
שני כלי הדם החשובים כאן הם:
- superior mesenteric artery
- superior mesenteric vein
היחס של הלבלב אליהם חשוב מאוד:
- צוואר הלבלב נמצא קדמית לכלי הדם
- uncinate process נמצא מאחוריהם
- כך, למעשה, הלבלב “מקיף” את ה־SMA וה־SMV
הראש נמצא ביחסים הדוקים מאוד עם התריסריון, והזנב מתקרב לטחול.
מיקום צפקי
הלבלב הוא ברובו איבר רטרופריטוניאלי משני (secondarily retroperitoneal), בדומה לתריסריון. הזנב שלו הוא החלק היחיד שמתקרב יותר לטחול ונחשב נייד יותר ביחס לשאר הלבלב.
מבנה פנימי ותפקוד
הלבלב הוא איבר של הפרשה חיצונית וגם של הפרשה פנימית.
- החלק האקסוקריני כולל acinar cells, שמפרישים אנזימי עיכול
- החלק האנדוקריני כולל את islets of Langerhans, שמפרישים בין השאר אינסולין
אנזימי העיכול של הלבלב מופרשים אל התריסריון, בעיקר לצורך עיכול חלבונים, ובמידה מסוימת גם פחמימות ושומנים.
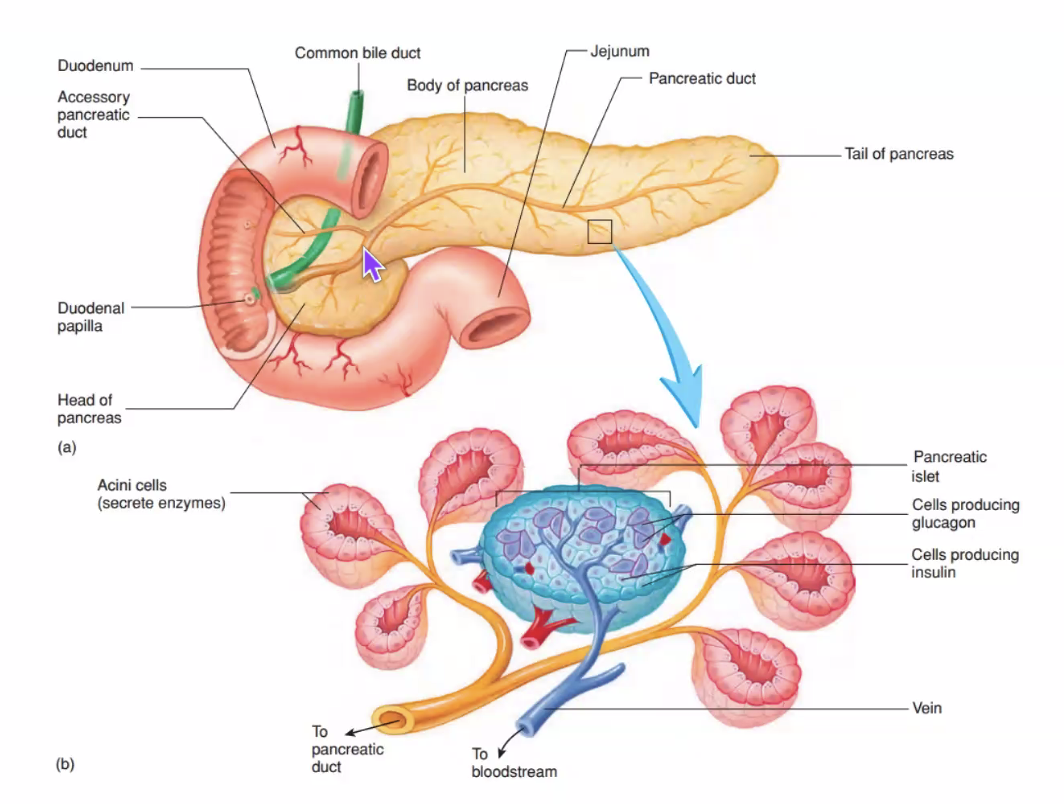
הצינור הראשי של הלבלב הוא main pancreatic duct. הוא מוביל את ההפרשה האקסוקרינית אל התריסריון, בדרך כלל דרך ה־major duodenal papilla.
לעיתים קיימת גם צינורית נוספת - accessory pancreatic duct - שנפתחת ב־minor duodenal papilla.
יש וריאציות אנטומיות שונות במערכת הצינורות של הלבלב, ולכן חשוב לדעת לא רק מאין צינור יוצא - אלא גם לאן הוא נפתח.
Major papilla, Minor papilla ו־Ampulla of Vater
בדרך כלל:
- ה־major duodenal papilla היא הפתח התחתון והחשוב יותר
- אליה מגיעים יחד:
- common bile duct
- main pancreatic duct
- ה־minor duodenal papilla היא פתח נוסף, עליון יותר, שקשור לרוב ל־accessory pancreatic duct
שתי הצינוריות יכולות להתאחד לפני כניסתן לתריסריון וליצור התרחבות משותפת הנקראת:
- hepatopancreatic ampulla
- או ampulla of Vater
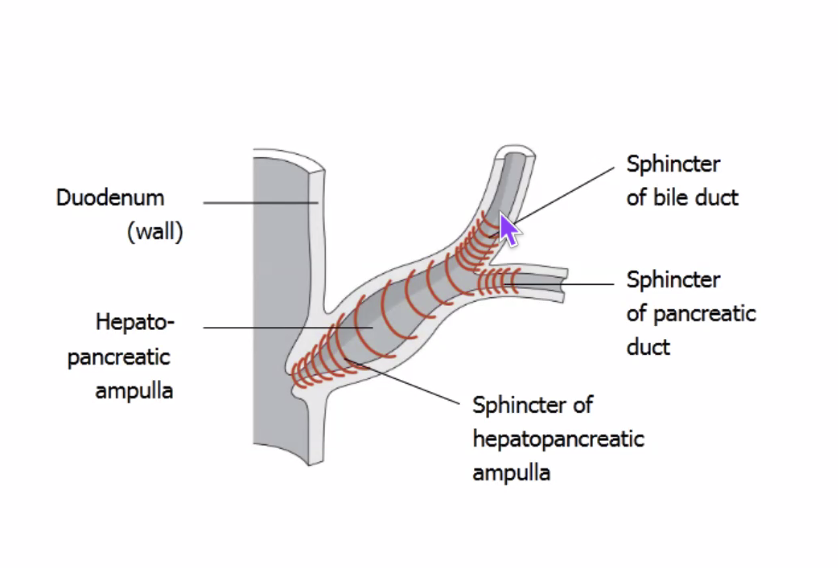
למערכת הזאת יש סוגרים (sphincters) השולטים בזרימת ההפרשות:
- סוגר של צינור המרה
- סוגר של צינור הלבלב
- וסוגר משותף - sphincter of Oddi
הבקרה עליהם היא בעיקר הורמונלית, עם תרומה גם של העצבוב האוטונומי.
כיס המרה לא מייצר מרה - הוא מאחסן ומרכז את המרה. המרה עצמה מיוצרת בכבד.
אספקת הדם ללבלב
אספקת הדם ללבלב נרחבת מאוד, ובעלת חשיבות קלינית רבה.
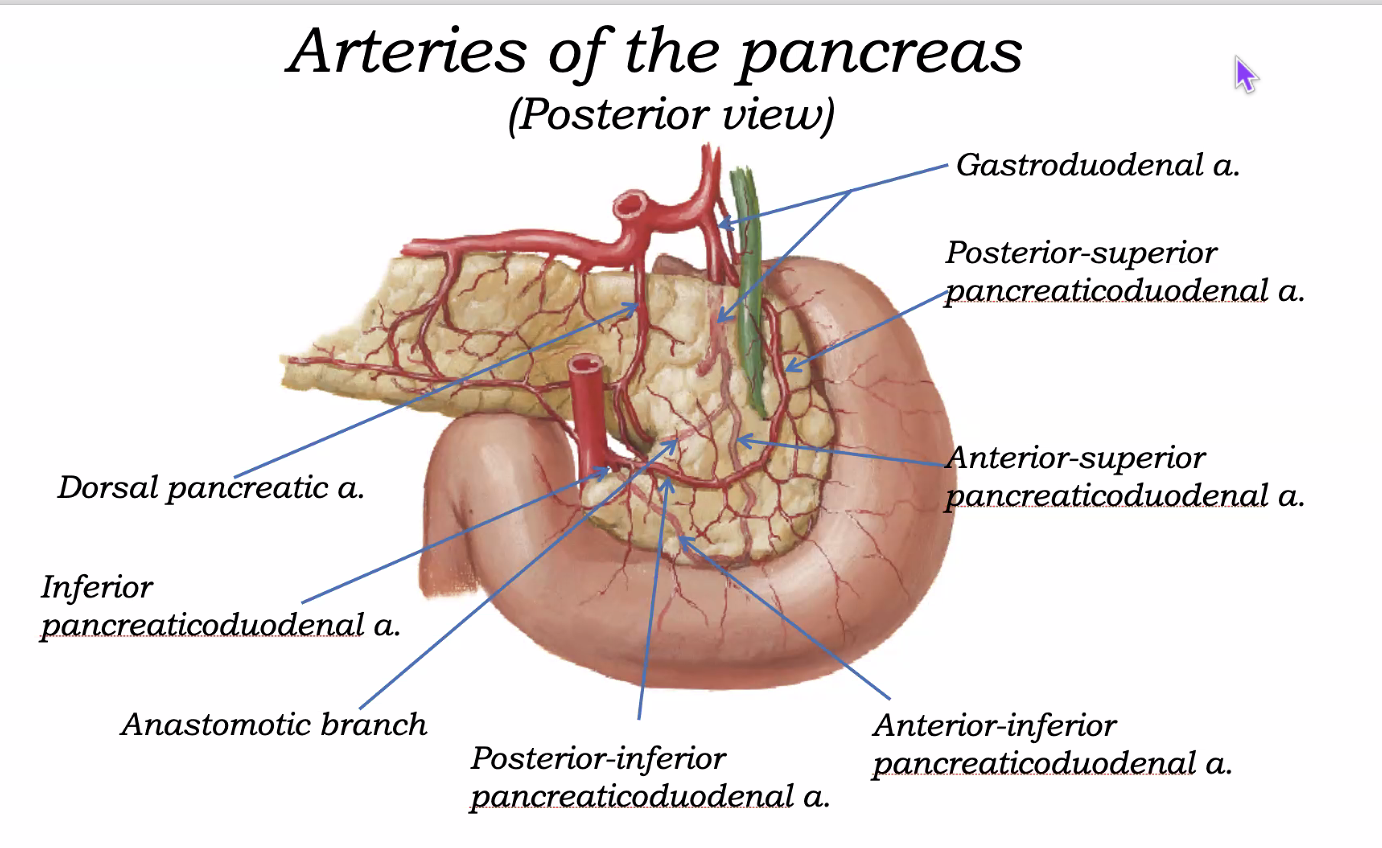
לראש הלבלב ול־uncinate process מגיעה אספקת דם בעיקר דרך:
- anterior superior pancreaticoduodenal artery
- posterior superior pancreaticoduodenal artery
- anterior inferior pancreaticoduodenal artery
- posterior inferior pancreaticoduodenal artery
לצוואר הלבלב מגיע בין היתר:
- dorsal pancreatic artery
לגוף ולזנב מגיעים ענפים מרובים של:
- splenic artery
לכן כריתות לבלב הן ניתוחים מורכבים מאוד, הן מבחינת כלי הדם והן מבחינת היחסים עם איברים סמוכים.
Whipple procedure
אפשר להוציא את הלבלב, אך התוצאה המטבולית קשה לאיזון. הניתוח הקלאסי במקרים של גידול בראש הלבלב, בצוואר או ב־uncinate process נקרא Whipple procedure.
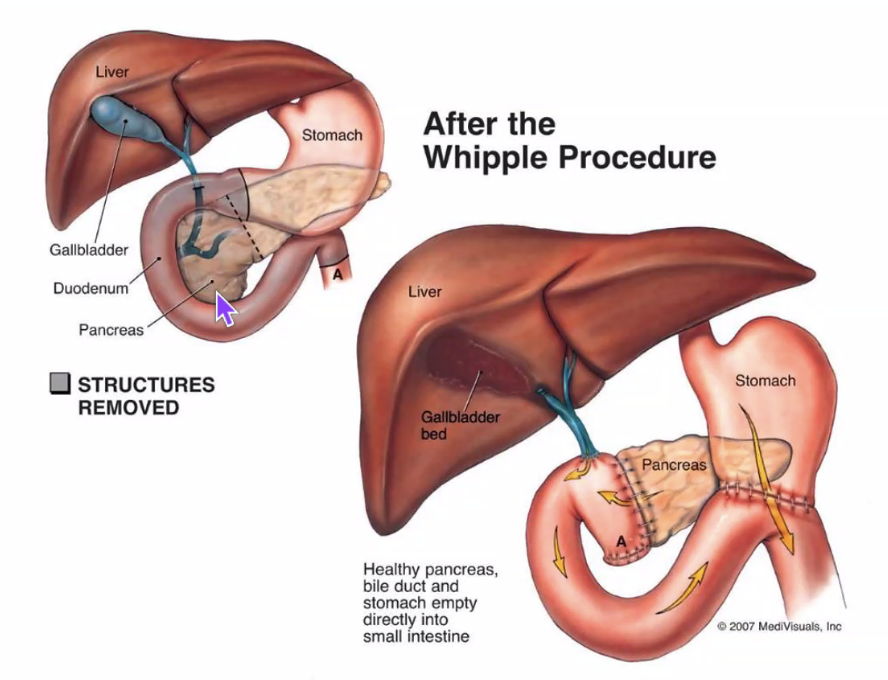
בניתוח זה מוציאים בדרך כלל:
- את ראש הלבלב
- את התריסריון
- את כיס המרה
- ולעיתים גם חלק מהקיבה ומבנים נוספים
לאחר מכן יוצרים חיבורים חדשים ל־jejunum:
- חיבור של שארית הלבלב ל־jejunum
- חיבור של הקיבה ל־jejunum
- וחיבור של מערכת המרה ל־jejunum
מטרת הניתוח היא לנסות לשמר תפקוד ככל האפשר, ובפרט חלק מהפרשת האינסולין והאנזימים. עם זאת, גם לאחר הניתוח החולים עלולים לפתח סוכרת קשה, ולעיתים יצטרכו גם אנזימי עיכול כתוספת טיפולית.
הכבד (Liver)
מבט קדמי
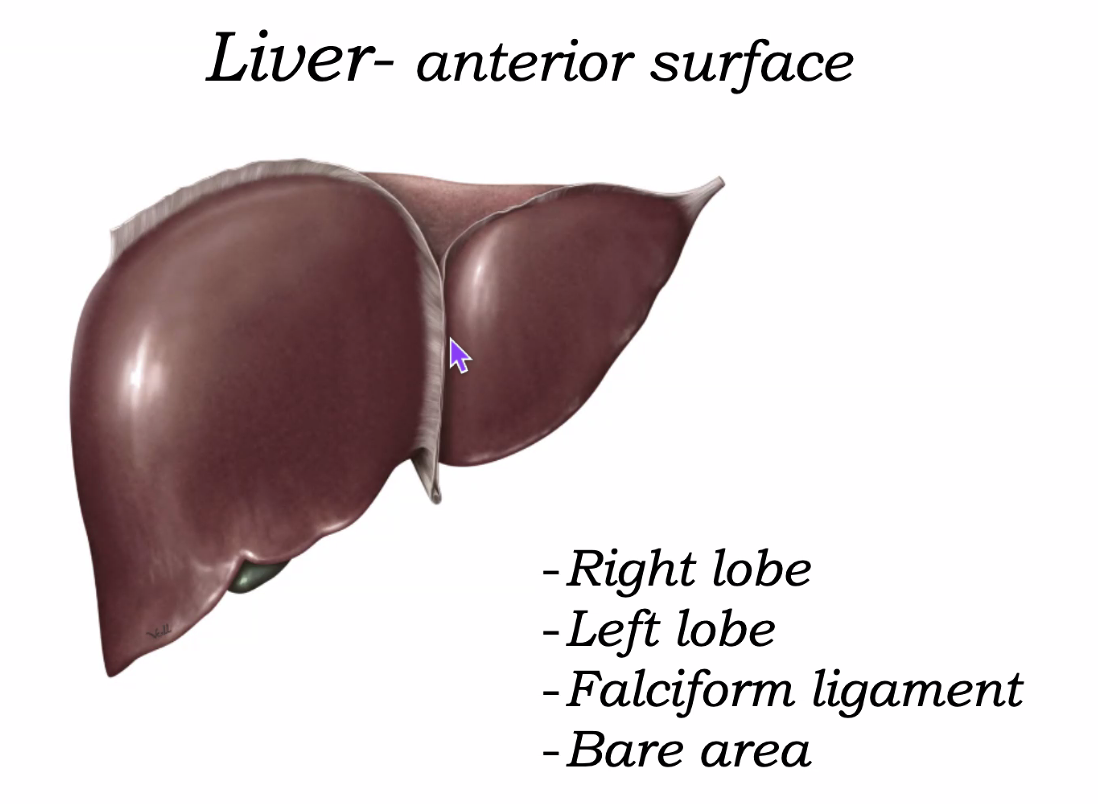
- Bare area of liver - אזור בכבד שלא מכוסה בפריטונאום, צמוד ישירות לסרעפת
- Right lobe - אונה ימנית
- Left lobe - אונה שמאלית
- Falciform ligament - רצועה המחברת את הכבד לסרעפת ול־anterior abdominal wall, מסמנת במבט קדמי את ההפרדה בין האונה הימנית והשמאלית
מבט אחורי על הכבד
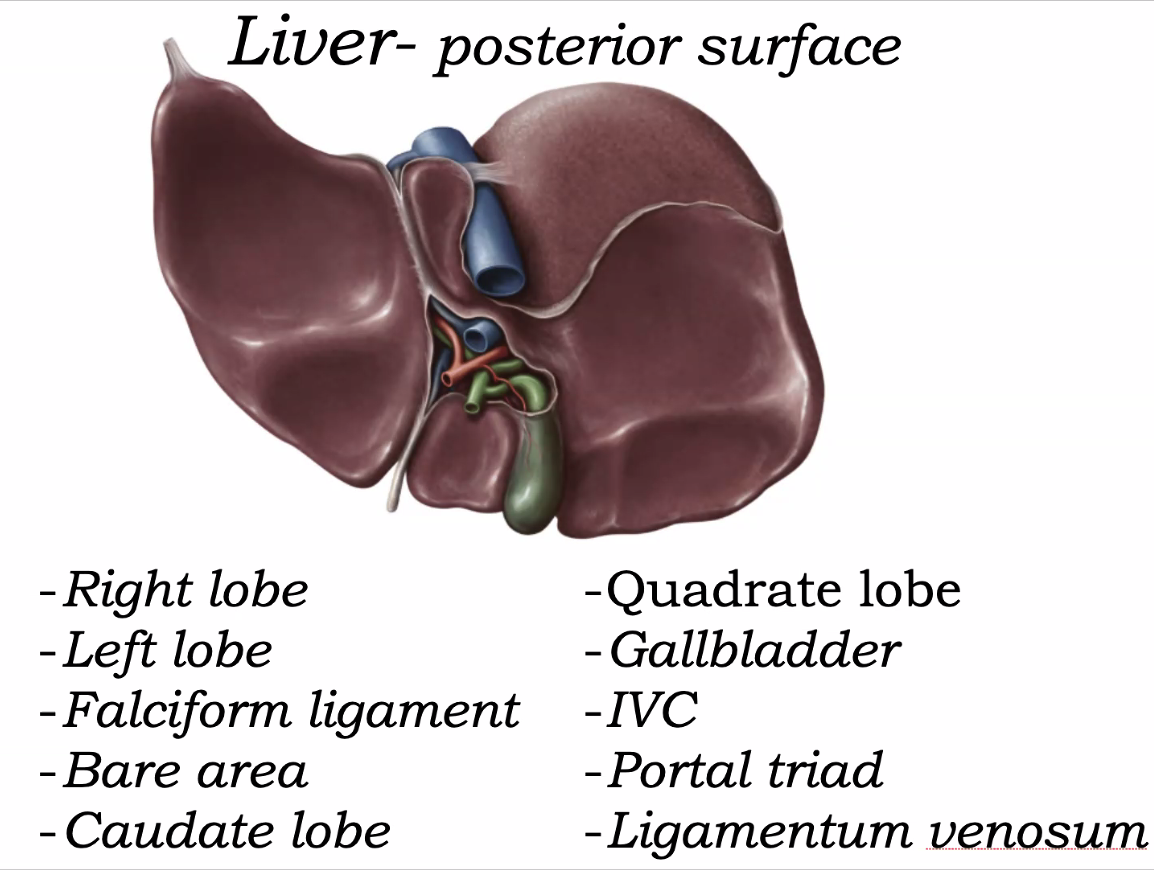
במבט אחורי רואים בנוסף שתי אונות חשובות:
- Caudate lobe - האונה הזנבית, מעל ה־porta hepatis
- Quadrate lobe - האונה המרובעת, מתחת ל־porta hepatis
מבחינה אנטומית קלאסית הן נחשבות קשורות לאונה הימנית, אף שעל פני השטח הן נראות מובחנות בפני עצמן.
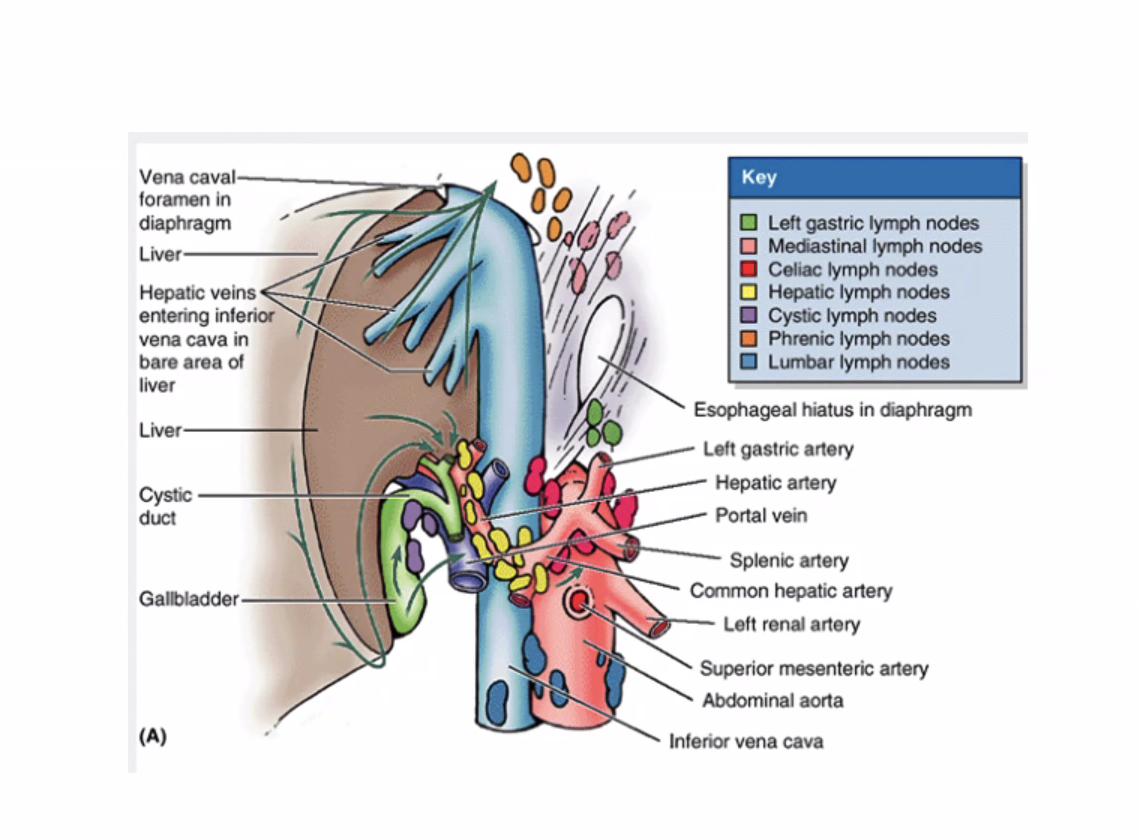
Portal triad - שער הכבד
ב־porta hepatis נכנסים ויוצאים מבנים חשובים מאוד. השלישייה הפורטלית (portal triad) כוללת:
- proper hepatic artery
- portal vein
- bile duct
זאת נקודת מפתח להבנת אספקת הדם והניקוז של הכבד.
- Round ligament of liver / ligamentum teres hepatis - שריד של ה־umbilical vein
- Ligamentum venosum - שריד של ה־ductus venosus
כלומר, אלה לא אותו מבנה:
- ה־umbilical vein הופך לאחר הלידה ל־round ligament
- ה־ductus venosus הופך ל־ligamentum venosum
חלוקת הכבד
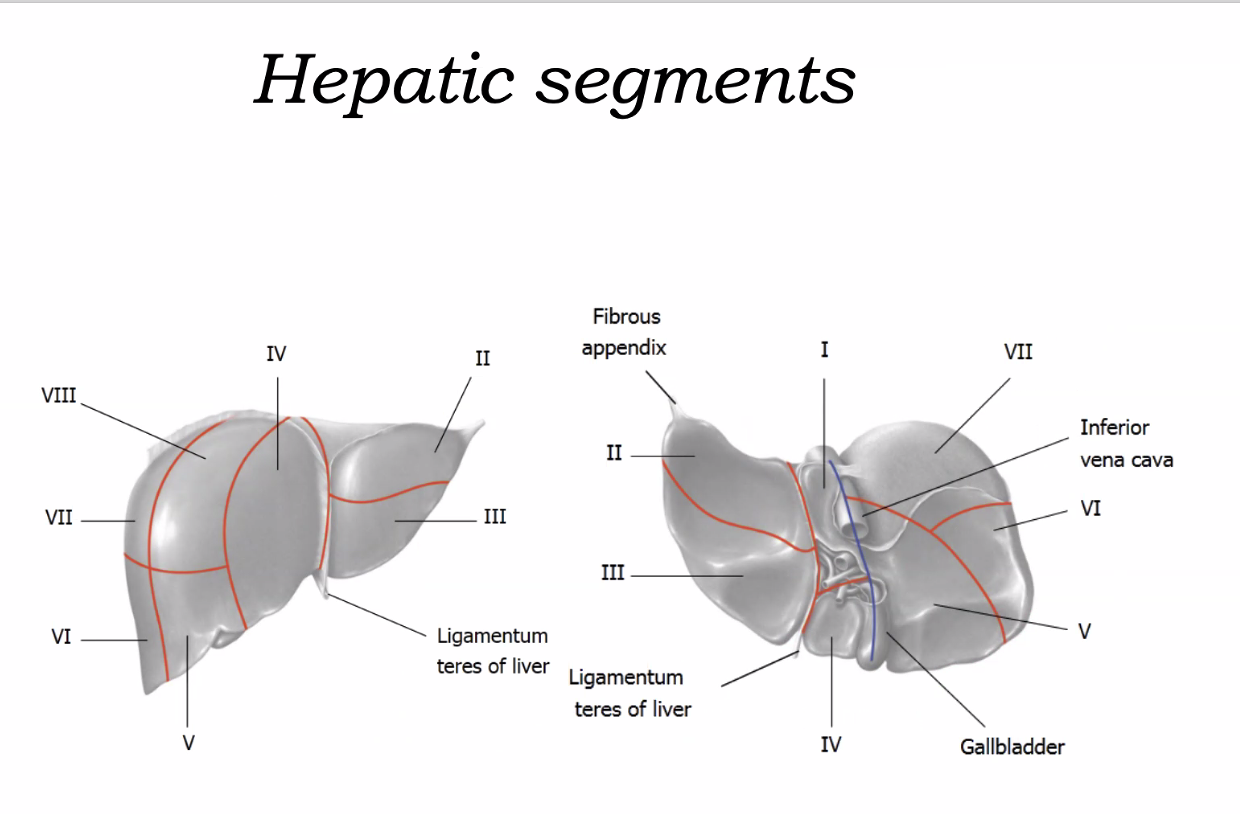
הכבד מחולק לשמונה סגמנטים (חלוקה סגמנטלית), ולכל סגמנט יש אספקת דם, ניקוז ורידי וניקוז מרתי יחסית עצמאיים. לחלוקה הזאת יש חשיבות כירורגית רבה, למשל בכריתות חלקיות של הכבד.
לכבד גם יכולת רגנרציה משמעותית יחסית, ולכן במקרים מסוימים ניתן לכרות חלק ממנו והוא מסוגל להתחדש במידה ניכרת.
אספקת דם לכבד
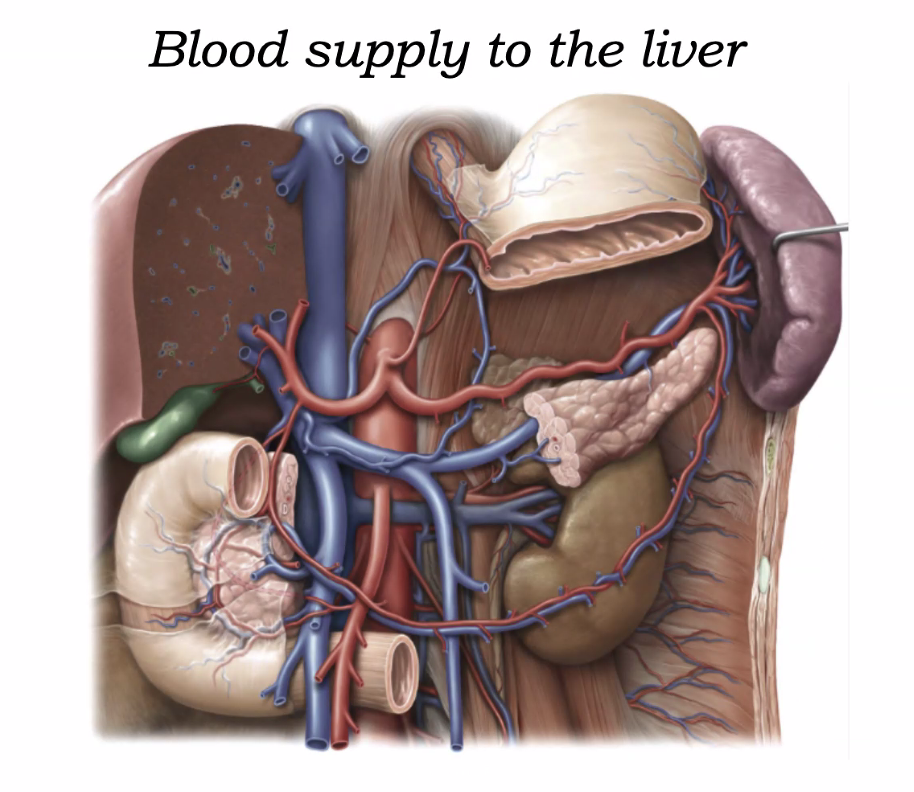
לכבד אספקת דם כפולה:
- דם עורקי דרך ה־hepatic artery proper
- דם ורידי עשיר בחומרי מזון דרך ה־portal vein
ה־proper hepatic artery מתפצל בדרך כלל ל:
- right hepatic artery
- left hepatic artery
ה־portal vein נוצר בעיקר מחיבור של:
- superior mesenteric vein
- splenic vein
וה־inferior mesenteric vein מתנקז לרוב אל ה־splenic vein.
Hepatic parenchyma - רקמת הכבד
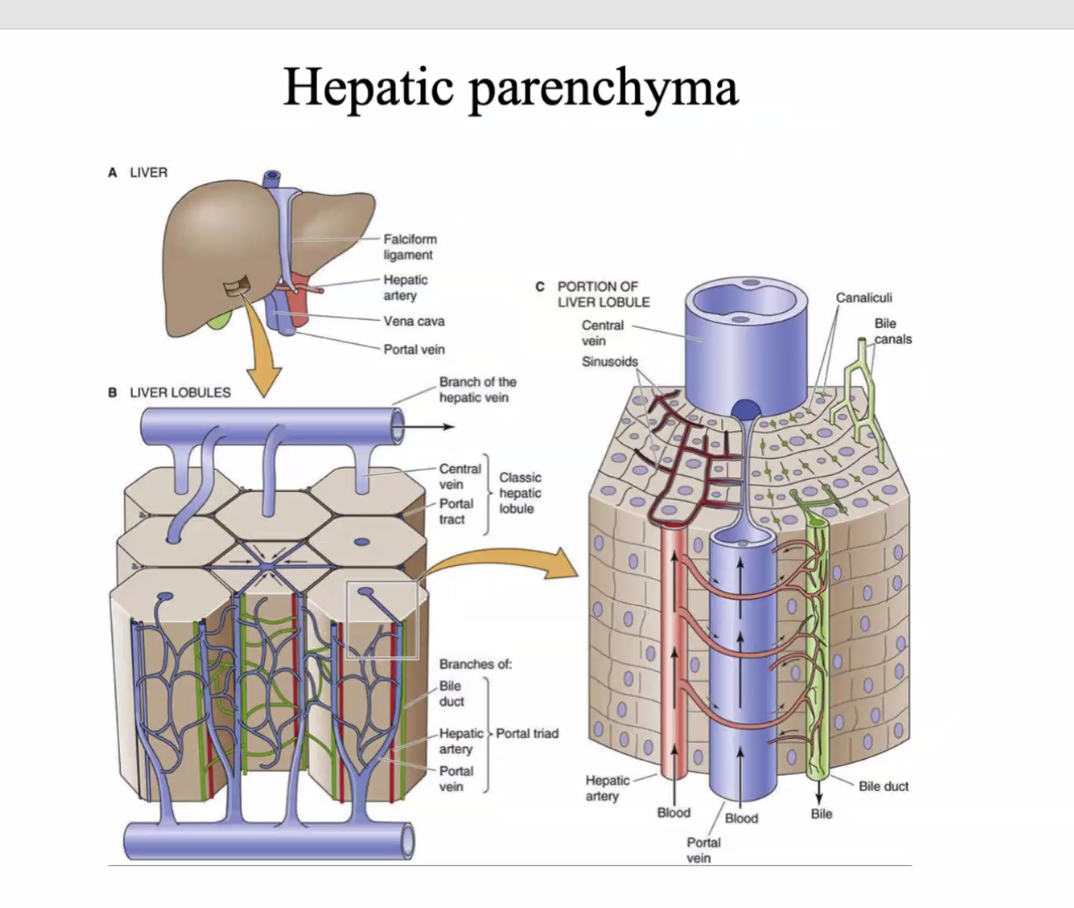
הדם שמגיע דרך ה־portal vein וה־hepatic artery עובר דרך רקמת הכבד, ולאחר העיבוד מתנקז אל:
- hepatic veins
ה־hepatic veins מתנקזים אל ה־IVC.
פירוק תאי הדם בכבד
הכבד משלים את הטיפול בתוצרי פירוק של כדוריות דם אדומות, בתהליך שהתחיל בטחול. הבילירובין שנוצר עובר עיבוד בכבד ומופרש למרה.
כאשר יש פגיעה בתפקוד הכבד, בילירובין עלול להצטבר בדם ולגרום לצהבת.
מחלות אפשריות
- Liver cirrhosis - שחמת הכבד; מצב של הצטלקות כרונית של הכבד, שבסופו הכבד נעשה נוקשה ופחות מתפקד
- Jaundice - צהבת; מצב שבו בילירובין מצטבר בדם
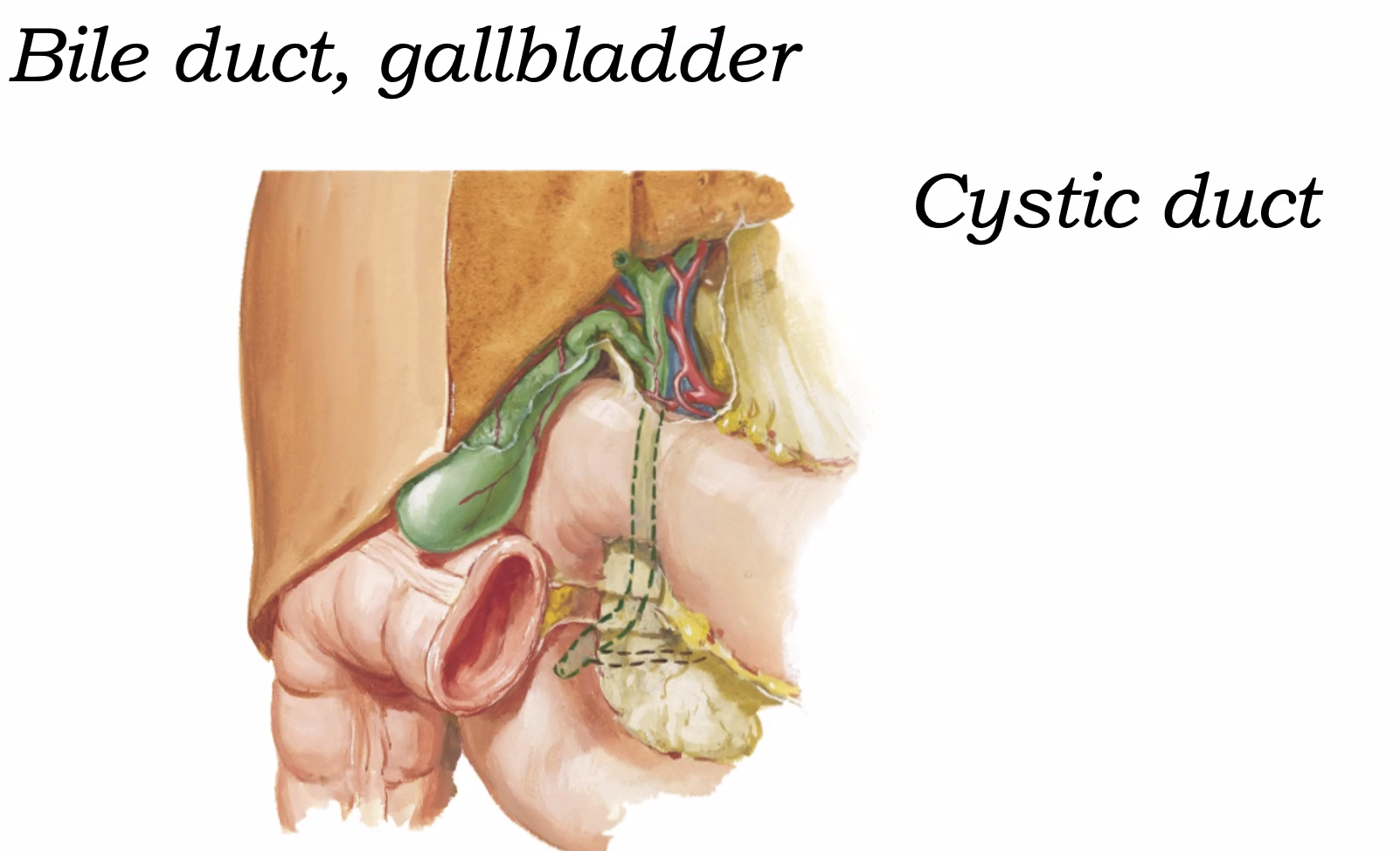
מערכת דרכי המרה כוללת צינורות תוך־כבדיים וחוץ־כבדיים, המתנקזים בסופו של דבר אל ה־common bile duct. ה־common bile duct מתחבר בדרך כלל לצינור הלבלב באזור ה־hepatopancreatic ampulla ונפתח אל התריסריון דרך ה־major duodenal papilla.
המרה מיוצרת בכבד, נאגרת ומרוכזת בכיס המרה, ומופרשת לפי הצורך למערכת העיכול.
מתנקז ל־IVC דרך ה־hepatic veins.
מבחינת כיס המרה - הוא אוגר ומרכז מרה, ולא מייצר אותה.
נשאר:
- צינורות שיוצאים מהכבד ומכיס המרה
- עצבוב
- לימפה