הערה מקדימה: חלק מהתמונות נוצר בעזרת בינה מלאכותית וספק מדויק. ספרי אנטומיה מומלצים: Netter, Gray’s Anatomy.
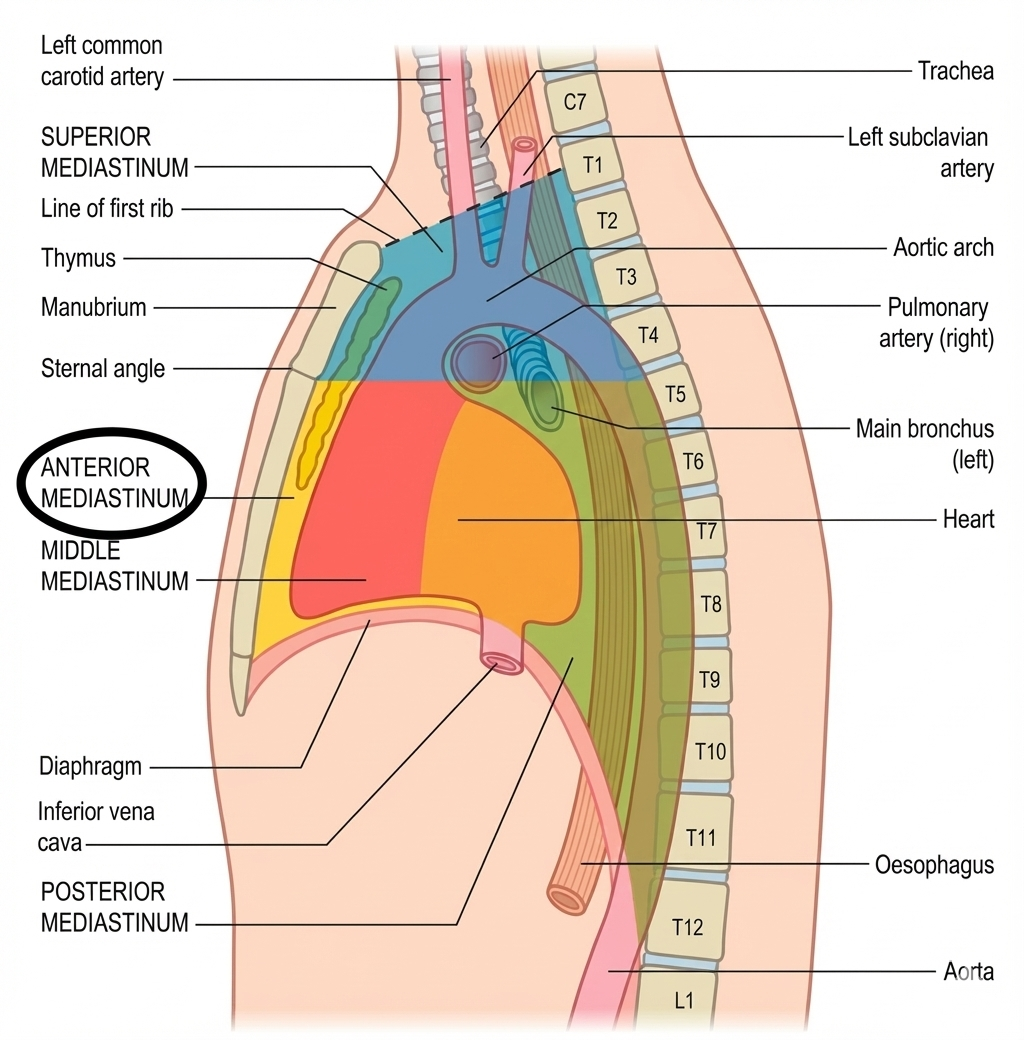
המדיאסטינום - מה זה ואיך הוא מחולק?
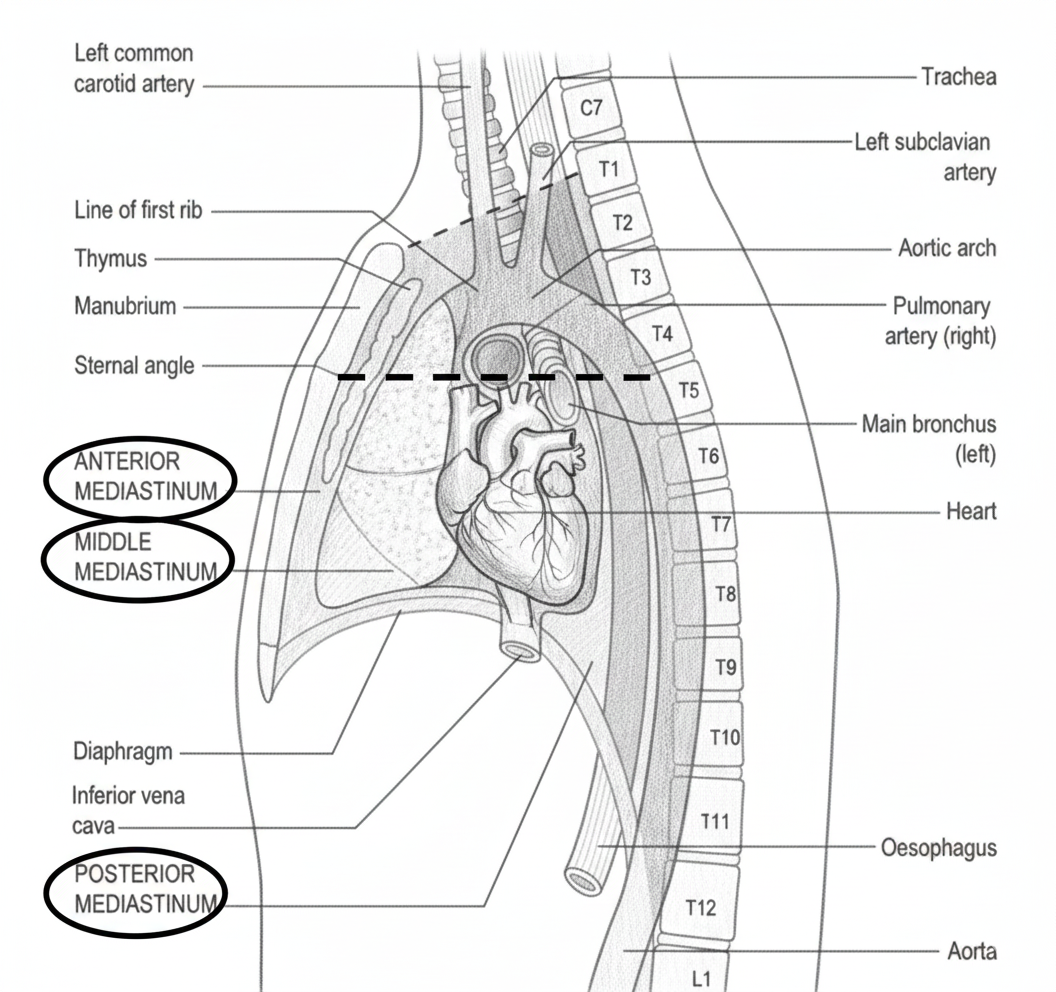
המדיאסטינום (בעברית: מיצר) הוא החלל המרכזי של בית החזה - המרווח שבין שתי הריאות. הוא יותר מורכב מהחללים הפלאורליים מבחינת תוכן: האיבר המרכזי שממלא אותו הוא הלב, אבל יש בו מבנים חשובים נוספים כמו הוושט, הטרכיאה, כלי דם גדולים, עצבים ועוד.
| גבול | מבנה |
|---|---|
| עליון | Superior Thoracic Inlet (צלע ראשונה + סטרנום + T1) |
| תחתון | הסרעפת |
| קדמי | הסטרנום |
| אחורי | חוליות עמוד השדרה (T1-T12) |
| צדדי | הריאות והקרום הפלאורלי |
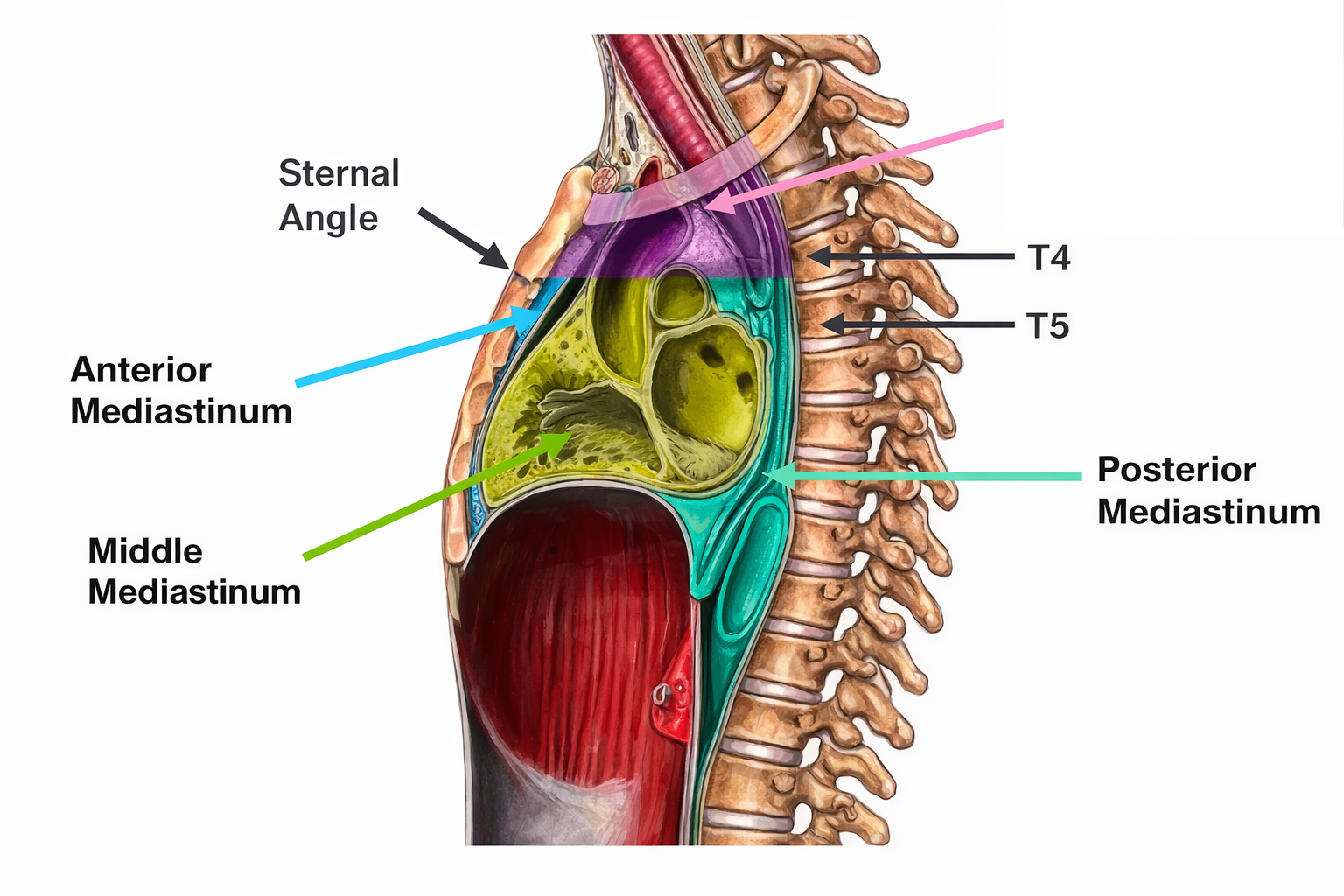
חלוקת המדיאסטינום
הקו שמחלק את המדיאסטינום לעליון ותחתון עובר ב־Sternal Angle (החיבור בין המנובריום לגוף הסטרנום). המדיאסטינום התחתון מתחלק לשלושה: Anterior, Middle, Posterior. סך הכל:
- Superior (עליון, סגול) - כלי הדם הגדולים, טרכיאה, ושט, עצבים
- Inferior תחתון (נמוך) שמתחת ל־Sternal Angle:
- Anterior (קדמי, ירוק) - בין הסטרנום לפריקרדיום ← בעיקר בלוטת התימוס
- Middle (אמצעי, אפרסק) - הלב + פריקרדיום
- Posterior (אחורי, ירוק כהה) - אאורטה יורדת, ושט, עצבים
כלי דם גדולים: הוורידים
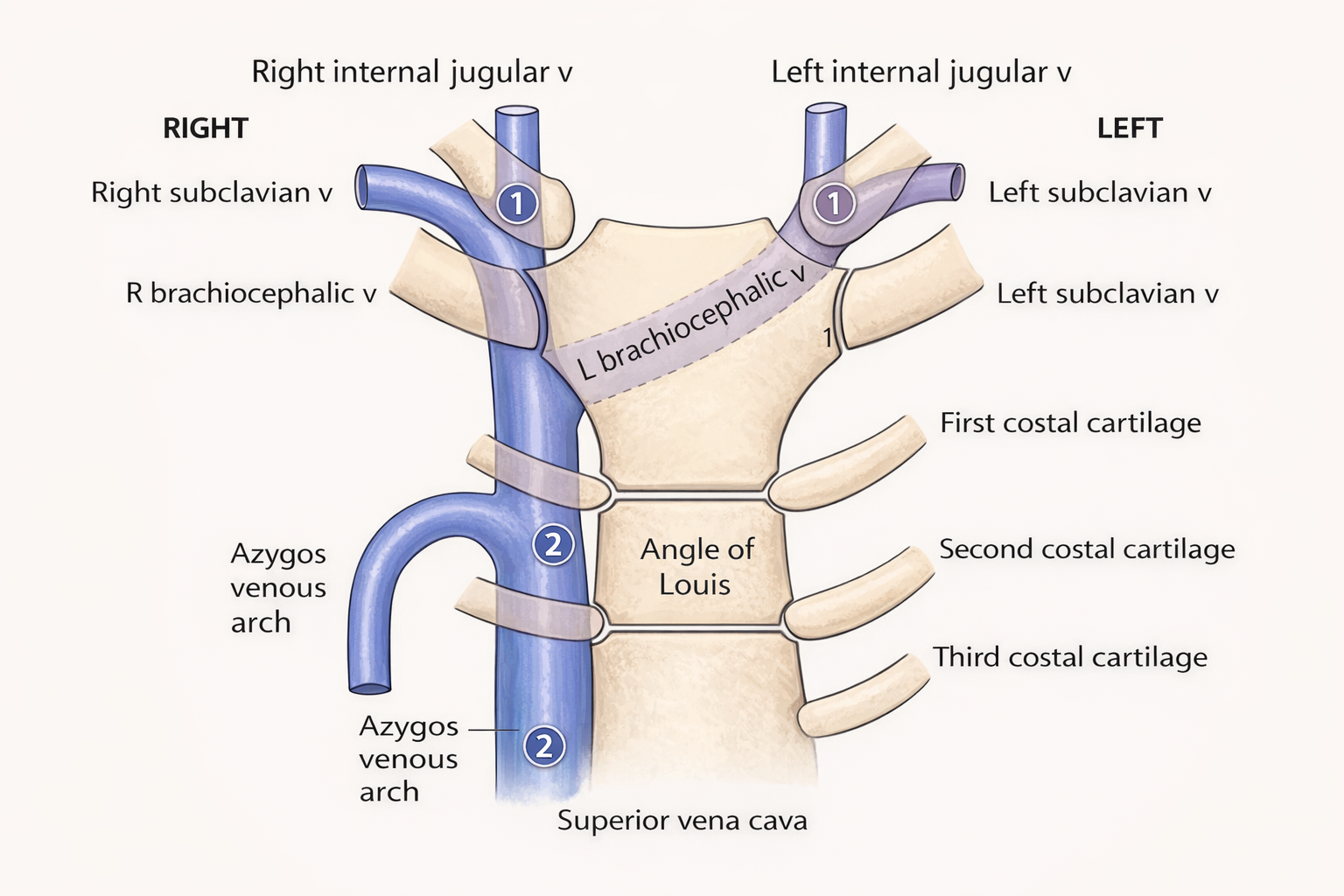
Superior Vena Cava (SVC)
וריד גדול שמנקז דם מהחלק העליון של הגוף. נמצא בצד ימין של המדיאסטינום העליון ונפתח בעלייה הימנית של הלב.
עיקרון חשוב: בסופו של דבר, כל הדם הוורידי מהגוף חוזר אל העלייה הימנית - דרך ה־SVC (פלג גוף עליון), דרך ה־IVC (פלג גוף תחתון), וגם דרך ה־Coronary Sinus (דם מהלב עצמו).
Brachiocephalic Veins
שני ורידים שמתמזגים ליצירת ה־SVC. השמאלי ארוך יותר כי הוא צריך לחצות לימין כדי להגיע ל־SVC שנמצא בצד ימין. הימני קצר יותר כי הוא כבר קרוב.
כל Brachiocephalic Vein נוצר מאיחוד של Internal Jugular Vein (מנקז דם מהראש והצוואר) ו־Subclavian Vein (מנקז דם מהזרוע). בנקודה שבה ה־Subclavian מצטרף ל־Internal Jugular - שניהם הופכים להיות Brachiocephalic Vein.
כלי דם גדולים: האאורטה
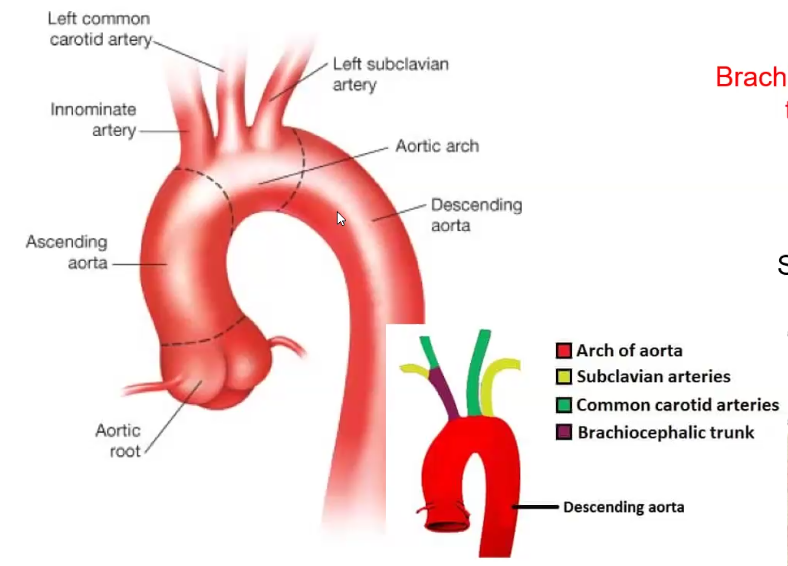
צורת האאורטה - “מקל סבא”
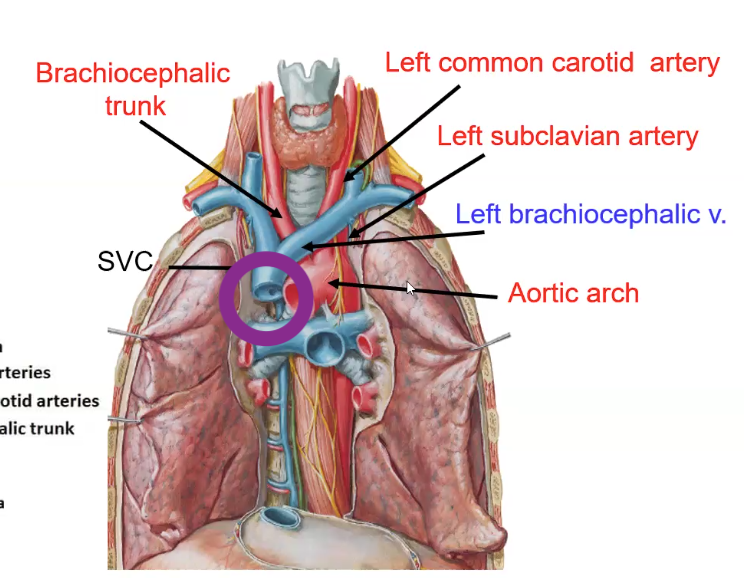
האאורטה היא העורק היחיד שיוצא מהלב (מחדר שמאל) ומעביר דם מחומצן לכל הגוף. ביציאה מהלב היא מתפתלת בקשת לאחור ולשמאל - בצורה שמזכירה מקל סבא: חלק קצר שעולה (Ascending Aorta), קשת שמתעקלת (Aortic Arch), וחלק ארוך שיורד (Descending Aorta / Thoracic Aorta).
למה האאורטה הולכת שמאלה? בהתפתחות העוברית היו ליונקים שתי קשתות אאורטה. הימנית נעלמה, ונשארנו רק עם השמאלית.
שלושת הפיצולים של קשת האאורטה
הפיצולים מסודרים מקדימה לאחור (כי האאורטה עצמה הולכת לאחור):
| # | שם | מה הוא נותן |
|---|---|---|
| 1 | Brachiocephalic Trunk (קדמי) | מתפצל ל: Right Common Carotid + Right Subclavian |
| 2 | Left Common Carotid Artery (אמצעי) | ישירות לצוואר ולראש |
| 3 | Left Subclavian Artery (אחורי) | ישירות לזרוע שמאל |
למה צד ימין שונה משמאל? בצד ימין יש Trunk שמתפצל לשניים, בצד שמאל שני כלי דם נפרדים. הסיבה התפתחותית - קשורה להיעלמות קשת האאורטה הימנית.
שאלת בחינה: אילו כלי דם נמצאים אחורית ל־Left Brachiocephalic Vein? תשובה: שלושת הפיצולים של קשת האאורטה!
וריאציות בפיצולי קשת האאורטה
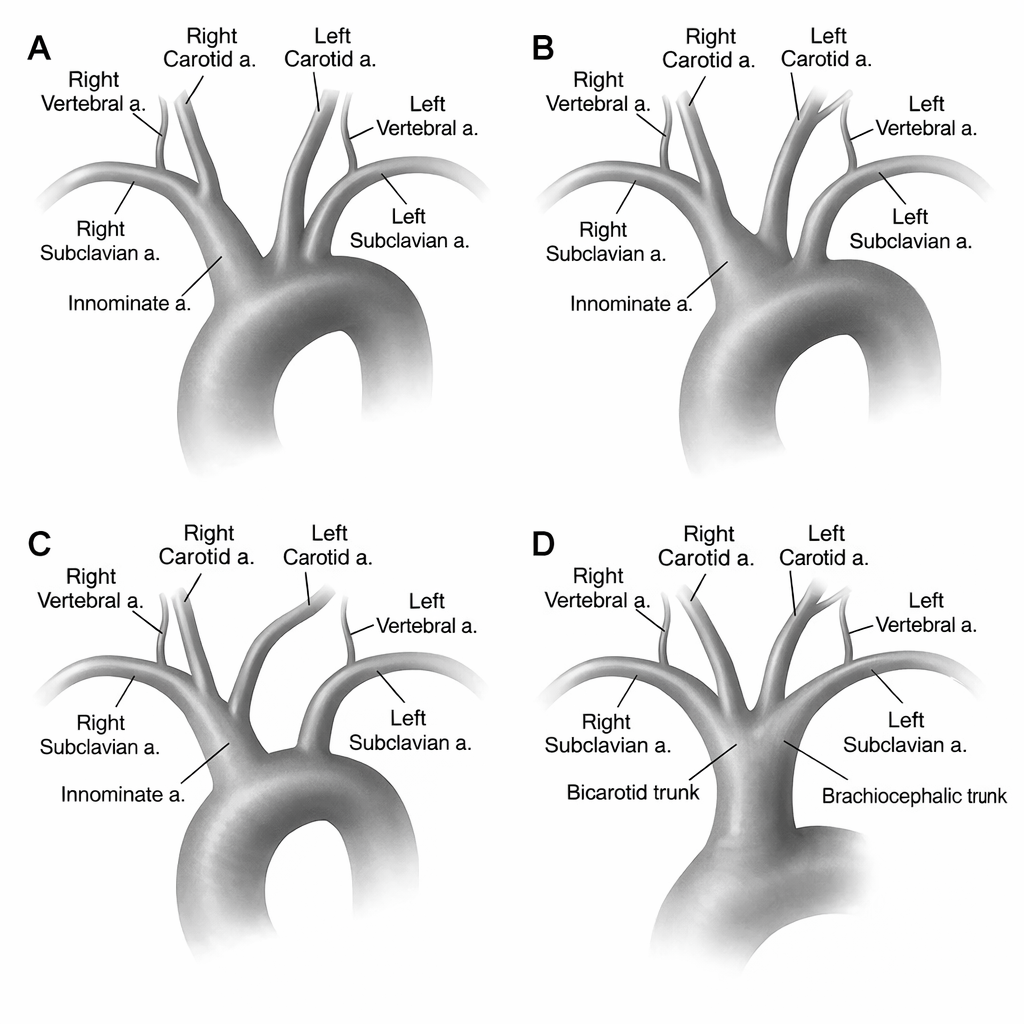
| וריאציה | תיאור | שכיחות |
|---|---|---|
| A | 3 פיצולים נפרדים (כמו שתואר) | הכי שכיח |
| B | Left Common Carotid יוצא מה־Trunk | שכיח |
| C | Left Common Carotid יוצא גבוה יותר מה־Trunk | פחות שכיח |
| D | כל 3 הפיצולים מעורק אחד | נדיר |
זרימה טורבולנטית, כולסטרול ופתולוגיות של האאורטה
זרימה למינארית vs טורבולנטית
זרימה למינארית = זרימה רציפה ושקטה. כל הדם זורם באותו קצב, ולא שומעים אותה. זרימה טורבולנטית = זרימה מערבולתית, שומעים אותה. קורה במקומות של פיצולים, פיתולים (כמו בקשת האאורטה), או היצרויות.
כולסטרול והעורקים
כולסטרול מתיישב על הדפנות של עורקים בלבד (לא ורידים!) - במיוחד במקומות של זרימה טורבולנטית. קשת האאורטה היא אזור קלאסי להצטברות כולסטרול - התהליך מתחיל כבר בגיל 16! עם הזמן זה פוגע באלסטיות ← לחץ דם גבוה ← סכנה לקריעה/מפרצת.
Aortic Dissection בתאונות דרכים: האאורטה היורדת מחוברת בחוזקה לעמוד השדרה על ידי רצועות (זה אפילו משפיע על צורת החוליות). במהירות גבוהה + התנגשות חזיתית: הדם בתוך האאורטה רוצה להמשיך קדימה (אינרציה), האאורטה מחוברת לעמוד השדרה מאחור ← קריעה של האאורטה. אם זה קורה בבית החזה - כמעט תמיד קטלני. בבטן - יש סיכוי להציל אם מגיעים מהר לבית חולים.
Ligamentum Arteriosum - שריד עוברי
רצועה שמחברת בין האאורטה ל־Pulmonary Trunk.
| בעובר | באדם בוגר | |
|---|---|---|
| שם המבנה | Ductus Arteriosus - כלי דם פתוח | Ligamentum Arteriosum - רצועה סגורה |
| תפקוד | מעביר דם מ־Pulmonary Trunk לאאורטה (עוקף את הריאות) | לא תפקודי - שריד עוברי בלבד |
הוושט (Esophagus)
הוושט הוא צינור שרירי (בניגוד לטרכיאה שהיא סחוסית). הוא נמצא אחורית לטרכיאה - צינור נשימה מלפנים, צינור אוכל מאחור. הוא מורכב משתי שכבות שריר: שכבה חיצונית עם סיבים אורכיים (Longitudinal), ושכבה פנימית עם סיבים מעגליים (Circular). בחלק העליון זה שריר שלד, בחלק התחתון שריר חלק, ואיפשהו באמצע זה מתחלף.
שלוש היצרויות (Constrictions) של הוושט
באזורים אלה האוכל יכול להיתקע - לכן חשוב ללעוס טוב!
| היצרות | מיקום | סיבה |
|---|---|---|
| Cervical | התחלת הוושט | אזור הגרון |
| Thoracic / Bronchoaortic | מול הקרינה | דחיסה ע”י הטרכיאה, הברונכוסים וקשת האאורטה |
| Diaphragmatic | T10 | מעבר בסרעפת |
מעבר הוושט בסרעפת
הוושט עובר את הסרעפת מול חוליה T10, ומתחבר לקיבה מול חוליה T11. זה חשוב כי רואים את זה בצילומי רנטגן ו־CT.
אספקת דם לוושט - בעיה כירורגית
הוושט מקבל דם ממספר מקורות לאורכו: Inferior Thyroid Artery (עליון), Bronchial Arteries וישירות מהאאורטה (אמצעי), סעיפים מהאאורטה הבטנית ו־Left Gastric Artery (תחתון).
בין כל המקורות האלה יש אנסטומוזות! משמעות כירורגית: אם עוצרים כלי דם אחד, הוא ידמם מהאנסטומוזה. לכן ניתוחים על הוושט קשים מאוד ולוקחים המון זמן - צריך לשלוט בדימומים ממקורות רבים. אותו דבר קורה גם בוורידים.
עצבוב הוושט - הוואגוס “תופס טרמפ”
עצבי הוואגוס יורדים לאורך הוושט ויוצרים עליו פלקסוס (רשת של עצבים). הם תופסים טרמפ על הוושט כדי לעבור את הסרעפת ולהגיע לחלל הבטן לעצבוב פרסימפתטי של איברי הבטן.
בחלק העליון מדברים על Vagus ימני ושמאלי. כשהם מגיעים לוושט, הם הופכים להיות קדמי ואחורי: Anterior Vagal Trunk (מהשמאלי) ו־Posterior Vagal Trunk (מהימני).
קשר קליני: צרבת וכאב לב
הוושט התחתון נמצא קרוב מאוד ללב. לכן, צרבת (חומציות שעולה מהקיבה לוושט) יכולה להרגיש כמו כאב בלב - הגוף מתקשה להבדיל בין שני האזורים. תמיד לשלול בעיית לב לפני שמניחים שזו צרבת!
הטרכיאה והברונכוסים
הטרכיאה (קנה הנשימה) היא צינור סחוסי שנתמך ע״י טבעות סחוס בצורת C (״פרסה״) - כלומר, לא טבעות סגורות לגמרי. החלק האחורי של הדופן שלו הוא לא סחוסי, אלא שריר חלק בשם Trachealis, שמאפשר לוושט להתרחב בזמן בליעה.
הביפורקציה: אזור קריטי
הטרכיאה מתפצלת לשני ברונכוסים עיקריים בקצה התחתון שלה. נקודת הפיצול נקראת Carina - אזור רגיש מבחינה קלינית: הוא סמוך למבנים גדולים בבית החזה ויש בו ריבוי קשריות לימפה. לכן, כשגידול מערב את האזור הזה, לעיתים קרובות הוא קשה לניתוח בגלל הסמיכות והמעורבות של מבנים חיוניים.
שאיפת גוף זר נוטה לימין
הברונכוס הראשי הימני לרוב רחב יותר, קצר יותר וממשיך בצורה אנכית יותר מהטרכיאה. לעומת זאת, הברונכוס הראשי השמאלי נוטה להיות אלכסוני/אופקי יותר (בין היתר בגלל מיקום הלב וכלי הדם הגדולים). לכן, גוף זר שנשאף יגיע בדרך כלל לריאה הימנית.
תוכן המדיאסטינום לפי אזורים
Superior Mediastinum
Superior Vena Cava (צד ימין), Brachiocephalic Veins (ימני קצר, שמאלי ארוך), Aortic Arch + שלושת הפיצולים, Trachea, Esophagus, Thoracic Duct, Vagus Nerves, Phrenic Nerves, ו־Thymus (גדול בילדים, מצטמק עם הגיל).
Anterior Mediastinum
האזור הקטן ביותר. אצל בני אדם בוגרים לא קורה שם כמעט כלום. בילדים יושבת שם בלוטת התימוס - אחת מהבלוטות שקשורות למערכת החיסונית, שם ה־T cells מתבגרים (ה־T בשם בא מ־Thymus). אחרי גיל ההתבגרות היא מצטמקת ונשארת בעיקר כרקמת שומן עם שרידים לימפטיים - בדיסקציות של מבוגרים לא נצפה לראות אותה.
Middle Mediastinum
הלב, פריקרדיום (שק הלב), שורש כלי הדם הגדולים. בתמונה רואים את האאורטה יורדת (אז זה צד שמאל), את הווריד הוא ה־Hemi-Azygos (כי אנחנו בצד שמאל - Azygos בימין), את עצב הפרניק (קדמי יותר), ואת עצב הוואגוס (אחורי יותר).
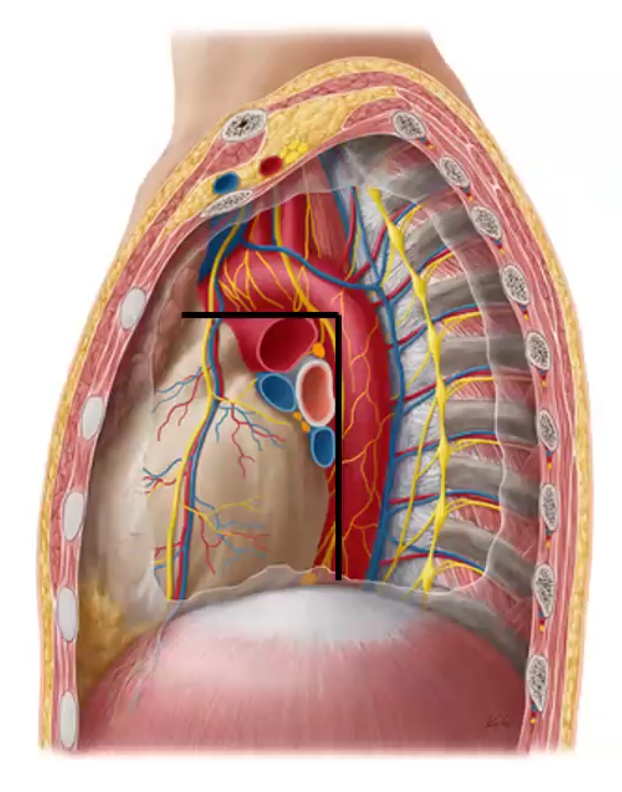
הפרניק קדמי והוואגוס אחורי - גם ביחס אחד לשני וגם ביחס לשער הריאה: הוואגוס עובר אחורית לשער הריאה, הפרניק עובר קדמית לשער הריאה.
Posterior Mediastinum
נמצא בחלק האחורי של Inferior Mediastinum. כולל: Descending Aorta (צד שמאל, קרוב לעמוד השדרה), Esophagus (מרכזי, קדמית לחוליית עמוד השדרה), Azygos Vein (צד ימין), Hemi-azygos Vein (צד שמאל), Thoracic Duct (ימין-מרכז), Sympathetic Trunks (משני הצדדים).
עצבים במדיאסטינום
עצב הוואגוס (Vagus nerve)
תפקיד: העצב המרכזי של המערכת הפרסימפתטית לחזה ולבטן - נותן עצבוב ללב, לריאות ולרוב איברי הבטן.
מסלול כללי: יורד בתוך מעטפת הקרוטיד בצוואר (בין ה־Internal Jugular Vein ל־Common Carotid Artery), נכנס למדיאסטינום, עובר אחורית לשער הריאה (posterior to the root of the lung), ואז ממשיך על פני הוושט ויוצר את esophageal plexus בדרך לבטן.
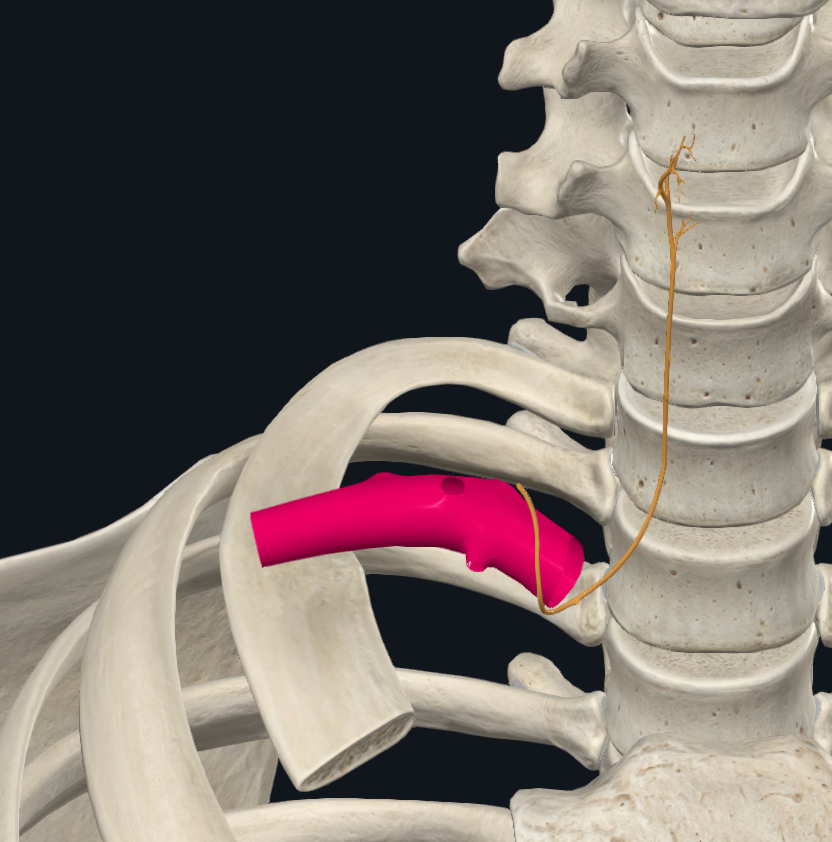
Recurrent laryngeal nerve – ענף של הוואגוס
זהו ענף מוטורי-סנסורי חשוב לגרון (ובעיקר למיתרי הקול), ולכן קריטי לדיבור. הוא נקרא “recurrent” כי הוא יורד ואז מבצע לולאה וחוזר כלפי מעלה לכיוון הגרון.
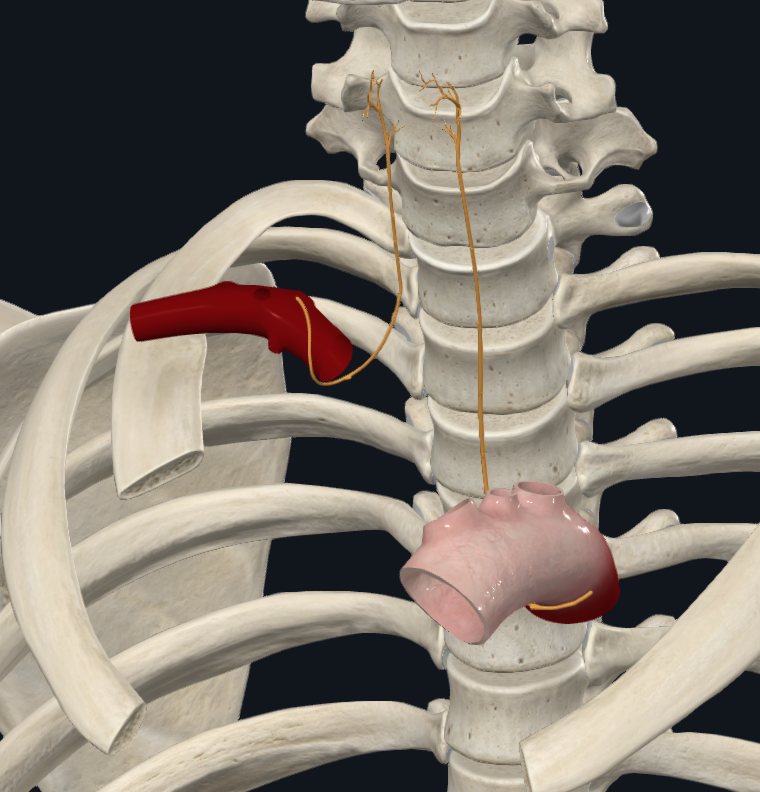
| צד | מסלול |
|---|---|
| שמאל | יורד עם הוואגוס, עושה לולאה מתחת לקשת האאורטה (ליד Ligamentum arteriosum), וחוזר למעלה לגרון. |
| ימין | יורד עם הוואגוס, עושה לולאה מתחת ל־Right Subclavian Artery, וחוזר למעלה לגרון. |
 | 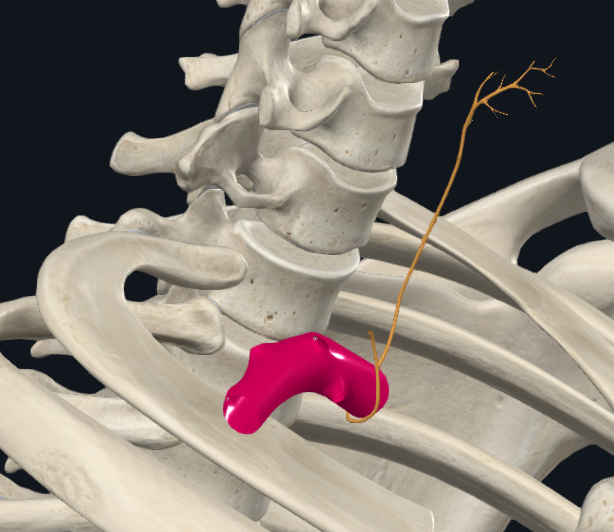 |
קליניקה: פגיעה או לחץ על Recurrent laryngeal (למשל מגידולים במדיאסטינום או הגדלת לב/אאורטה) עלולה לגרום לצרידות בגלל שיתוק מיתר קול.
עצב הפרניק (Phrenic nerve)
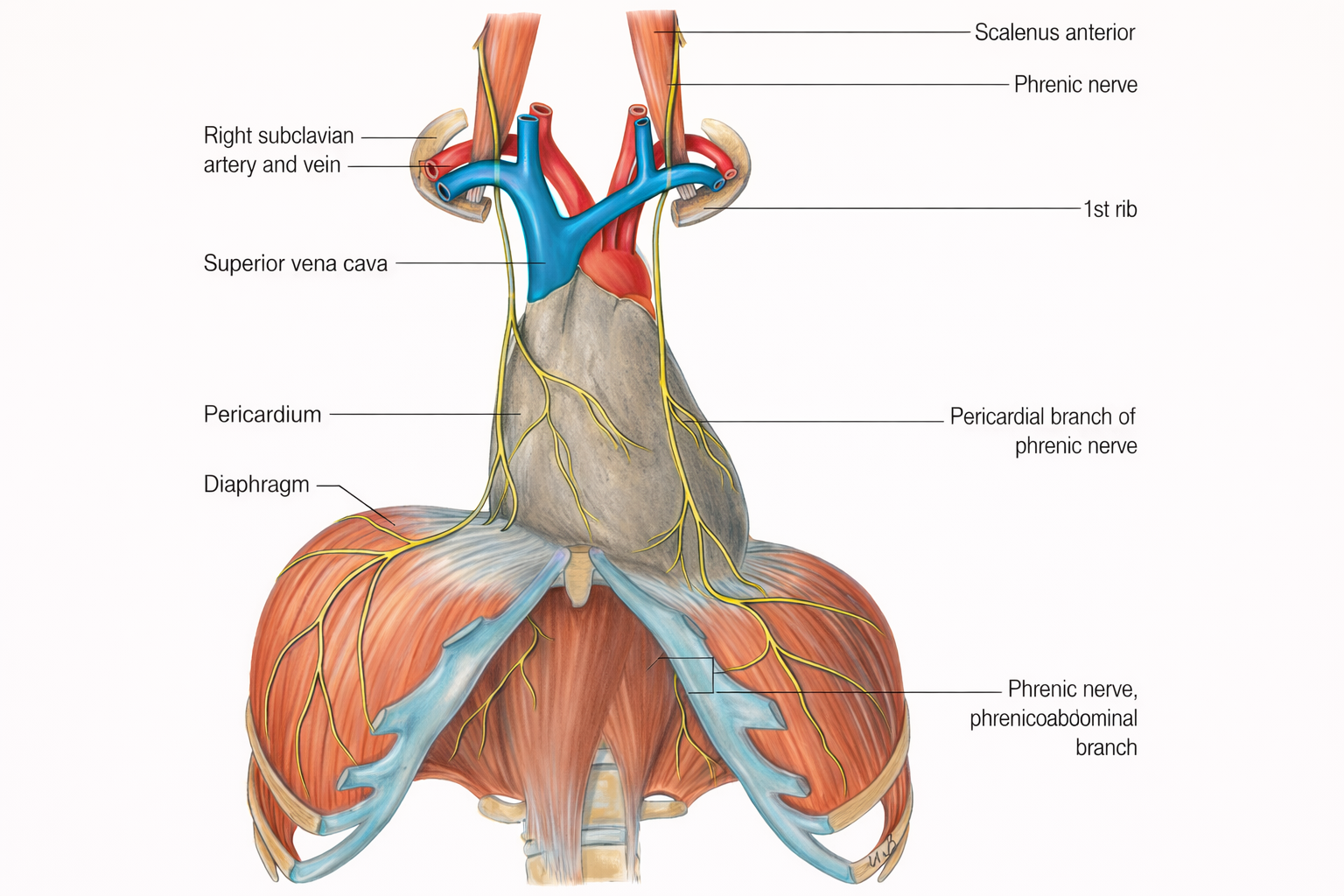
מקור: שורשים C3–C5 (המנטרה: “C3, 4, 5 keep the diaphragm alive”).
תפקיד:
- מוטורי: עצבוב הסרעפת (השריר העיקרי של הנשימה).
- תחושתי: לפריקרדיום, לפלאורה המדיאסטינלית ולצפק הסרעפתי.
מסלול במדיאסטינום: עובר קדמית לשער הריאה (anterior to the root of the lung), יורד על פני הפריקרדיום, וממשיך עד הסרעפת.
חשוב לזכור: פגיעה בעצב הפרניק ← שיתוק סרעפת בצד הפגוע ← קושי נשימתי (בייחוד במאמץ/שכיבה).
Sympathetic trunk (השרשרת הסימפתטית)
שרשרת גנגליונים סימפתטית שעוברת לאורך עמוד השדרה משני הצדדים. היא מקור עיקרי לעצבוב סימפתטי של איברי החזה (ולמשל השפעה על קצב הלב, כוח התכווצות, וברונכודילטציה).
בלוטות לימפה במדיאסטינום
סביב שורש הריאה (hilum), לאורך הברונכוסים וסביב הטרכיאה קיימת רשת צפופה של קשריות לימפה. רוב הניקוז הלימפתי מהריאה עובר דרך קשריות סמוכות לשער הריאה ולאורך מסלול הברונכוסים, ומשם ממשיך לקשריות סביב הטרכיאה. בסופו של דבר, הלימפה נאספת אל ה־Thoracic duct (או אל ה־Right lymphatic duct בצד ימין), ומתנקזת למערכת הוורידית בזווית הוורידית - מפגש ה־Internal jugular vein עם ה־Subclavian vein.
שאלות תרגול
1. מה נמצא אחורית ל־Left Brachiocephalic Vein?
שלושת הפיצולים של קשת האאורטה: Brachiocephalic Trunk, Left Common Carotid Artery, Left Subclavian Artery.
2. איפה עובר ה־Vagus ביחס לשער הריאה?
אחורית לשער הריאה. העצב הפרניק עובר קדמית.
3. איפה עושה ה־Recurrent Laryngeal את החזרה?
שמאלי: מתחת לקשת האאורטה. ימני: מתחת לRight Subclavian Artery.
4. לאיזה צד תלך שאיפת גוף זר?
לריאה הימנית - כי הברונכוס הימני יותר ורטיקלי (בקו ישר מהטרכיאה). הברונכוס השמאלי יותר הוריזונטלי בגלל הלב.
5. מה זה Ligamentum Arteriosum?
שריד עוברי של הDuctus Arteriosus. בעובר היה כלי דם פתוח שמחבר בין Pulmonary Trunk לאאורטה (עוקף את הריאות). באדם בוגר - רצועה לא תפקודית.
6. למה ניתוחים על הוושט קשים?
הוושט מקבל דם ממספר מקורות עם אנסטומוזות ביניהם. אם עוצרים כלי דם אחד - הוא ידמם מהאנסטומוזה.
7. איפה הוושט עובר את הסרעפת?
מול חוליה T10. מתחבר לקיבה מול T11.
8. מה ההבדל בין ברונכי לברונכיולות?
ברונכי: יש סחוס, לא יכולים להתכווץ. ברונכיולות: אין סחוס, יש שריר חלק - יכולות להתכווץ (מנגנון אסתמה).
9. מה נמצא בכל Brachiocephalic Vein?
Internal Jugular Vein (מהראש) + Subclavian Vein (מהזרוע). בנקודת החיבור שלהם הם הופכים ל־Brachiocephalic Vein.
10. למה הברונכוס השמאלי יותר הוריזונטלי?
בגלל הלב שנמצא בצד שמאל ותופס מקום.
יחסים אנטומיים שחשוב לזכור
- טרכיאה: קדמית לוושט
- וואגוס: בין Internal Jugular Vein ל־Common Carotid Artery
- פרניק: קדמי לשער הריאה, על הפריקרדיום
- וואגוס: אחורי לשער הריאה, על הוושט
- Brachiocephalic Vein שמאלי: ארוך יותר (צריך לחצות לימין)
- ברונכוס ימני: ורטיקלי יותר
- ברונכוס שמאלי: הוריזונטלי יותר (בגלל הלב)
- וושט עובר בסרעפת: T10
- וושט מתחבר לקיבה: T11
כללי זהב
- דם ורידי לעלייה ימנית ← 3 מקורות (SVC, IVC, Coronary Sinus)
- דם עורקי לעלייה שמאלית ← 4 ורידים פולמונריים
- Epicardium = Visceral Serous Pericardium (שני שמות לאותו דבר)
- אין אנסטומוזה בין סגמנטים של הריאה (אפשר לכרות בנפרד)
- יש אנסטומוזות באספקת דם לוושט (קשה לנתח)
- כולסטרול מתיישב בעורקים בלבד - במיוחד באזורי זרימה טורבולנטית
- שאיפת גוף זר ← ימין (ברונכוס ורטיקלי יותר)