תוכן העניינים:
האשך
האשך מורכב מצינוריות שבהן נוצרים תאי הזרע.
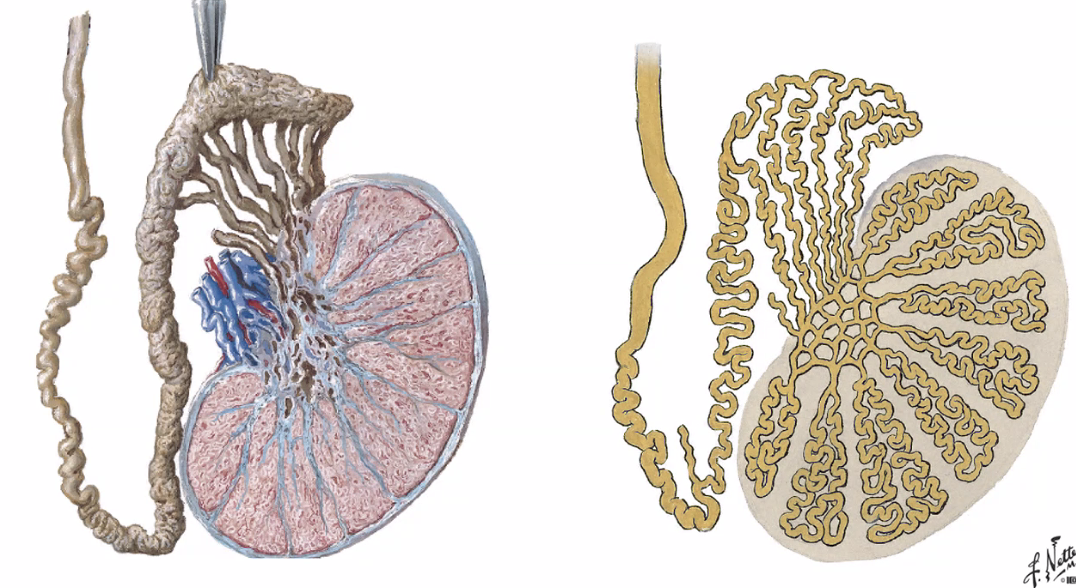
- Testis - אשך
- Epididymis - בלוטת יותרת האשך
חתך של צינורית אחת:
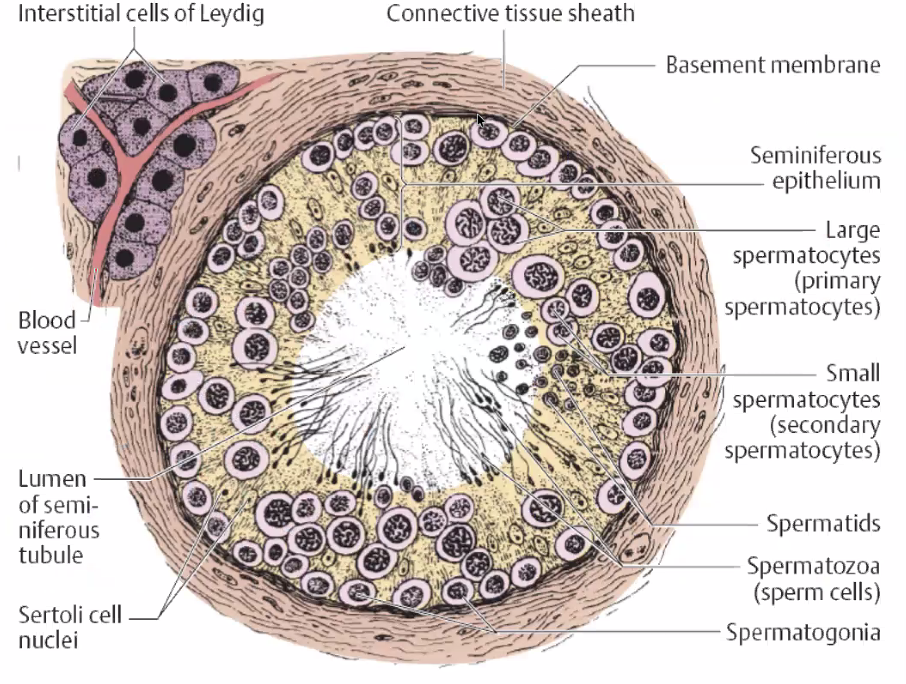
תאי הגזע - spermatogonia - נמצאים בהיקף הצינורית ומתחלקים בתנועה מהחלק הפריפריאלי פנימה. תאי הזרע המבשילים נשפכים לחלל הפנימי של הצינוריות (seminiferous tubules) ומשם נאגרים בבלוטת יותרת האשך (Epididymis), שם מצוי מאגר של כשלושה־ארבעה חודשים המכיל מאות מיליוני זרעונים.
חשוב להבדיל: הצינוריות הסמינפריות אחראיות בלעדית על ייצור תאי זרע. ייצור הטסטוסטרון מתרחש בנפרד, בתאי ליידינג הנמצאים ברקמת הביניים של האשך. הטסטוסטרון הוא הורמון המופרש ישירות למחזור הדם ואינו קשור לצינוריות הזרע. לכן, וזקטומיה (חיתוך הצינורית) אינו פוגע בייצור הטסטוסטרון.
בזמן שפיכה, הזרע מוחזר פנימה לגוף דרך צינורית שרירית בשם vas deferens (ductus deferens), הפועלת בתנועה פריסטלטית.
שני מבנים חשובים מצטרפים לנתיב הזה:
- Seminal Vesicles - בלוטות שמייצרות את רוב נוזל הזרע, עשיר בחלבונים ובפרוקטוז.
- Prostate Gland - בלוטה שמייצרת נוזל נוסף לזרע, המכיל אנזימים ופרוסטגלנדינים.
במבט על האגן מכיוון הגב, ניתן לראות את ה־vas deferens משני הצדדים עם התרחבות בקצהו הנקראת אמפולה. לצד כל אמפולה יושבת בלוטה הנקראת seminal vesicle - ויש שתיים, אחת בכל צד. השתיים מתאחות עם הדוקטוס דפרנס לצינורית אחת הנקראת ejaculatory duct, שנפתחת לתוך האורטרה בתוך הפרוסטטה.
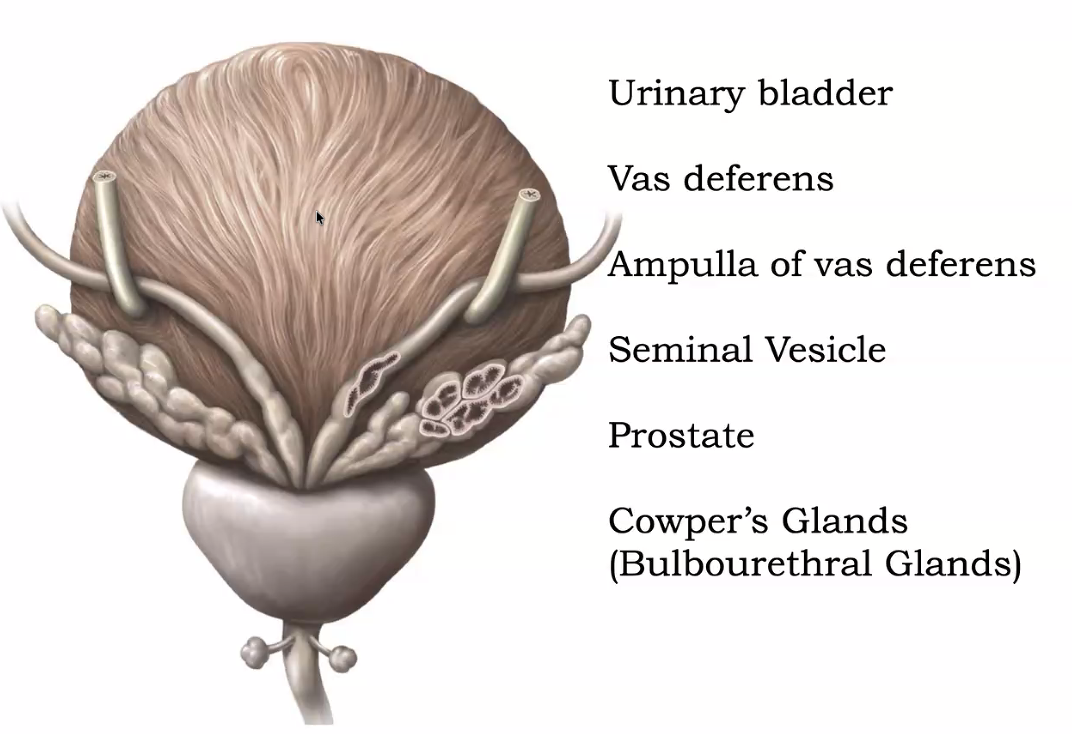
בתמונה זו (מבט מאחור) רואים את שלפוחית השתן, שני האורטרים הנכנסים לחלק האחורי שלה, את שני ה־vas deferens עם האמפולות שלהם, ואת שתי ה־seminal vesicles - הכל מתכנס יחד לפרוסטטה.
דוגמה לתמונה לא נכונה, הערמונית (Prostate) לעומת ה־seminal vesicles (יש שתיים):
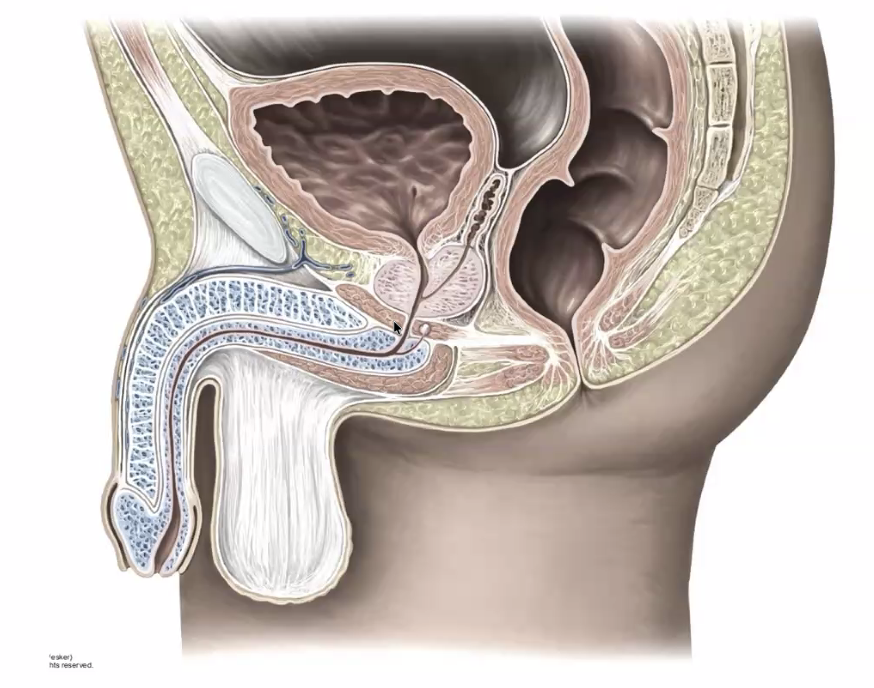
תמונה זו שגויה, כי אי אפשר לראות בחתך מיד-סגיטלי אחד גם את הפרוסטטה (יושבת בקו האמצע) וגם את ה־seminal vesicles (שאינן יושבות בקו האמצע). גם בלוטות ה־Cowper’s glands אינן יושבות בקו האמצע ולכן גם אותן לא ניתן לראות בחתך מיד-סגיטלי.
שלפוחית השתן מייצרת לחץ מסוים שמותאם לקוטר הנורמלי של האורטרה. כשהפרוסטטה גדלה (החל מגיל 50 כמעט בכל הגברים) היא לוחצת על האורטרה הפנימית ומצמצמת את קוטרה. השלפוחית לא מצליחה להתרוקן עד הסוף, מה שגורם לתחושת שתן שיורי ולצורך תכוף בהשתנה. הטיפול בדרך כלל כירורגי - הכנסת סטנט ששומר על האורטרה פתוחה.
הדרך לבדוק את מצב הפרוסטטה היא שילוב של בדיקת PSA (בדם) ובדיקה רקטלית: פרוסטטה תקינה אינה מורגשת באצבע, פרוסטטה שהתקשתה - מורגשת.
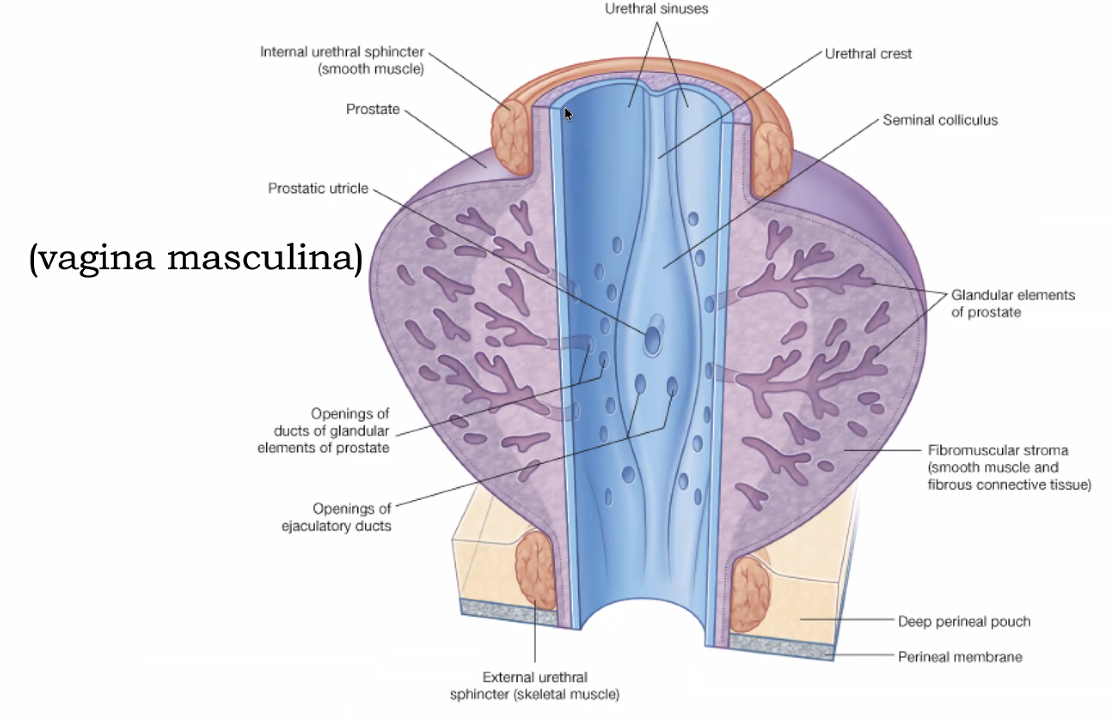
בין הפרוסטטה לשלפוחית השתן יש internal urethral sphincter שהוא שריר חלק. מתחת לפרוסטטה, ברצפת האגן, נמצא ה־external urethral sphincter שהוא שריר שלד. בזמן שתן רגיל משחררים את שני השרירים. בזמן שפיכה - השריר העליון (הפנימי) מכווץ והתחתון פתוח, כדי שהשתן לא יתערבב בזרע.
ה־Ejaculatory ducts נפתחים לתוך האורטרה בתוך הפרוסטטה, ושם מתערבבים עם נוזלי הפרוסטטה עצמה.
בתוך הפרוסטטה והאורטרה קיים שקע קטן בשם prostatic utricle (vagina masculina - הנרתיק הגברי). זה שריד עוברי לנרתיק אצל הגבר, קטן ולא תפקודי, אך קיים.
הרכב הזרע
רוב נוזל הזרע מיוצר בשתי ה־seminal vesicles. הנוזל עשיר בחלבונים, בפרוקטוז, ומעט בסיסי - כל אלה נועדו לאפשר תנועת זרע ולהגן עליו מפני הסביבה החומצית של הנרתיק. נוזלי הפרוסטטה קטנים יותר בנפחם אך מכילים אנזימים ופרוסטגלנדינים, המסייעים לתנועת הזרע ומשחררים את צוואר הרחם לכניסת הזרע.
תאי הזרע עצמם מהווים עד כ־5% בלבד מנפח נוזל הזרע. בתוך אחוז זעיר זה מצויים בין 200 ל־500 מיליון זרעונים; ספירה מתחת ל־200 מיליון נחשבת נמוכה. מתוך כל אלה, רק כמה מאות יגיעו לחצוצרה ולביצית.
הפין עצמו
הפין מכיל שלושה גופים ארקטביליים (ארקטילי מלשון erection - זקפה):
- שני Corpora Cavernosa - הגופים הקברנוזיים (מלשון cave - מחילה; בעלי חללים המתמלאים בדם) / הגופים הארקטבילים הצידיים
- Corpus Spongiosum אחד - הגוף הספוגי
בתוך ה־Corpus Spongiosum עוברת ה־Urethra.
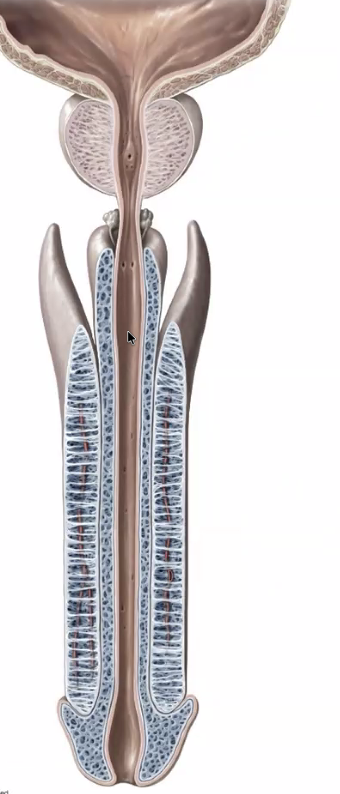
שלושת הגופים הם רקמה ספוגית זקפתית (erectile tissue): בזמן זקפה מתמלאים בדם - עורקים מתרחיבים ושופכים דם פנימה, בעוד שוורידים מתכווצים ומונעים מהדם לצאת. בפין ממוצע מצויים בזמן זקפה כ־200–400 מ”ל דם.
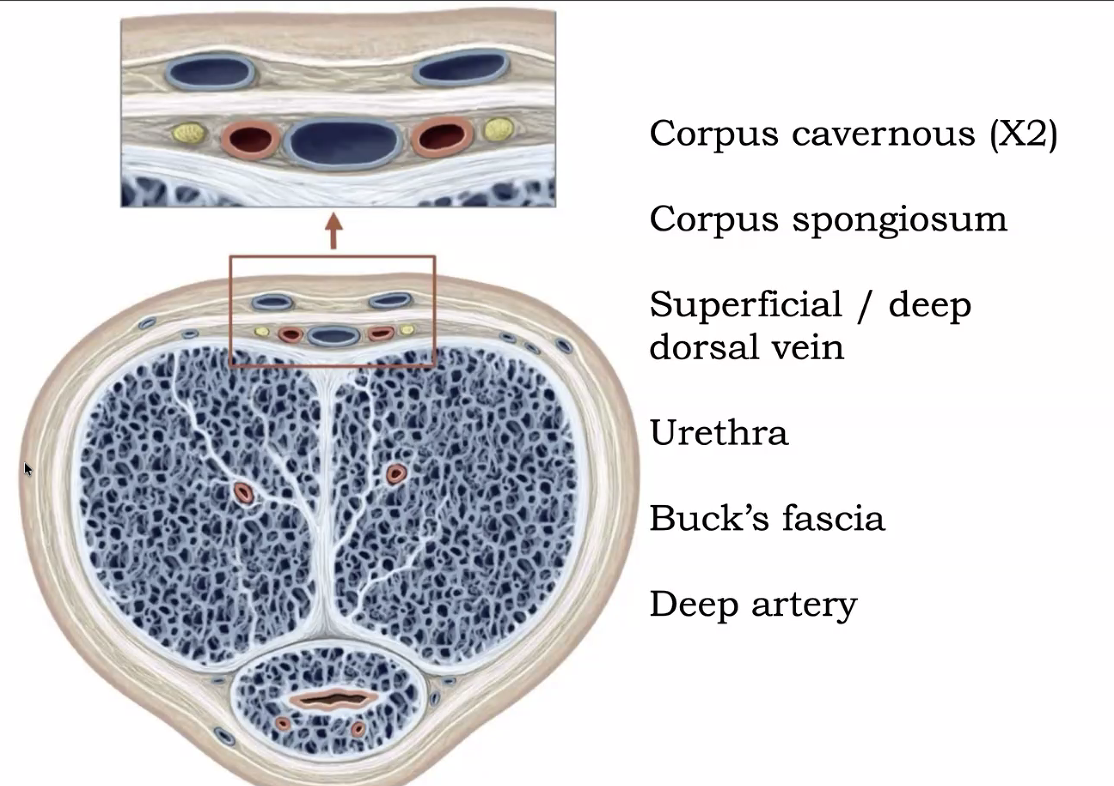
שלושת הגופים עטופים במעטפת משותפת בשם Buck’s fascia. מסביב לכל זה עור רפוי, שאינו מחובר לשכבות העמוקות - כך שהוא יכול להחליק בצורה חופשית בזמן זקפה ולהתאים לשינויי הגודל.
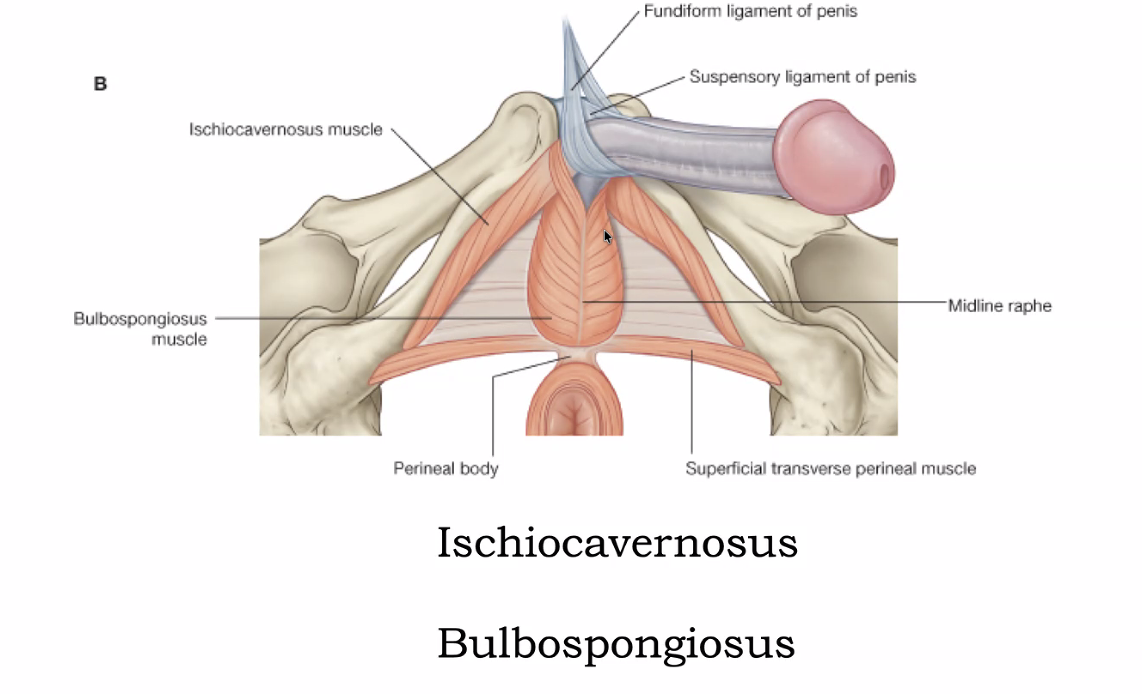
כמו אצל האישה, גם אצל הגבר הגופים הזקפתיים מכוסים בשרירים: ה־Ischiocavernosus וה־Bulbospongiosus. כשהם מתכווצים הם מונעים מהדם לצאת ושומרים על הזקפה.
ניתן לומר שהפין הגברי וגוף הדגדגן אצל האישה הם מבנים הומולוגיים. ההבדל הוא שה־bulbo-vestibular bodies שאצל האישה יושבים משני צדי פתח הנרתיק, הלכו ונסגרו אצל הגבר לגוף אחד בקו האמצע - הוא ה־corpus spongiosum שבתוכו עוברת האורטרה. כאשר הסגירה ההתפתחותית אינה שלמה, ייווצר פתח שתן בנקודה כלשהי לאורך ה־corpus spongiosum (היפוספדיאס) - מצב הניתן לתיקון כירורגי.
לפין עצמו שני ליגמנטים המחזיקים אותו בקיר הבטן/האגן: suspensory ligament of the penis הנמצא במרכז, ו־fundiform ligament of the penis העוטף אותו כמו לולאה. ניתוחי “הגדלת פין” כרוכים בחיתוך רצועות אלו - הפין לא מתארך אלא נופל מעט יותר כלפי מטה, ונראה גדול יותר. חיתוך הרצועות גורם לזקפה שאינה זקופה כראוי, כי אין מה שמחזיק את הפין במקומו.
עצבוב הפין
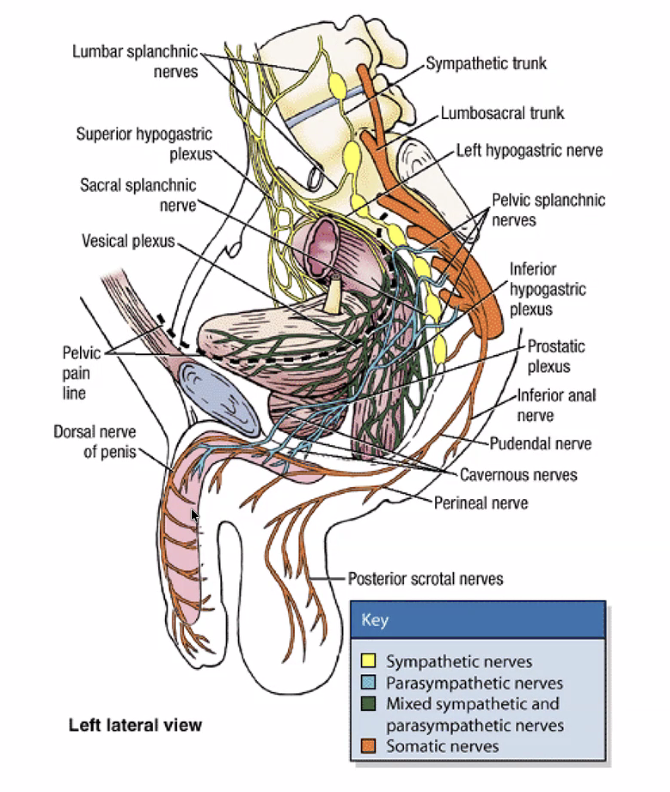
קיימים שלושה סוגי עצבים הקשורים לפין:
-
תחושה סנסורית:
מגיעה דרך ה־pudendal nerve (העצב הפודנדלי), שהוא גם העצב המרכזי לעצבוב המוטורי של רצפת האגן. אין כאן מנגנון מיוחד השונה מעצבוב סנסורי של שאר הגוף - הרגישות נקבעת ברמת ייצוג המוח, לא ברמת העצב ההיקפי.
הערה: יש יוצא דופן אחד בעצבוב הסקרוטום (השפתיים הגדולות אצל האישה) שכדאי לחזור עליו.
-
עצבוב אוטונומי לזקפה ולשפיכה:
-
זקפה - נשלטת על ידי המערכת הפאראסימפתטית. סיבים פאראסימפתטיים יורדים לבסיס הפין, מרחיבים עורקים (מזרימים דם לפין) ומכווצים ורידים (מונעים יציאת דם). מסלול זה עוטף את בלוטת הערמונית - ולכן כריתה רדיקלית של הפרוסטטה (prostatectomy) עלולה לפגוע במערכת זו, ובכ־50% מהמקרים מובילה לאימפוטנציה בלתי הפיכה.
-
שפיכה - נשלטת על ידי המערכת הסימפתטית, שסיביה מגיעים לאשך ולדוקטוס דפרנס דרך כלי הדם.
-
-
היררכיה קורטיקלית:
המוח מסודר בצורה היררכית: מתחת - מערכת הרפלקסים של חוט השדרה (פרימיטיבית, קיימת אצל רוב בעלי החיים); מעליה - המערכת האוטונומית (זקפה ושפיכה); מעליה - קליפת המוח. כל מערכת עושה אינהיביציה (דיכוי) על זו שמתחתיה.
לכן: בפגיעות מוח, הרפלקסים נהיים חזקים יותר כיוון שאין דיכוי מן הקורטקס. בזמן שנת חלום (REM) - שבה מתרחש שיתוק מנגנוני בין המוח לשכבות הנמוכות - המערכות הקורטיקליות אינן מתפקדות ואינן מדכאות את המערכת האוטונומית, ולכן מתרחשת זקפה (ולעיתים שפיכה), ללא כל קשר לעוררות מינית. שנת החלום הארוכה ביותר מתרחשת לקראת סוף הלילה - ולכן גברים לעיתים קרובות מתעוררים בזקפה בבוקר.
כלי הדם של האגן
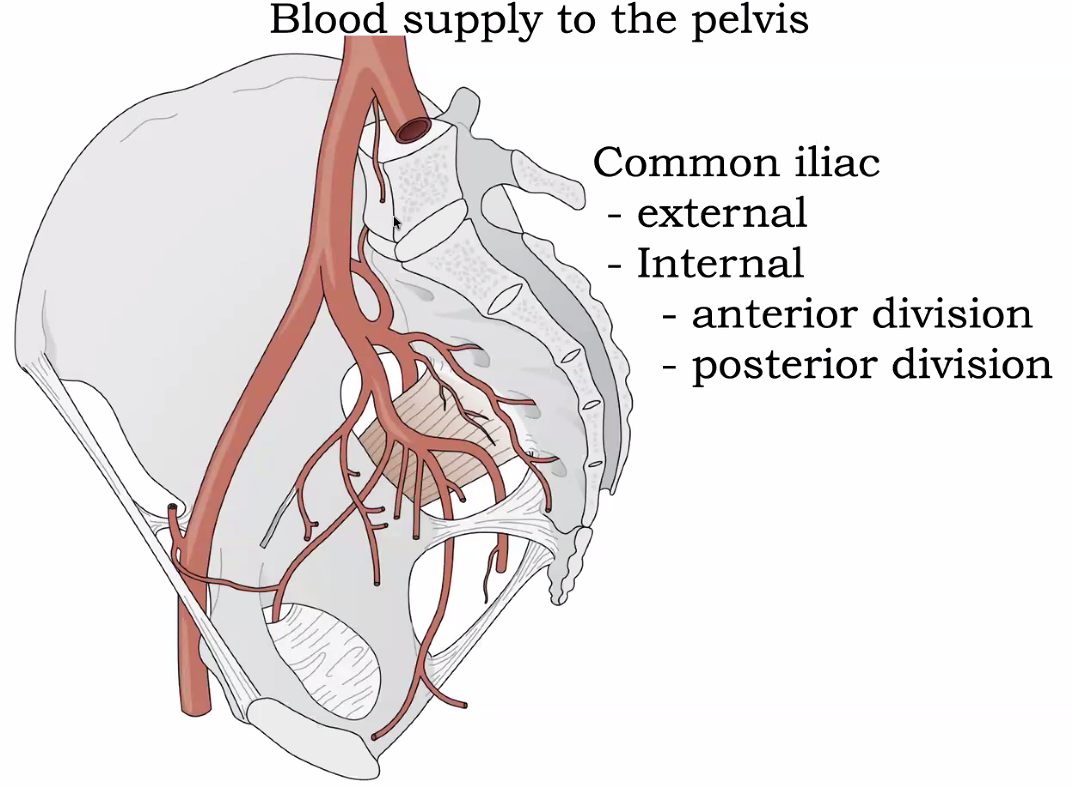
כלל חשוב ומרכזי: לא מעניין אותנו מאיפה כלי דם יוצא - מעניין לאן הוא הולך. זה גם השם שלו, וגם מה שרלוונטי קלינית ולמבחן.
האורטה (אבי העורקים) מתפצלת בגובה L4–L5 לשני common iliac arteries. כל common iliac מתפצל באגן לשניים: external iliac ו־internal iliac.
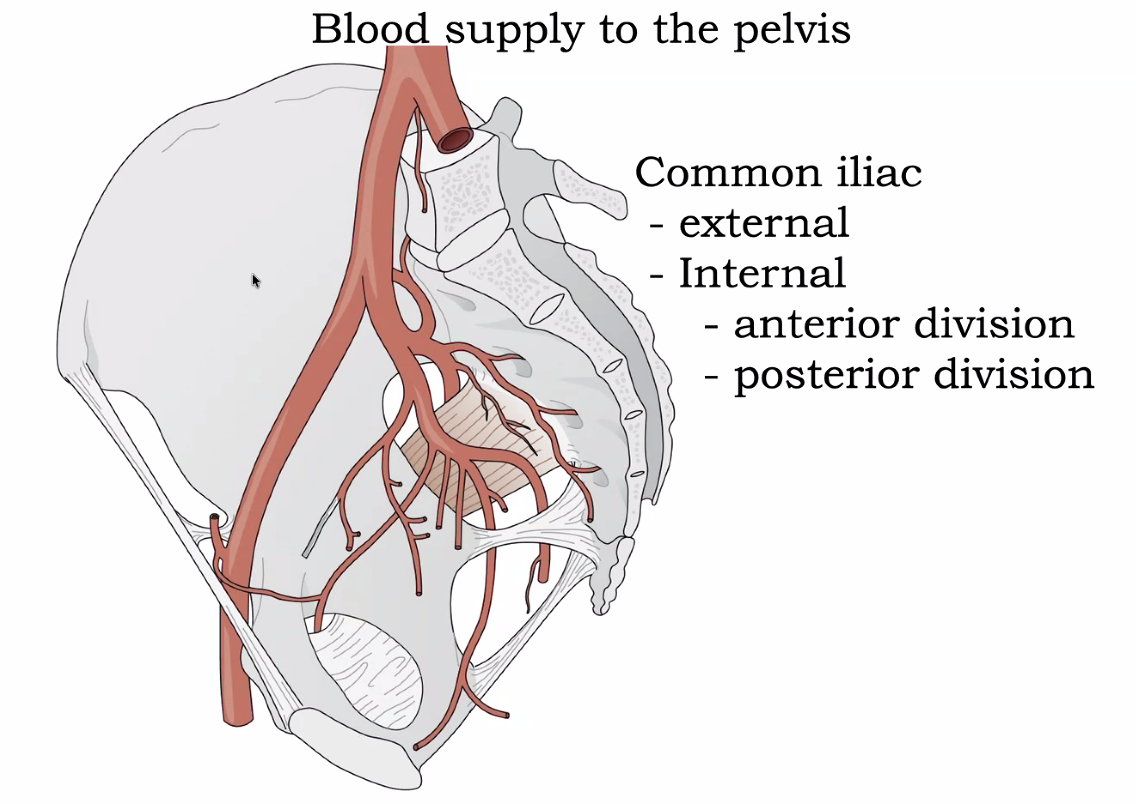
ה־external iliac עובר מתחת לרצועת המפשעה (inguinal ligament) ומשם הופך ל־femoral artery, העורק המרכזי של הרגל. בדרך נותן שני ענפים קטנים: inferior epigastric artery (לקיר הבטן) ולעיתים umbilical artery. ה־external iliac לא מרכזי לדיוננו.
ה־internal iliac מתפצל ל־posterior division ול־anterior division.
Posterior Division - החלק האחורי של ה־Internal Iliac Artery
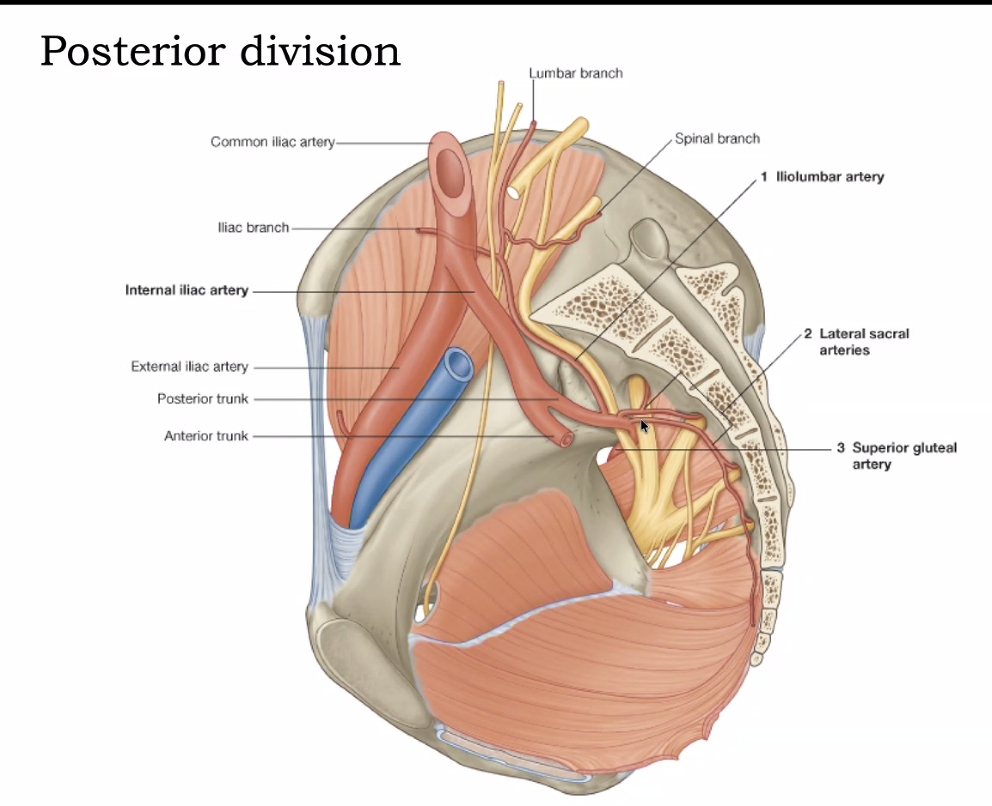
נותן שלושה כלי דם:
-
iliolumbar artery - עולה כלפי מעלה ומספק דם לשרירים (כגון iliacus) ולעצבים הסמוכים.
-
lateral sacral arteries - מספקות דם לעצבים ולעצם הסקרום; נכנסות לפורמינות (החורים) שבסקרום.
-
superior gluteal artery - הגדול והמשמעותי ביותר בחלק האחורי. הוא בעצם המשך ישיר של הגזע האחורי, עובר מעל S1 (מעל שריר הפיריפורמיס) ומספק דם לחלק משרירי הגלוטאוס.
Anterior Division - החלק הקדמי של ה־Internal Iliac Artery
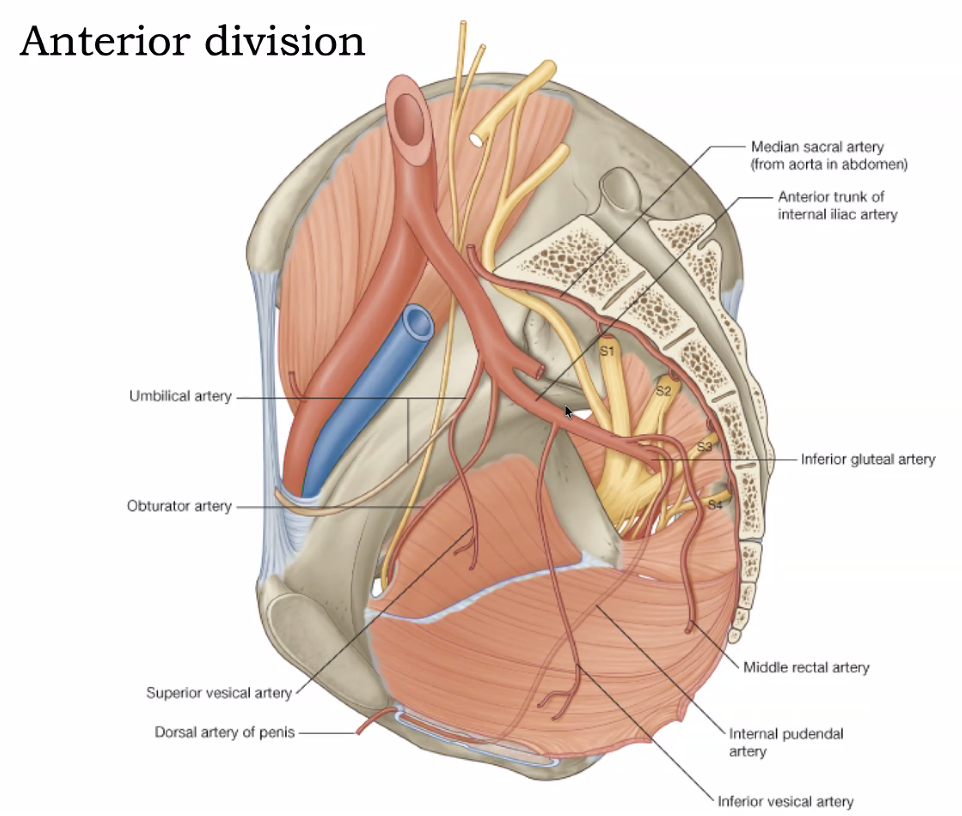
umbilical artery - עולה על קיר הבטן ולמעשה סגור ואינו תפקודי. אצל העובר היה קריטי; אצלנו הפך לרצועה (medial umbilical fold). לפעמים מצטרף אליו, ולפעמים יוצא ממנו, ה־obturator artery.
obturator artery - עובר דרך ה־obturator foramen ומספק דם למדור המדיאלי של הרגל (השרירים האדוקטורים). עובר תמיד יחד עם ה־obturator nerve. וריאציה נפוצה: ה־obturator artery יוצא מה־external iliac ולא מה־internal - נקראת “corona mortis”, משום שחיתוכו בניתוחים עלול לגרום לדימום חמור.
superior vesical artery - מתיישב על החלק העליון-קדמי של שלפוחית השתן ומספק לה דם. לעיתים יוצא יחד עם ה־umbilical וה־obturator בצרור משתנה.
inferior vesical artery - מספק דם לפרוסטטה ולחלק התחתון של שלפוחית השתן. אצל נשים נקרא uterine artery.
inferior gluteal artery - הגדול שבשלישיית הענפים הסופית, עובר בין S2 ל־S3 (מתחת לפיריפורמיס).
middle rectal artery - מספק דם לחלק האמצעי של הרקטום.
internal pudendal artery - יוצא מהאגן ומספק דם לרצפת האגן. נותן ענף בשם inferior rectal artery (בדרך כלל קטן מדי בשביל לראות בדיסקציה).
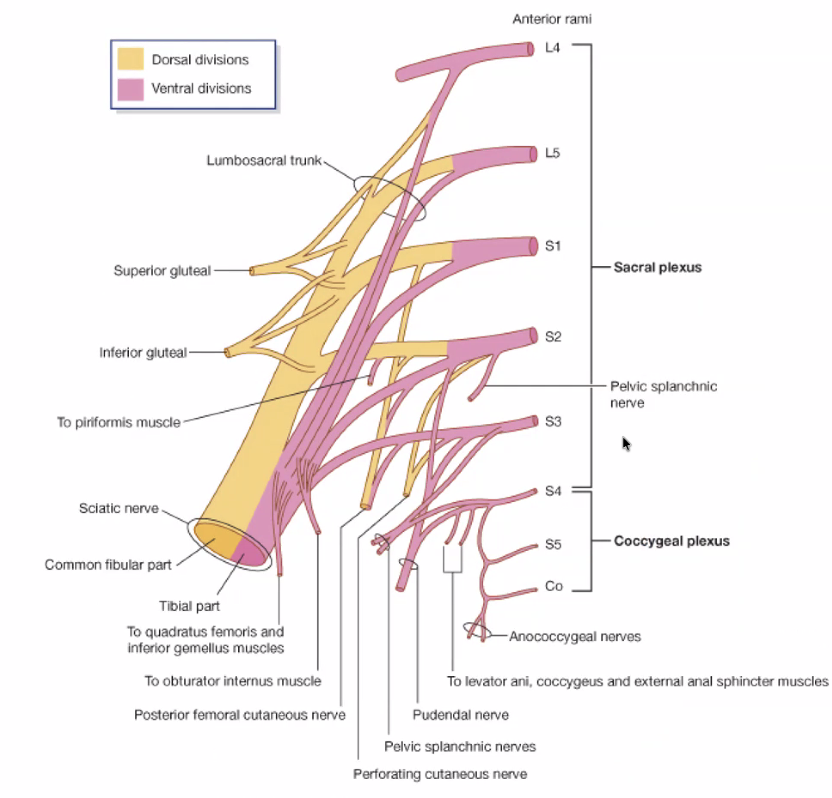
עצבוב רצפת האגן - חלק פנימי
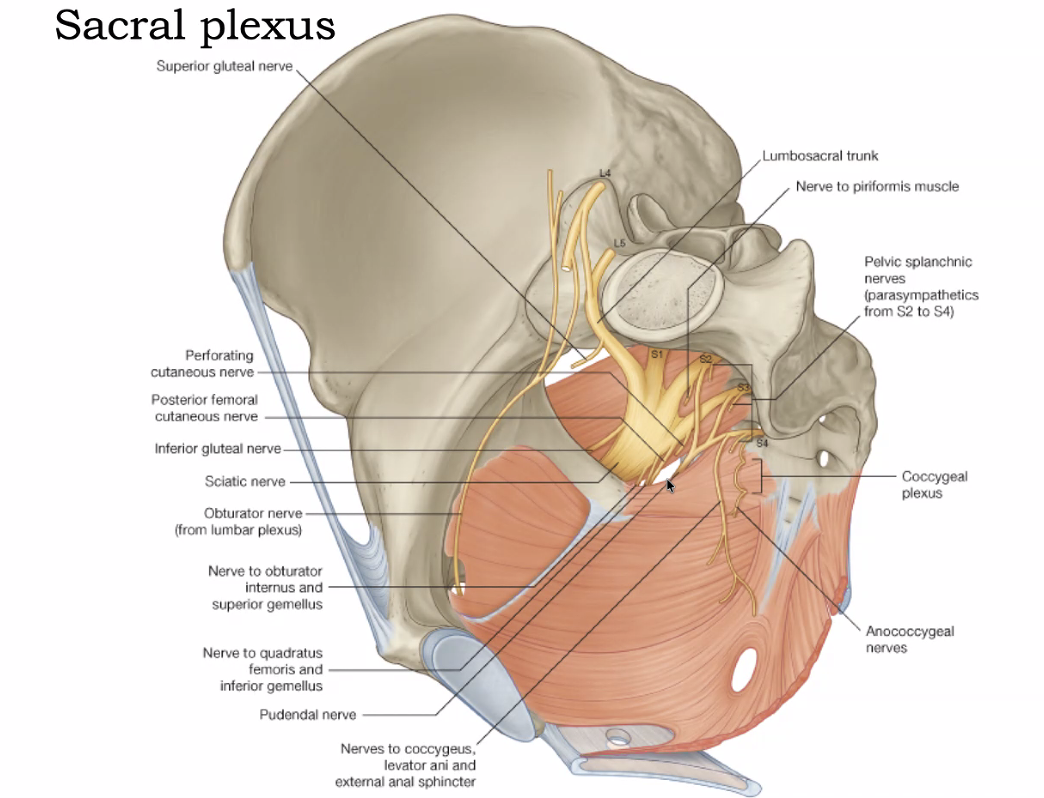
ה־sacral plexus מורכב מ־L4, L5, S1, S2, S3 הנשזרים יחד ויוצרים את ה־sciatic nerve - העצב הגדול ביותר בגוף. כולם מונחים על שריר הפיריפורמיס. ה־superior gluteal artery עובר מעל הפיריפורמיס (מעל S1), וה־inferior gluteal artery עובר מתחתיו (מתחת ל־S2/S3).
מן הפלקסוס ניתן לזהות:
-
obturator nerve - מעצבב את שרירי האדוקטורים, עובר ב־obturator foramen.
-
sciatic nerve - יוצא מתחת לפיריפורמיס, עצב גדול ומרשים.
-
pudendal nerve - יוצא מהאגן, נראה בבירור בדיסקציה של הגלוטאוסים, עובר בין ה־greater sciatic foramen ל־lesser sciatic foramen.
שאר העצבים (coccygeal plexus, nerve to piriformis וכו’) קטנים מדי ואינם נראים בדיסקציה.
המערכת האוטונומית
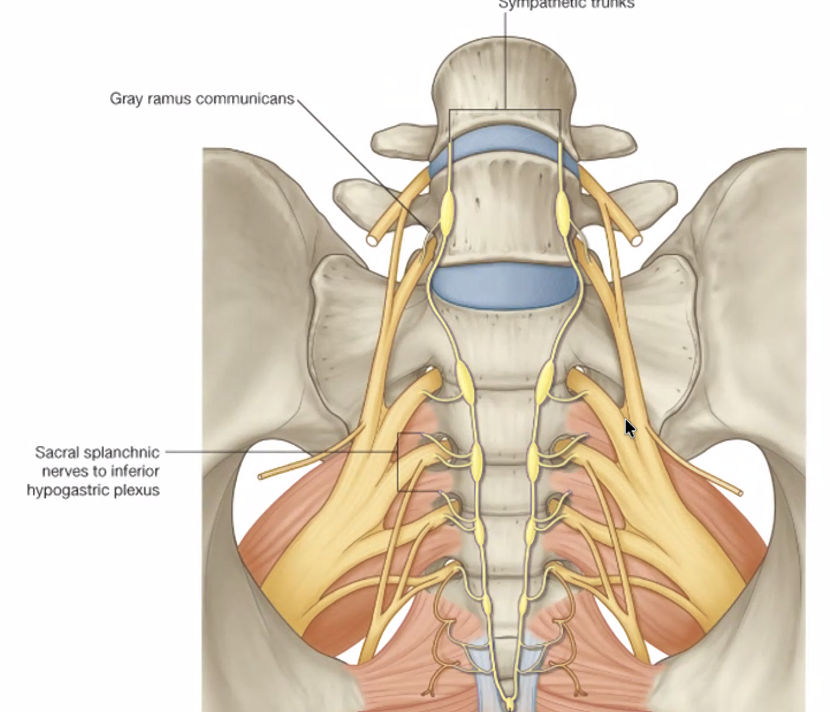
המערכת הסימפתטית מגיעה מבית החזה לאורך השרשרת הסימפתטית כרגיל - לא חל כאן שינוי ממה שנלמד. אין כאן ואגוס: הפאראסימפתטי לאגן מקורו בחוט השדרה עצמו (ולא בעצב הוואגוס שאחריותו מסתיימת בחלק היורד של המעי הגס).
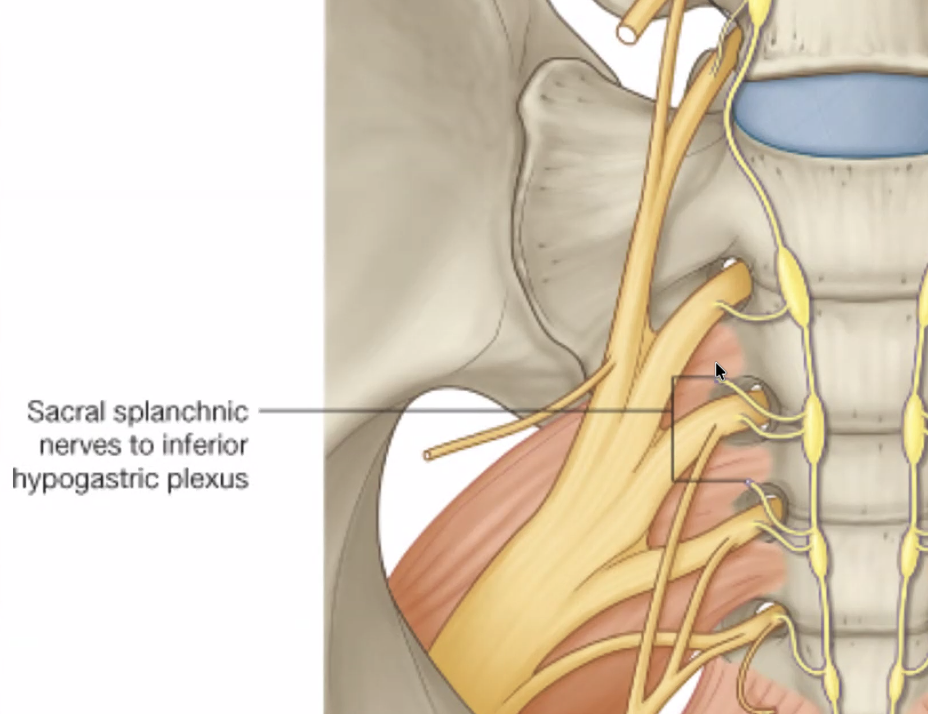
sacral splanchnic nerves - עצבים סימפתטיים המגיעים מהסקרום. מקורם בבית החזה, ירדו לאורך השרשרת הסימפתטית, עשו סינפסה על הסקרום, ויוצאים לכיוון המטרות שלהם דרך ה־inferior hypogastric plexus. בתחתית השרשרת הסימפתטית, שני הצדדים מתאחים לגנגליון אחרון ויחיד הנקרא ganglion impar.
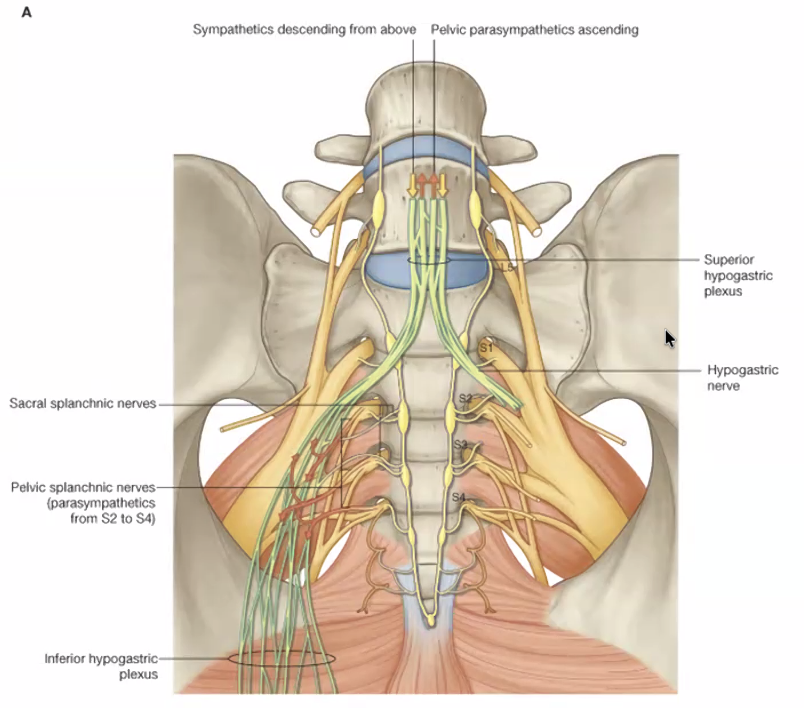
קיימים שני פלקסוסים אוטונומיים משמעותיים:
-
superior hypogastric plexus - מספק עצבוב אוטונומי לאיברי הבטן התחתונה (החלק היורד של המעי הגס, סיגמואיד).
-
inferior hypogastric plexus - מספק עצבוב אוטונומי לאיברי האגן.
שני הפלקסוסים מכילים גם סיבים סימפתטיים וגם פאראסימפתטיים.
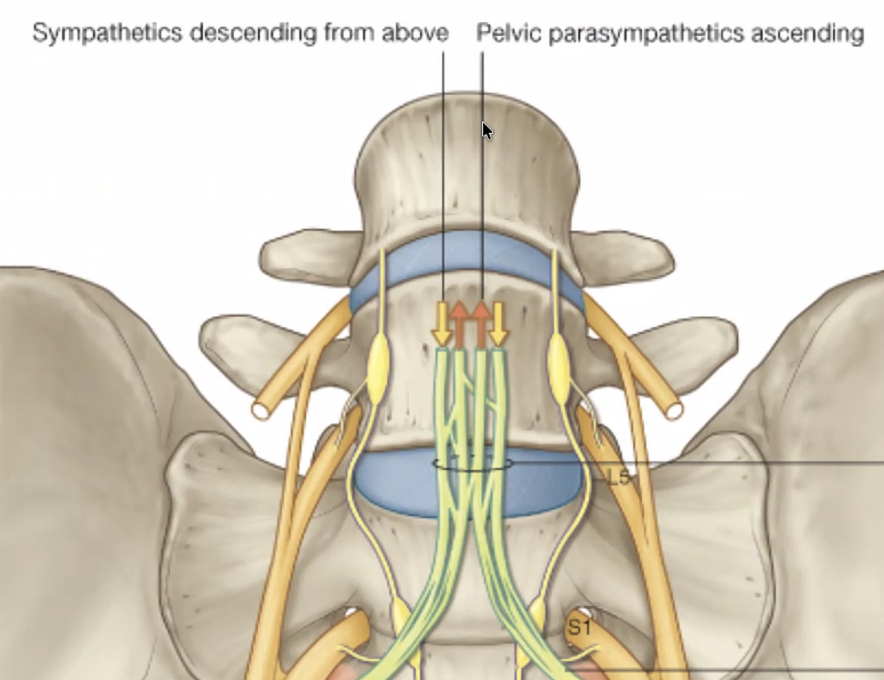
הסיבים הפאראסימפתטיים - הנקראים pelvic splanchnic nerves - מקורם בחוט השדרה ברמות S2–S4 (ולעיתים גם S1). חלקם עולים למעלה ומצטרפים ל־superior hypogastric plexus (לעצבב את המעי הגס היורד), וחלקם יורדים ומצטרפים ל־inferior hypogastric plexus (לעצבב את איברי האגן).
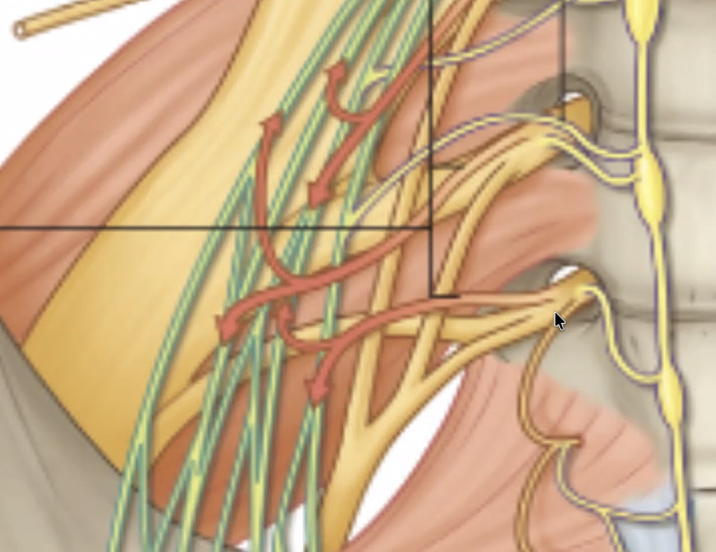
S3 למשל יוצא מחוט השדרה ונראה כעצב רגיל, אך מכיל בתוכו רכיב פאראסימפתטי. עצבים אלו מגיעים בכל מקרה - בין שיעלו ובין שירדו - דרך הפלקסוסים האלה.
סיכום המערכת האוטונומית:
שני הפלקסוסים ההיפוגסטריים (עליון ותחתון) הם הציר המרכזי של העצבוב האוטונומי לאגן ולבטן התחתונה. שניהם מעורבים הן בסימפתטי והן בפאראסימפתטי. הסימפתטי מגיע מהשרשרת הסימפתטית שמקורה בבית החזה (דרך sacral splanchnic nerves); הפאראסימפתטי מגיע מחוט השדרה ברמות S2–S4 (דרך pelvic splanchnic nerves) ומתחלק - חלקו עולה לאיברי הבטן התחתונה וחלקו יורד לאיברי האגן.
דור פסקל