הפריקרדיום - מעטפות הלב
כשפותחים את בית החזה, לא רואים את הלב עצמו אלא את מעטפות הלב (Pericardium). יש שלוש מעטפות, אבל מחלקים אותן לשני סוגים עיקריים:
Fibrous Pericardium (פריקרדיום פיברוטי) - השכבה החיצונית ביותר. שכבה סיבית, קשה וקשיחה שתפקידה העיקרי לשמור מקום לפעילות הלב. הלב מתכווץ ומשתחרר, וכשהשריר משתחרר הוא מתרחב - להתרחבות הזו אין הרבה כוח, ולכן צריך מראש לשמור מקום ללב. בחלק התחתון היא ממשיכית לסרעפת. כדי לפתוח אותה צריך ממש מספריים וסקלפל.
Serous Pericardium (פריקרדיום סרוזי) - עמוק לפריקרדיום הפיברוטי יש שתי מעטפות סרוזיות: Parietal (צמודה לפריקרדיום הפיברוטי מבפנים) ו־Visceral (עוטפת את הלב עצמו, נקראת גם Epicardium). בניגוד לפלאורה, שתי המעטפות הסרוזיות לא נוגעות אחת בשנייה - יש ביניהן מרווח עם נוזל סרוזי מעט שומני (Pericardial Cavity) שמאפשר ללב לנוע בצורה חלקה.
Epicardium=Visceral Serous Pericardiumשני שמות מקובלים
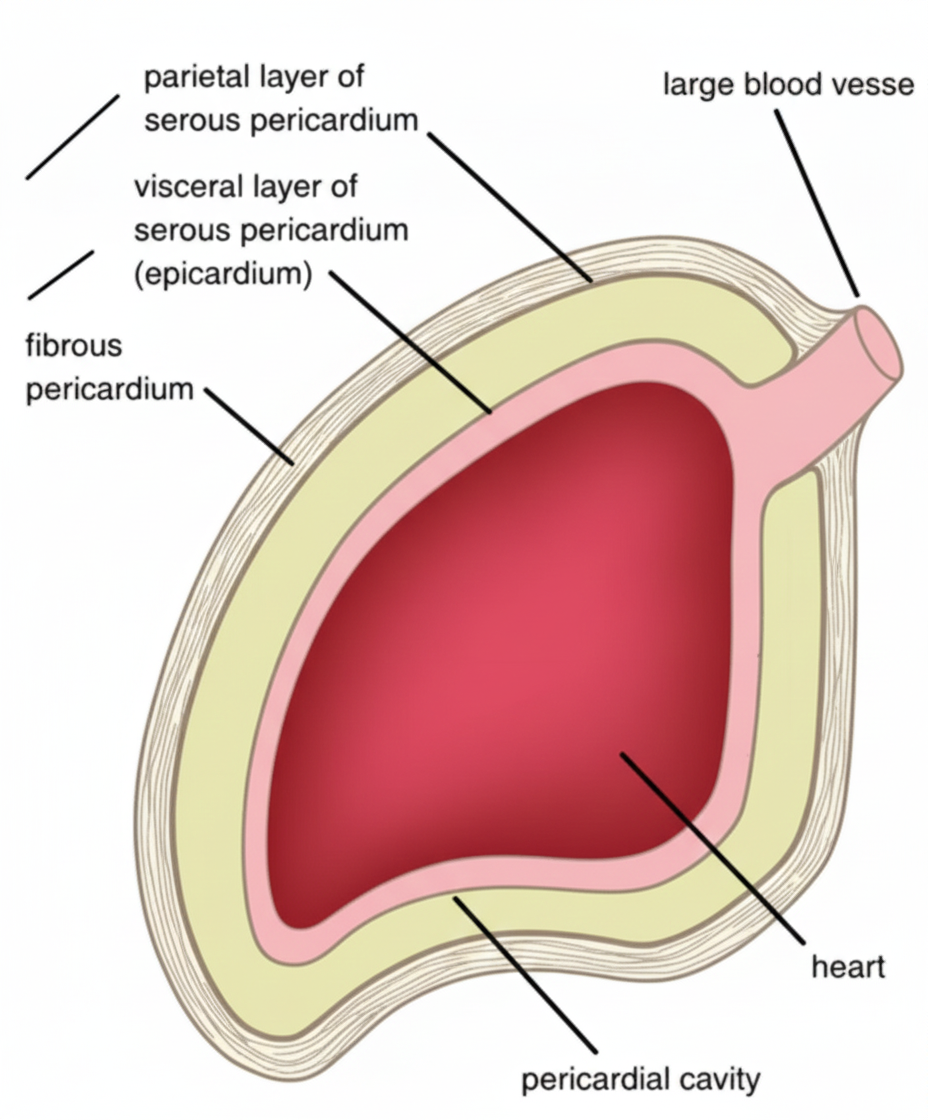
אם יש נוזלים בפריקאקד של הלב, המחט עוברת דרך הפריקרדיום הפיברוטי ואז דרך הפריקרדיום הפריאטלי כדי להגיע לנוזל שבין שתי המעטפות הסרוזיות. היא לא עוברת דרך ה־ויצרלי - הוא צמוד ללב ואין שם חלל.
חללים חשובים בפריקרדיום
בגלל ההתפתחות העוברית, נוצרים שני חללים חשובים:
Transverse Sinus - חלל שמפריד בין הלב לכלי הדם הגדולים. אפשר להעביר אצבע מאחורי האאורטה והפולמונרי טראנק מצד לצד, בלי לחתוך שום דבר. חשיבות קלינית: בניתוחים אפשר לחסום כאן את המעבר של דם ללב ולעשות מעקף זמני.
Oblique Sinus - החלל שנמצא מאחורי ומתחת ללב, בעיקר מקיף את החדר השמאלי. זה המרחב העיקרי שאליו החדר השמאלי מתרחב. אם החלל הזה מתמלא בנוזל (מדלקת, דימום), הלב לא יכול להתרחב כמו שצריך ← Tamponade ← דם לא נכנס ללב כמו שצריך ← צריך לנקז.
Pericardiocentesis: פרוצדורה לניקוז נוזל מהחלל הפריקרדיאלי. נכנסים בין ה־Xiphoid Process לזווית של צלע 7 בצד שמאל - אזור יחסית בטוח שנכנס לתוך ה־Oblique Sinus. היום עושים את זה תחת אולטרסאונד.
מנח הלב ומשטחים חיצוניים
כשמציירים לב, רואים את כל ארבעת המדורים מקדימה. אבל במציאות האנטומית זה לא ככה. כדי להבין את המנח האמיתי, צריך לקחת את הלב ולעשות: (1) הטיה לאחור - החלק התחתון הופך קדמי, (2) הטיה לשמאל - המדורים הימניים הופכים קדמיים.
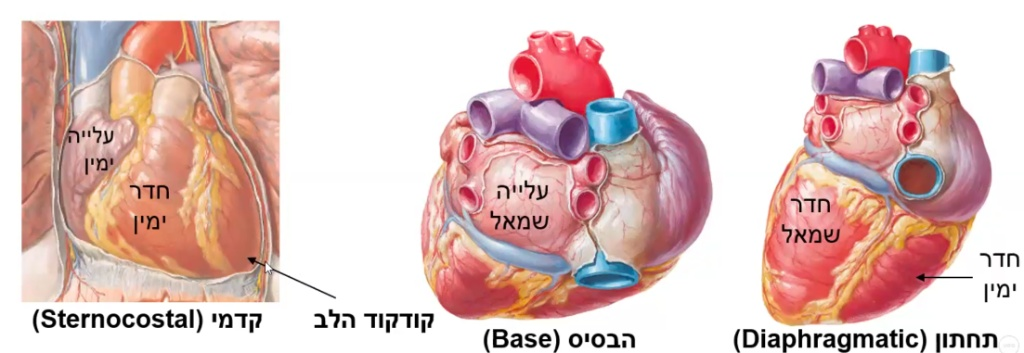
| אספקט | מה רואים | הערה |
|---|---|---|
| קדמי (Sternocostal) | עלייה ימין + חדר ימין + מעט חדר שמאל | זה מה שרואים כשפותחים את בית החזה |
| תחתון (Diaphragmatic) | חדר שמאל + חדר ימין | יושב על הסרעפת |
| אחורי (Base) | עלייה שמאל | הכי אחורי! |
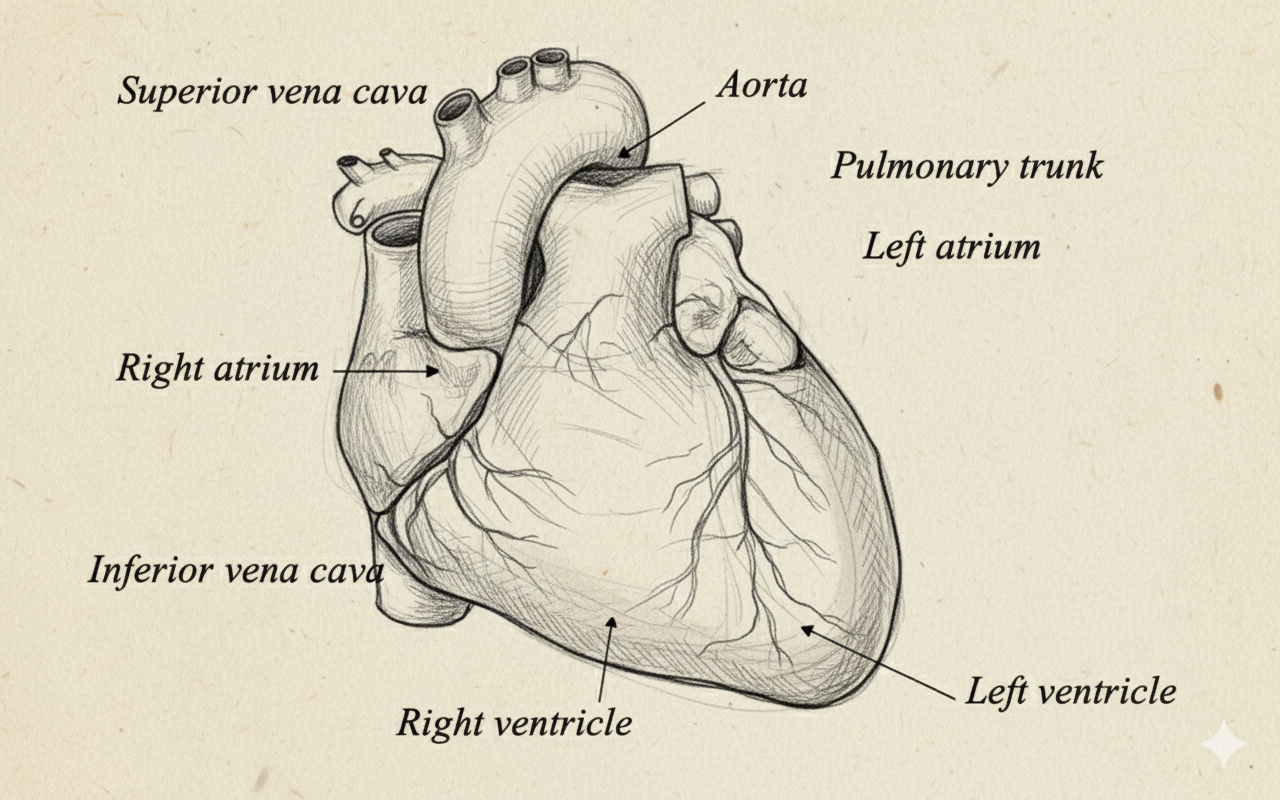 | 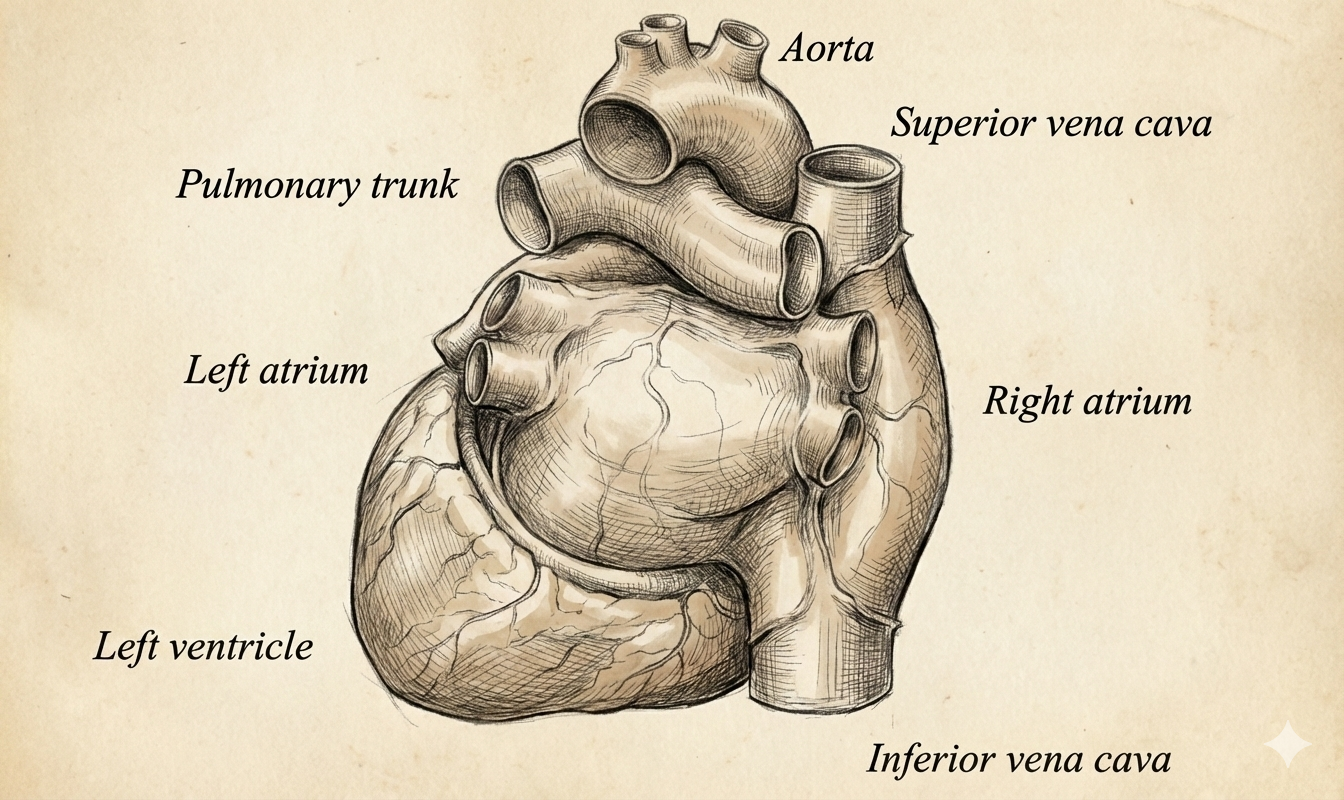 |
שאלה קלאסית לבחינה: איזה חלק של הלב הוא הכי אחורי? תשובה: עלייה שמאל!
גבולות הלב
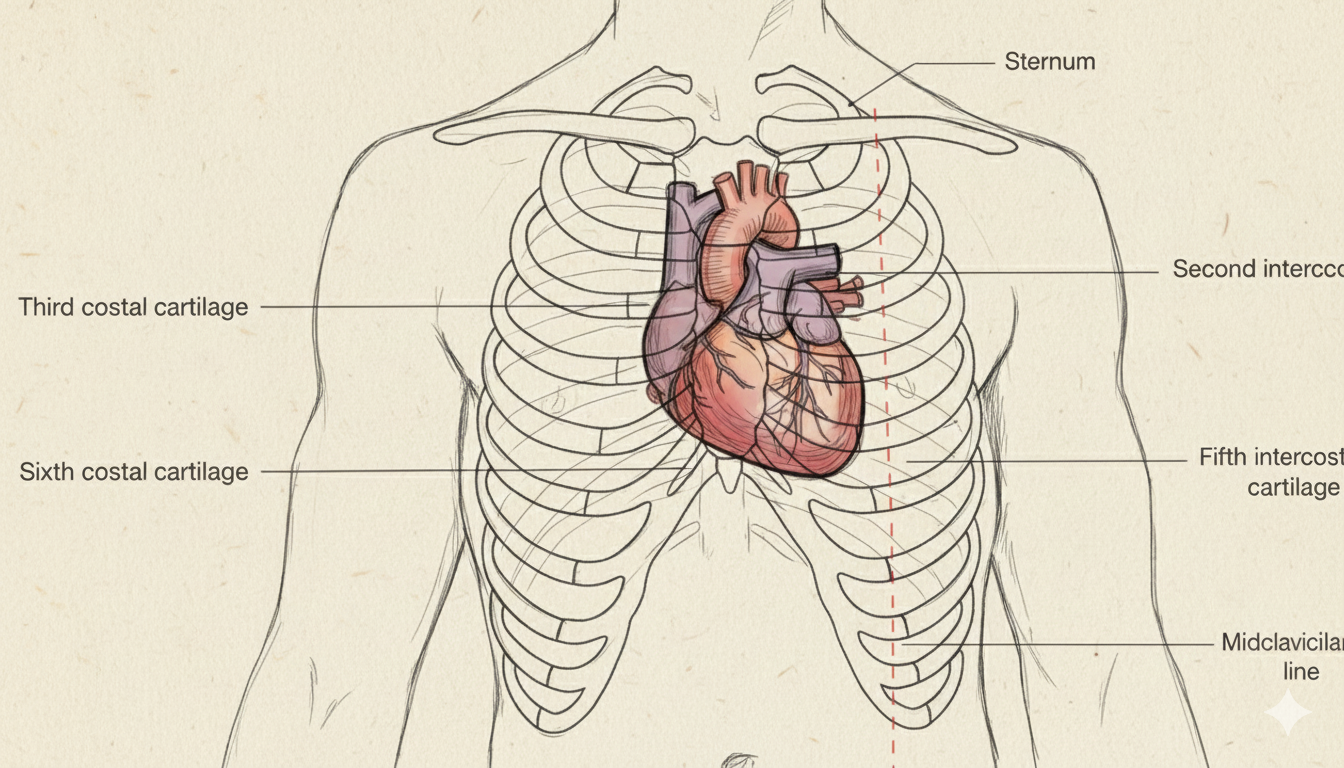
הגבול העליון ימני בסחוס צלעי 3, תחתון ימני בסחוס צלעי 6, עליון שמאלי במרווח בין־צלעי 2, וקודקוד הלב (Apex) במרווח בין־צלעי 5 בקו אמצע-קלביקולרי.
שכבות דופן הלב ושלד הלב
דופן הלב בנוי משלוש שכבות: Epicardium (חיצונית, = Visceral Serous Pericardium), Myocardium (אמצעית, שריר הלב שמתכווץ), ו־Endocardium (פנימית, אפיתל במגע עם הדם).
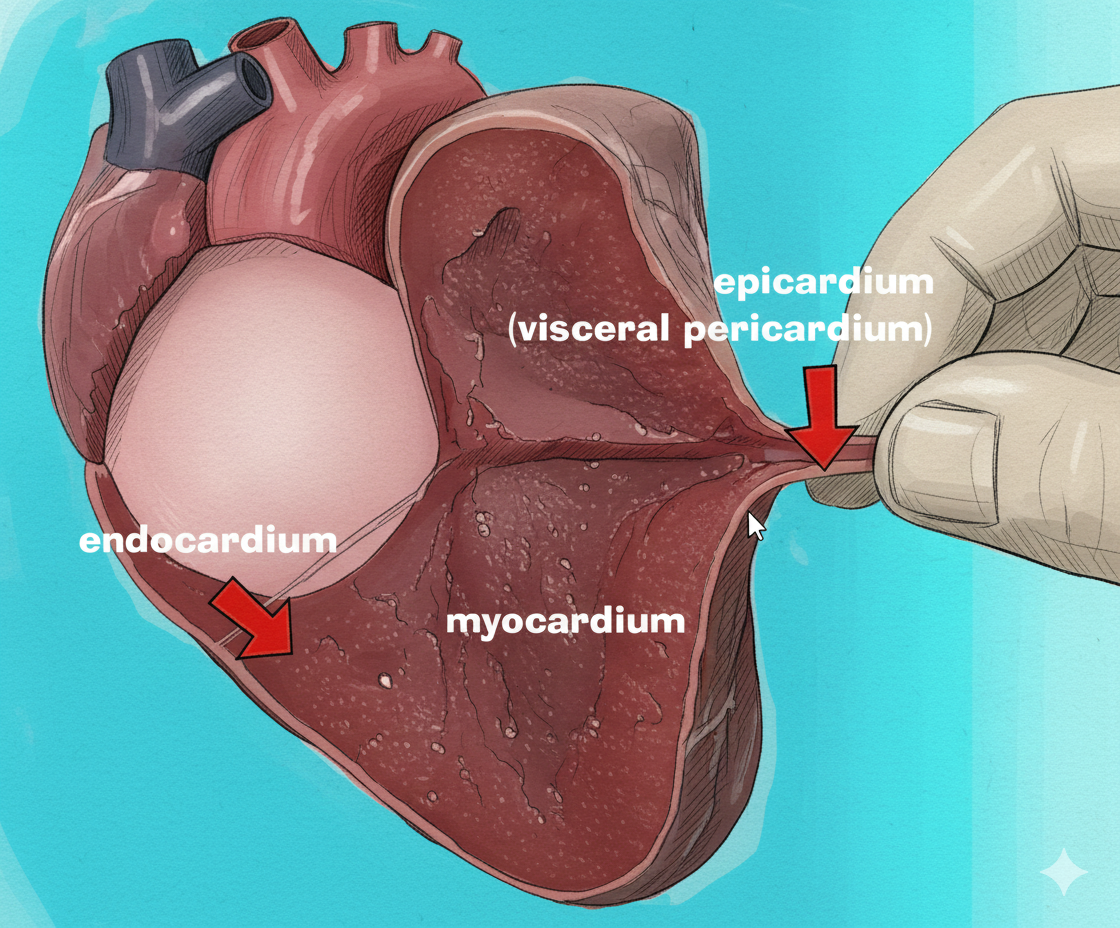
הבדלים בעובי המיוקרדיום: חדר שמאל עבה מאוד (פי 3 מחדר ימין!) כי הוא מזרים לכל הגוף. חדר ימין דק יותר (מזרים רק לריאות). העליות דקות ביותר. כשיש לחץ דם גבוה, חדר שמאל עובר היפרטרופיה - הוא גדל גם החוצה וגם פנימה, החלל נהיה קטן יותר, ואפשר להזרים פחות דם.
שלד הלב (Cardiac Skeleton)
ארבע טבעות פיברוטיות מרקמת חיבור קשיחה: טבעת טריקוספידית, טבעת מיטרלית, טבעת פולמונרית, וטבעת אאורטית. תפקידיהן: מאחז למסתמים ולשרירים, שמירה על צורה, ובידוד חשמלי - מפרידות חשמלית בין עליות לחדרים.
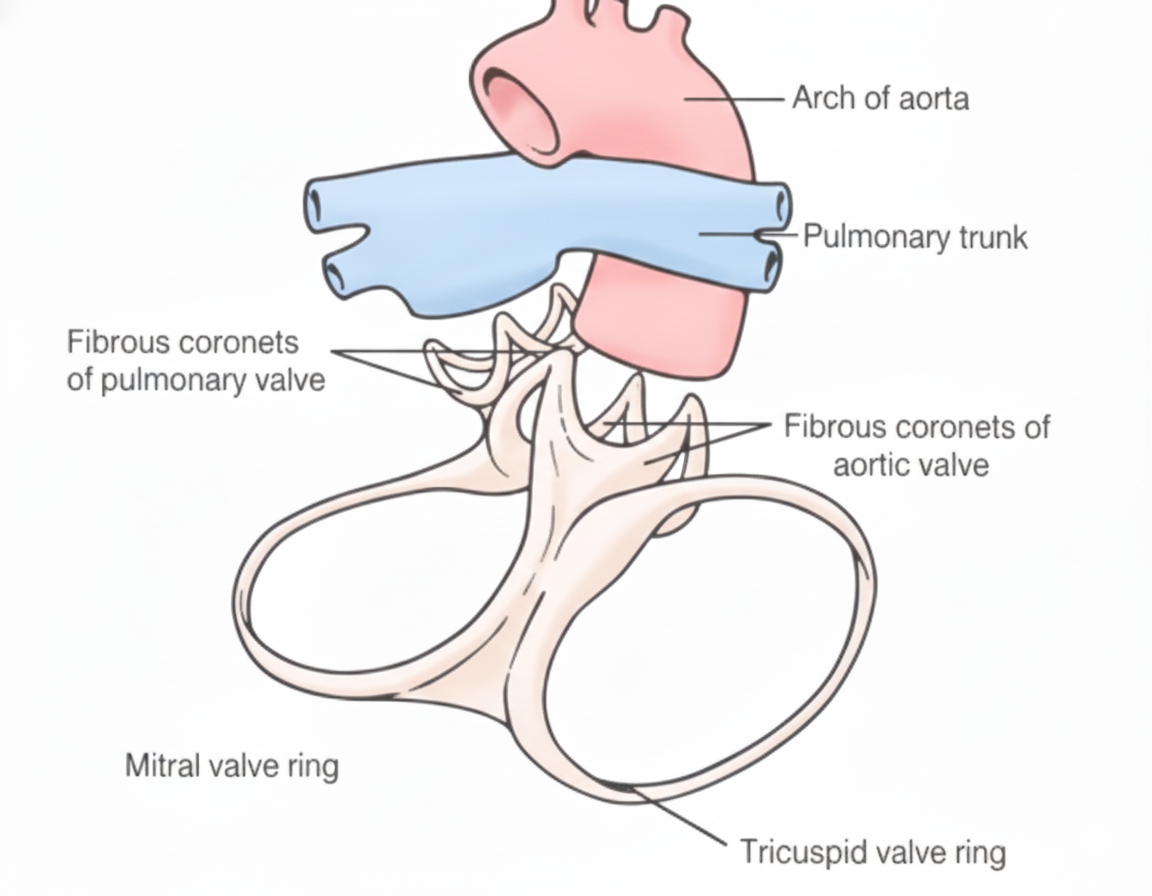 | 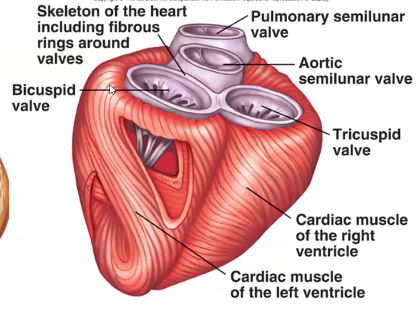 |
קריטי: חייבת להיות הפרדה חשמלית כדי שהעליות יתכווצו לפני החדרים! בלי הטבעות הפיברוטיות, הזרם היה עובר ישירות והכל היה מתכווץ ביחד. יש רק מקום אחד שממנו הזרם החשמלי יכול לעבור - ה־AV Bundle.
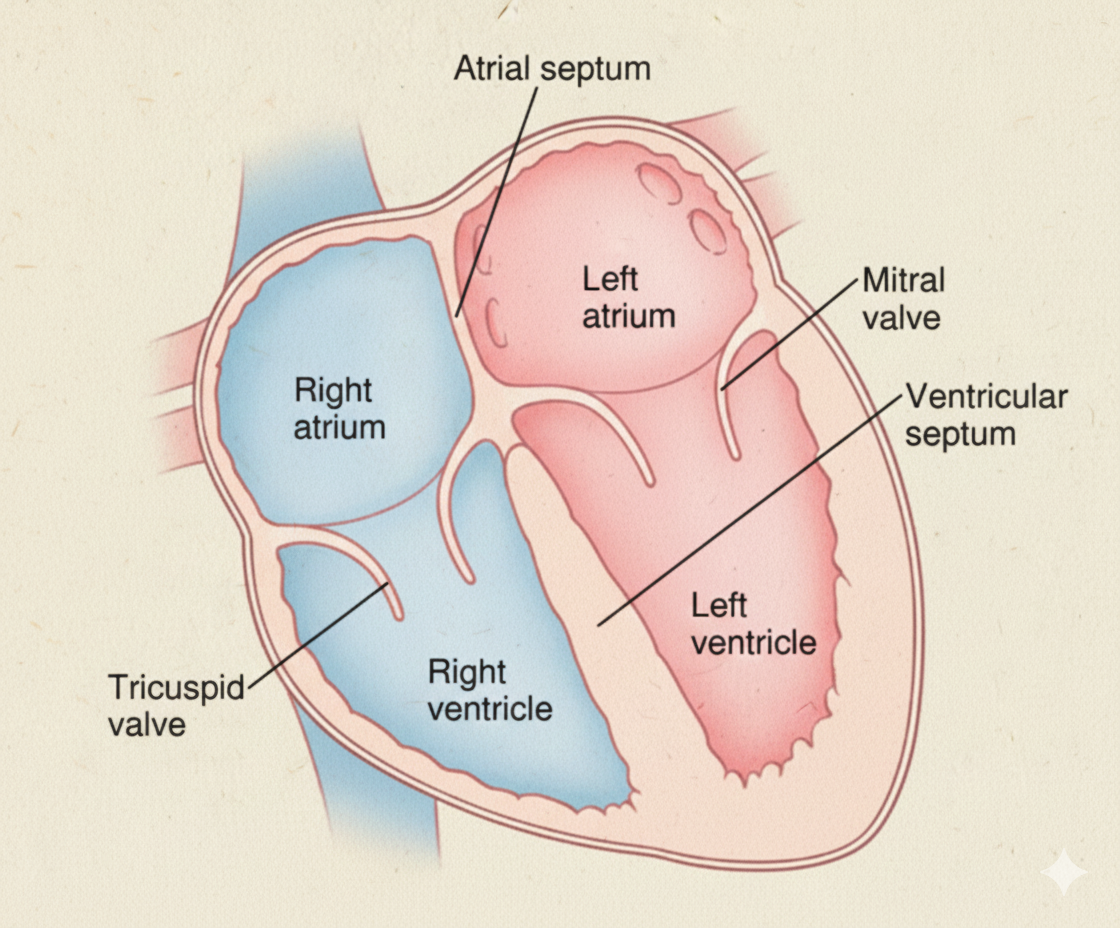
ארבעת המדורים - עליות וחדרים
הלב שוקל בערך 300 גרם, בגודל של אגרוף וחצי. הוא יחסית נייד בתוך החלל הפריקרדיאלי - מי שמעגנים אותו במקום הם כלי הדם הגדולים. המוביליות חשובה כדי שהלב יוכל להתכווץ ולהתרחב בלי הפרעה.
העלייה הימנית (Right Atrium)
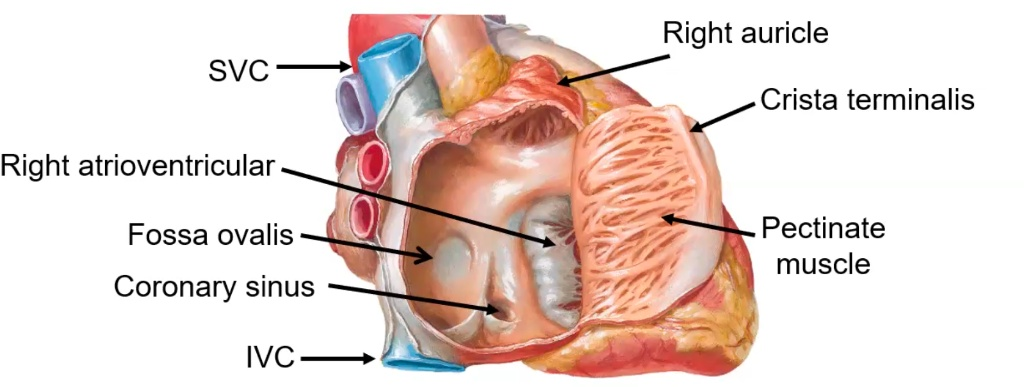
שלושה פתחים נכנסים לעלייה ימנית: Superior Vena Cava (מהחלק העליון של הגוף), Inferior Vena Cava (מהחלק התחתון של הגוף), ו־Coronary Sinus (ניקוז ורידי מהלב עצמו). יש בפתחים מסתמים קטנים אבל הם לא פונקציונליים.
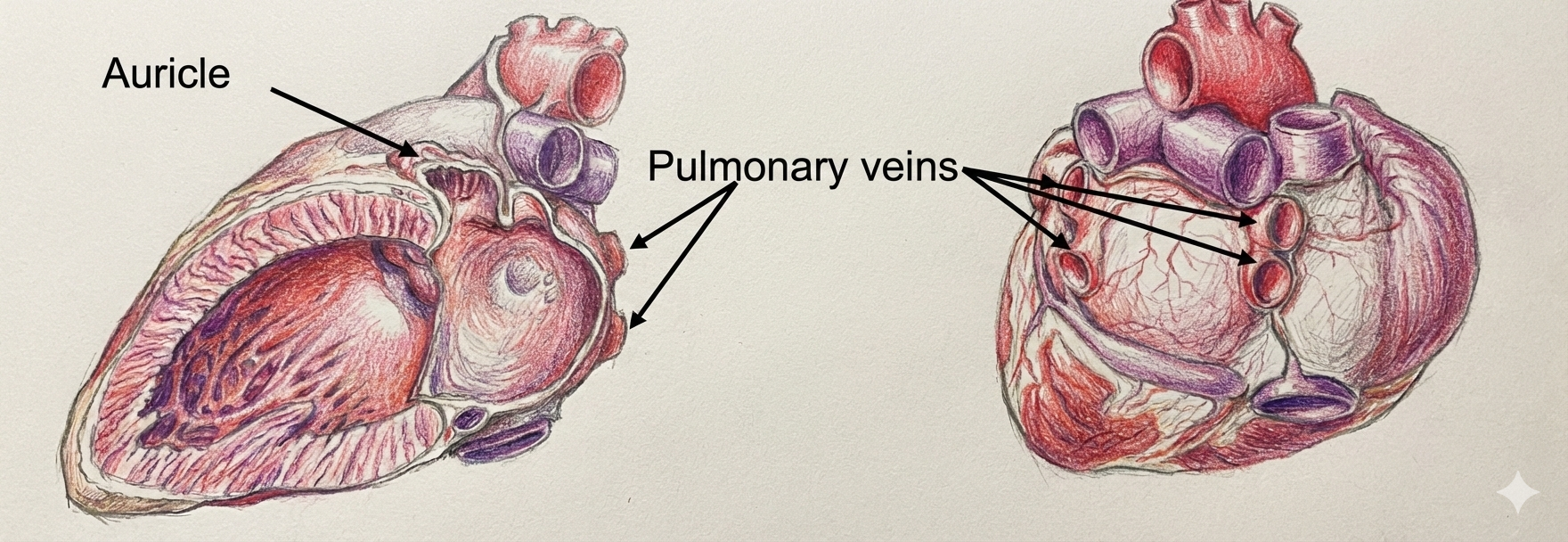
מבנים חשובים: Pectinate Muscles - סיבי שריר בצורת אצבעות, מאפיינים רק את העלייה הימנית. Crista Terminalis - רכס בחלק העליון של ה־Pectinate Muscles, בו עוברים נתיבי הולכה חשמלית. Right Auricle - אוזנית משולשת, תפקידה להוציא שאריות דם מהעלייה.
Fossa Ovalis - שקע עגול סגור במחיצה הבין־עלייתית (Interatrial Septum). זה שריד עוברי - אצל העובר היה שם חור (Foramen Ovale) שאפשר לדם לעבור מהעלייה הימנית לשמאלית (כי הריאות לא פונקציונליות). עם הלידה החור נסגר תוך 48-24 שעות.
Patent Foramen Ovale (PFO): אצל 10% מהאנשים (!) החור לא נסגר לגמרי. רוב האנשים לא יודעים מזה בכלל - זה מתגלה במקרה באולטרסאונד. בדרך כלל חסר משמעות כי שתי העליות מתכווצות בבת אחת ומבטלות את מעבר הדם. אם יש דליפה משמעותית = Atrial Septal Defect (ASD) ← ערבוב דם ← יכול לגרום לציאנוזיס.
חדר ימין (Right Ventricle)
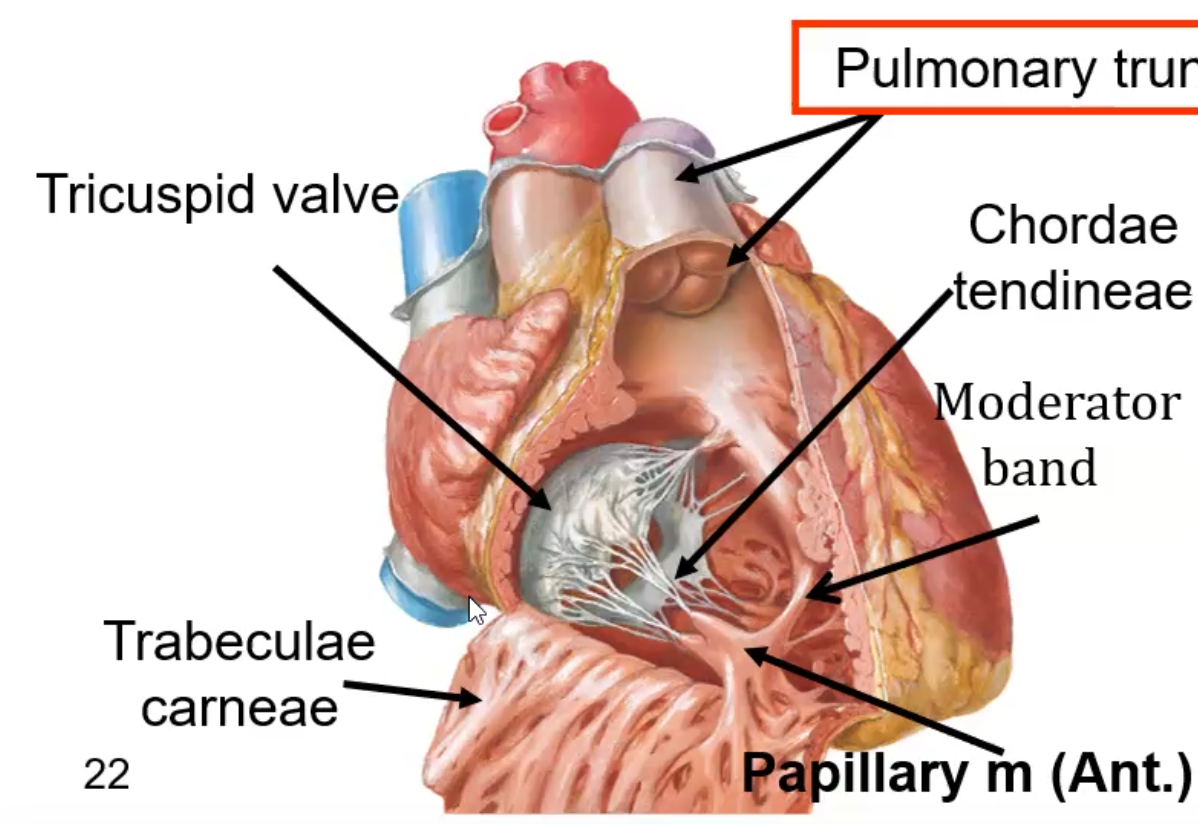
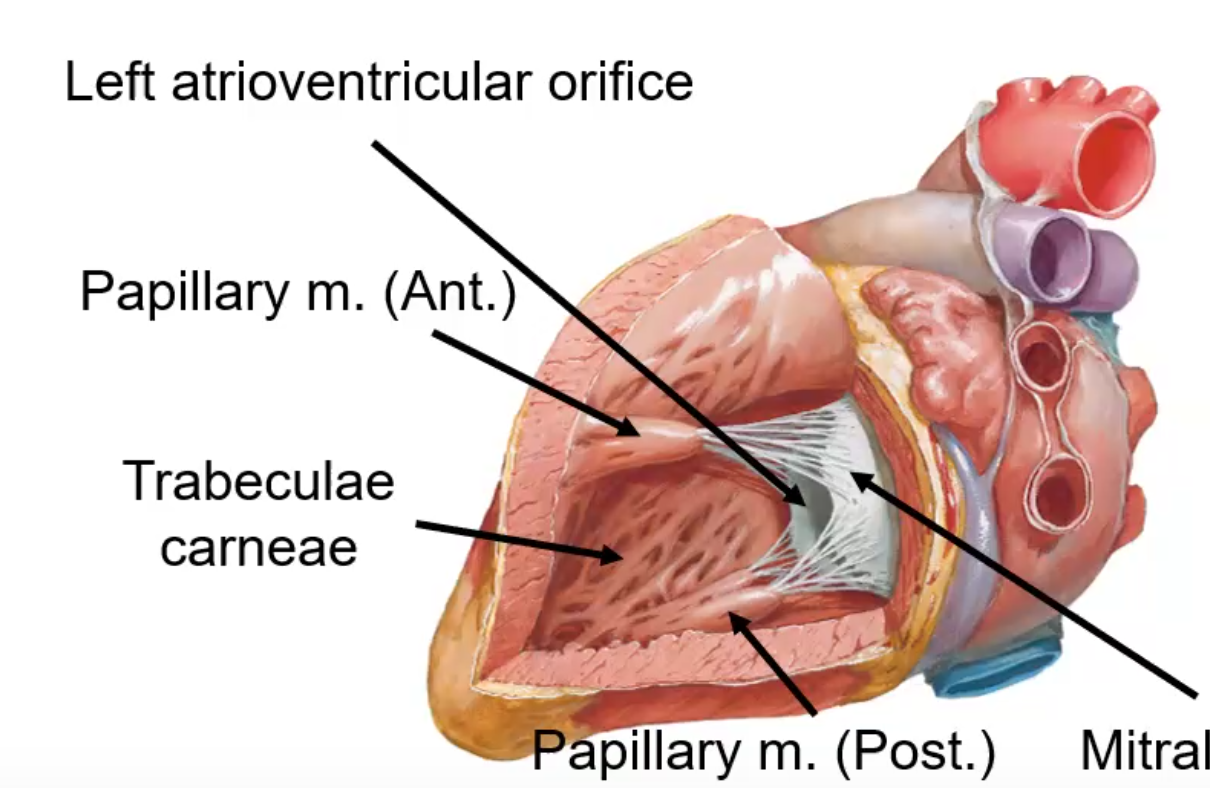
Trabeculae Carneae - רכסים/בליטות שריריות שיוצרות מראה מחוספס ומרושת בתוך חדר ימין. זה שונה מה־Pectinate Muscles שנמצאים בעיקר בעליות.
Moderator Band (Septomarginal Band) - רצועה שרירית בולטת שעוברת מהמחיצה הבין־חדרית אל הדופן החופשית של חדר ימין (לכיוון ה־Anterior Papillary Muscle). היא מכילה סיבי הולכה ומסייעת להעביר את האות החשמלי מהר יותר אל אזור ה־Papillary Muscles, כדי שיתחילו להתכווץ מוקדם ולייצב את המסתם בזמן.
המסתם הטריקוספידלי (Tricuspid Valve) - נמצא בין העלייה הימנית לחדר ימין. יש לו 3 עלים: Anterior, Posterior, Septal. העלים מחוברים ל־Papillary Muscles באמצעות Chordae Tendineae (מיתרים פיברוטיים “כמו מיתרי מצנח”).
נקודה קריטית: ה־Papillary Muscles לא פותחים את המסתם. הם מתכווצים (עם תחילת כיווץ החדר) כדי למתוח את ה־Chordae Tendineae, לייצב את העלים, ולמנוע צניחה/התהפכות שלהם לתוך העלייה בזמן עליית לחץ בחדר.
המסתם עצמו נפתח ונסגר פסיבית לפי הפרשי לחצים.
בנוסף: כל Papillary Muscle שולח מיתרים ל־שני עלים סמוכים (לא לעלה אחד בלבד).
המסתם הפולמונרי (Pulmonary Valve) - נמצא בין חדר ימין ל־Pulmonary Trunk. זהו מסתם סמי־לונרי עם 3 עלים, חד־כיווני ופסיבי (פועל לפי הפרשי לחצים).
העלייה השמאלית (Left Atrium)
ארבעה פתחים - Pulmonary Veins: שניים מכל ריאה, מביאים דם מחומצן מהריאות. העלייה השמאלית היא הכי אחורית בלב, קטנה יחסית, וחלקה לחלוטין מבפנים (רק ב־Left Auricle יש קצת Pectinate Muscles).
 |  |
חדר שמאל (Left Ventricle)
הדופן של חדר שמאל עבה מאוד (יותר לחץ - מזרים דם לכל הגוף), והחלל שלו קטן יותר מחדר ימין. יש בו גם Trabeculae Carneae, אבל פחות בולטות מאשר בחדר ימין.
שני מסתמים חשובים:
-
המסתם המיטרלי (Mitral/Bicuspid Valve): בין עלייה שמאל לחדר שמאל, רק 2 עלים! (לכן נקרא גם Bicuspid). מחובר ל־2 Papillary Muscles בלבד (Anterior ו־Posterior) - אין Septal Papillary Muscle בחדר שמאל!
-
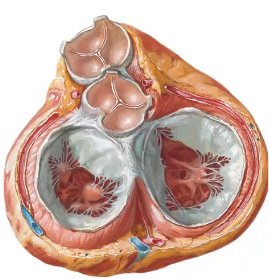
המסתם האאורטלי (Aortic Valve): 3 עלים סמי-לונריים, 3 סינוסים (כיסים). כשסגור נראה כמו סמל של מרצדס.
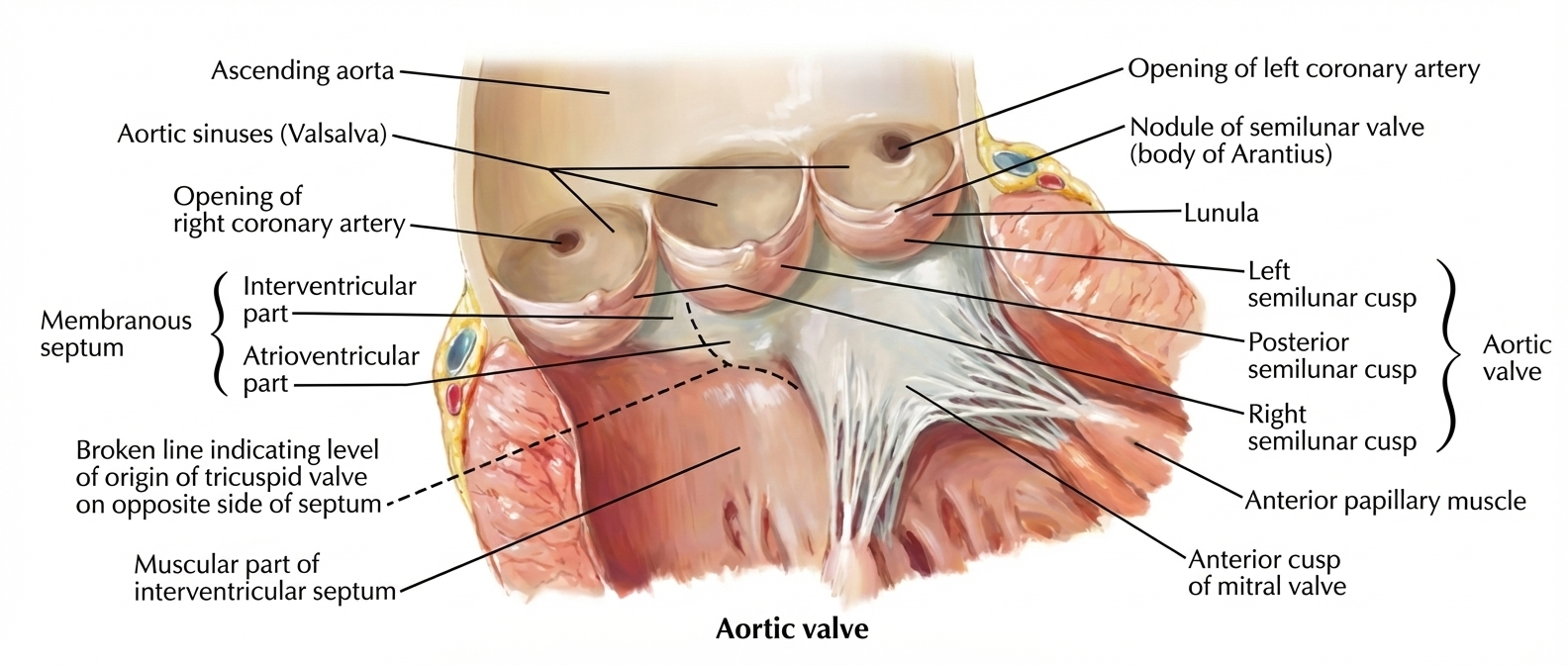
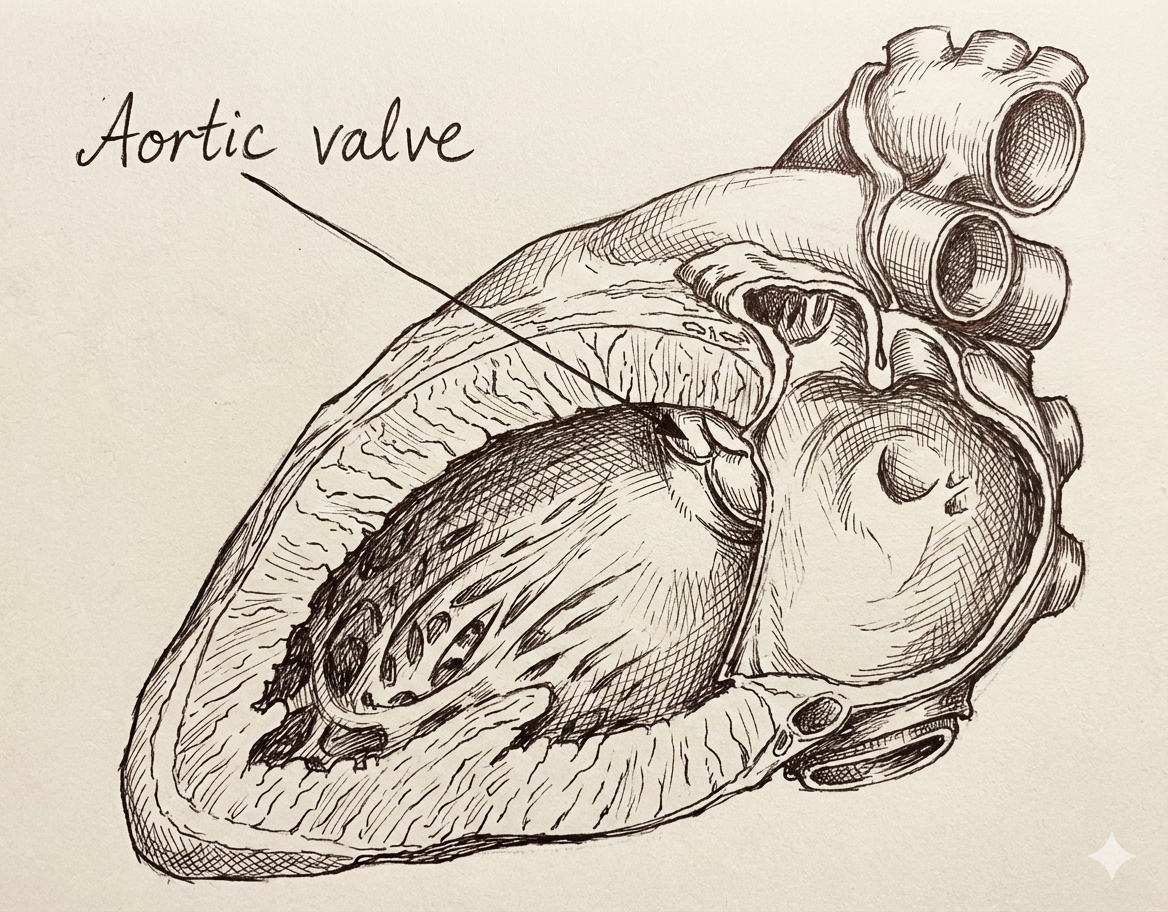
סינוס פתח Right Coronary Sinus Right Coronary Artery Left Coronary Sinus Left Coronary Artery Non-coronary Sinus אין פתח מנגנון מעניין: כשהדם רוצה לחזור לחדר, הוא ממלא את הסינוסים וסוגר את המסתם. כשהסינוסים מתמלאים, הם סותמים את הפתחים של הקורונרי ארטריז. לכן, הקורונרי ארטריז הם הראשונים לצאת מהאאורטה אבל האחרונים לקבל דם - רק בדיאסטולה!
איך המסתמים עובדים?
מסתמים AV (טריקוספידי ומיטרלי) - פעולה אקטיבית: בדיאסטולה, העלייה מתכווצת והחדר מתרחב, הדם זורם למטה דרך המסתם הפתוח. בסיסטולה, החדר מתכווץ וגם ה־Papillary Muscles מתכווצים - הם מייצבים את עלי המסתם ומונעים מהם להתהפך לעלייה. העלים מתמלאים בדם, עושים תנועה כזאת שהם עולים אחד על השני וסוגרים את המעבר.
מסתמים סמי-לונריים (פולמונרי ואאורטלי) - פעולה פסיבית: בסיסטולה, הדם נדחף החוצה והעלים נדבקים לדפנות. בדיאסטולה, החדר מתרחב ויוצר תת־לחץ, הדם מנסה להישאב חזרה, ממלא את הכיסים של ה־Semi-lunar Valves כמו רוח במפרסים של ספינה, והם מתנפחים ועולים אחד על השני וסוגרים את המעבר.
בעיה נפוצה: אם מתיישב כולסטרול או דלקת על המסתם, הוא מתקשח ולא נפתח/נסגר כמו שצריך ← זרימת דם לא תקינה. אפשר להחליף מסתמים (ביולוגיים או סינתטיים).
| מסתם | מיקום | מספר עלים | Papillary Muscles |
|---|---|---|---|
| Tricuspid | עלייה ימין ← חדר ימין | 3 | Anterior, Posterior, Septal |
| Mitral (Bicuspid) | עלייה שמאל ← חדר שמאל | 2 | Anterior, Posterior (אין Septal!) |
| Pulmonary | חדר ימין ← Pulmonary Trunk | 3 | אין |
| Aortic | חדר שמאל ← Aorta | 3 | אין |
מחזור הדם בלב
ורידים סיסטמיים (דם לא מחומצן)
↓
Superior/Inferior Vena Cava + Coronary Sinus
↓
עלייה ימנית
↓ (מסתם טריקוספיד)
חדר ימין
↓ (מסתם פולמונרי)
Pulmonary Trunk → עורקים פולמונריים → ריאות
↓
(חילופי גזים - התחמצנות)
↓
ורידים פולמונריים (x4) - דם מחומצן!
↓
עלייה שמאלית
↓ (מסתם מיטרלי)
חדר שמאל
↓ (מסתם אאורטלי)
אאורטה → מחזור סיסטמי
סיסטולה ודיאסטולה: שתי העליות מתכווצות ביחד (דיאסטולה), שני החדרים מתכווצים ביחד (סיסטולה). כשהעליות מתכווצות - החדרים מתרחבים, ולהפך.
לחץ דם: באאורטה הלחץ הוא $80-120 \, \mathrm{mmHg}$ - תמיד יש לחץ ותמיד זורם דם, לא רק בפעימות. ב־IVC/SVC הלחץ הוא כמעט 0. הפרש הלחצים הזה הוא מה שמאפשר לדם לזרום.
העורקים הקורונריים (Coronary Arteries)
העורקים הקורונריים הימני והשמאלי (Right ו־Left Coronary Arteries) יוצאים משורש האאורטה, מתוך הסינוסים של המסתם האאורטלי. הם עוברים על פני הלב בתוך שכבת השומן האפיקרדיאלית, ומתפצלים כך שביחד הם מספקים דם כמעט לכל שריר הלב. בין הענפים קיימות אנסטומוזות (חיבורים) שיכולות לשמש “גיבוי” מסוים - אבל לרוב זה לא מספיק כשיש חסימה משמעותית.
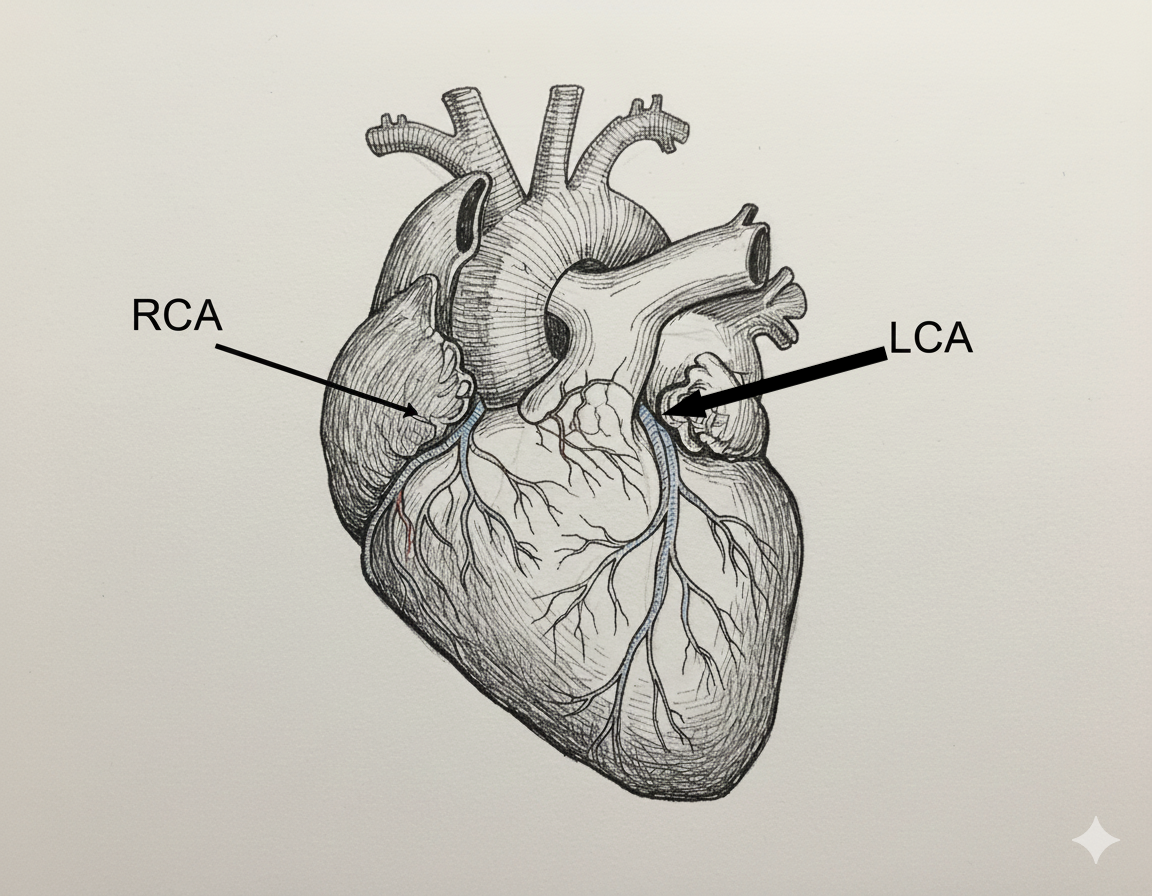
Left Coronary Artery (LCA)
ה־LCA הוא קצר מאוד, וכמעט מיד מתפצל לשני ענפים עיקריים:
-
LAD (Left Anterior Descending) / Anterior Interventricular Artery: עובר ב־Anterior Interventricular Sulcus ויורד קדמית לאורך המחיצה הבין־חדרית. לאורך הדרך הוא נותן ענפים צדדיים, כולל Diagonal Artery.
“עורק האלמנות” (Widow Maker): ה־LAD חשוב מאוד מבחינה קלינית כי הוא מספק דם לחלק גדול מ־חדר שמאל, ל־מחיצה הבין־חדרית, ולמרכיבים של מערכת ההולכה. חסימה ב־LAD עלולה לגרום לאוטם גדול ומסוכן.
למה כואב בהתקף לב? כששריר הלב לא מקבל חמצן (איסכמיה), הוא עובר יותר למטבוליזם אנאירובי ← מצטברת חומצה לקטית ותוצרים נוספים ← נוצרת תחושת כאב איסכמי.
-
Circumflex Branch (LCx): פונה שמאלה, הולך לטרלית וממשיך לכיוון אחורי. נותן בדרך כלל את Left Marginal Artery לאורך השוליים השמאליים של הלב, ובהמשך מתקדם אחורנית ויכול להיפגש עם אספקה מהצד הימני (תלוי בדומיננטיות).
Right Coronary Artery (RCA)
ה־RCA יוצא מהצד הימני של שורש האאורטה. בתחילתו לרוב אין “התפצלות ראשית” גדולה, ואז הוא נותן את Right Marginal Artery לאורך השוליים הימניים. בהמשך הוא מסתובב אחורנית, ובמקרים רבים נותן את Posterior Interventricular Artery (נקרא גם Posterior Descending Artery / PDA, ולעיתים “Right Posterior Descending”).
ה־RCA מספק דם לעלייה ימין, לחדר ימין, לעיתים גם לחלק מהחדר השמאלי, וחשוב במיוחד: הוא מעורב באספקת הדם ל־SA Node ול־AV Node (הקוצבים ומוקדי ההולכה המרכזיים של הלב).
אנסטומוזות
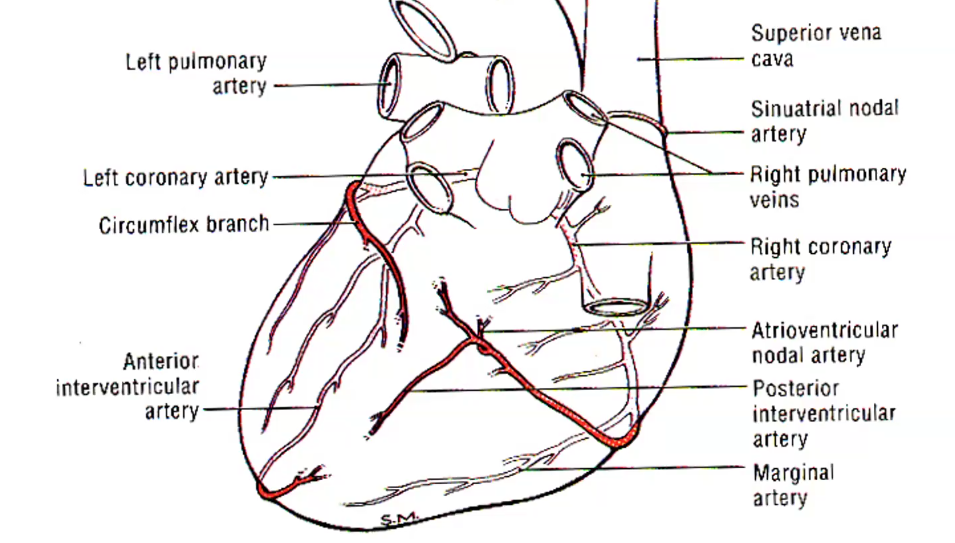
יש גיבויים בין העורקים: באחור - Circumflex ↔ RCA, בקודקוד - LAD ↔ Posterior Interventricular. הגוף יכול גם ליצור כלי דם חדשים (קולטרלים) אחרי אוטם.
| עורק | מספק דם ל: |
|---|---|
| LAD | חדר שמאל (עיקרי!), מחיצה בין־חדרית, נתיבי הולכה |
| Circumflex | צד שמאל ואחורי של הלב |
| RCA | עלייה ימין, חדר ימין, קצת חדר שמאל, SA Node, AV Node |
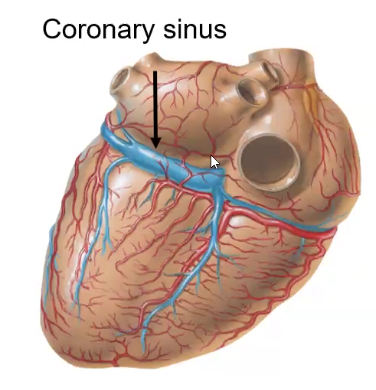
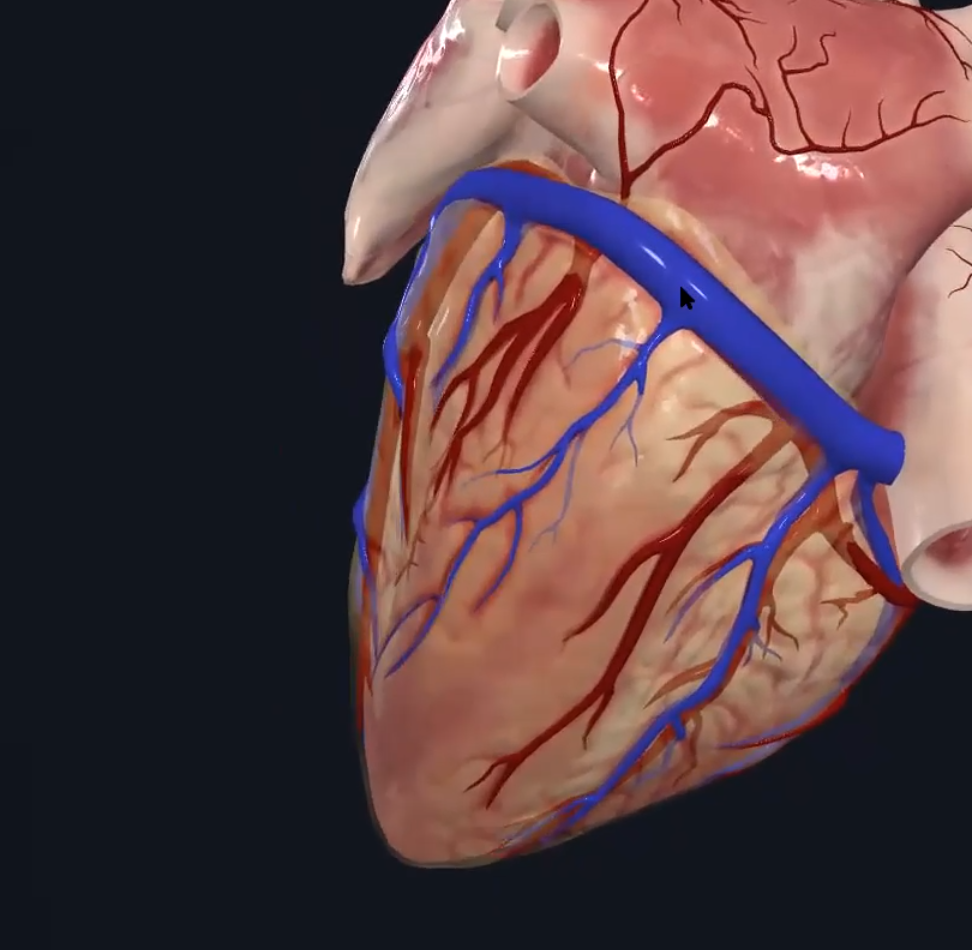
הוורידים הקורונריים (Cardiac Veins)
Coronary Sinus - הווריד הגדול ביותר של הלב, נמצא באספקט האחורי, אליו מתנקזים כל הוורידים של הלב, ונפתח לעלייה הימנית.
 | 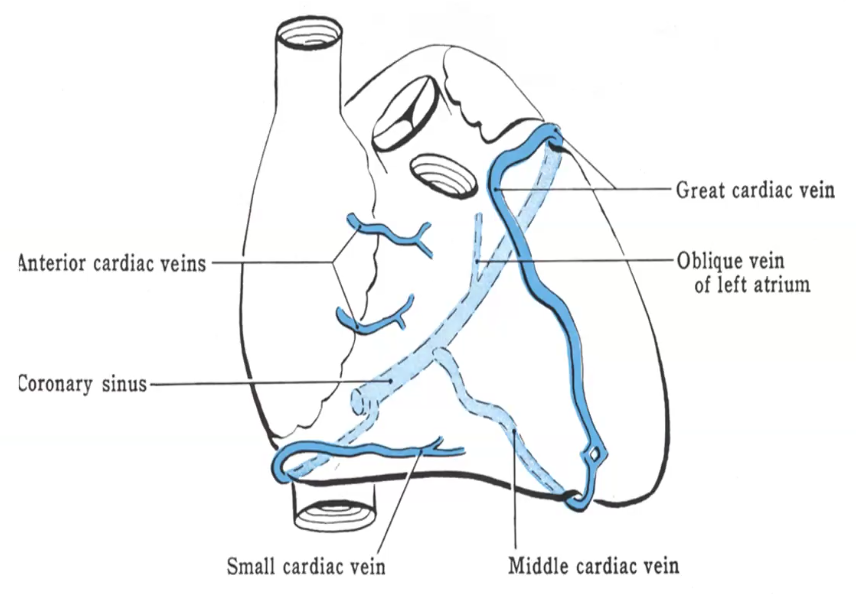 |
| וריד | מיקום | ליד איזה עורק |
|---|---|---|
 Great Cardiac Vein Great Cardiac Vein | אספקט קדמי | ליד ה־LAD 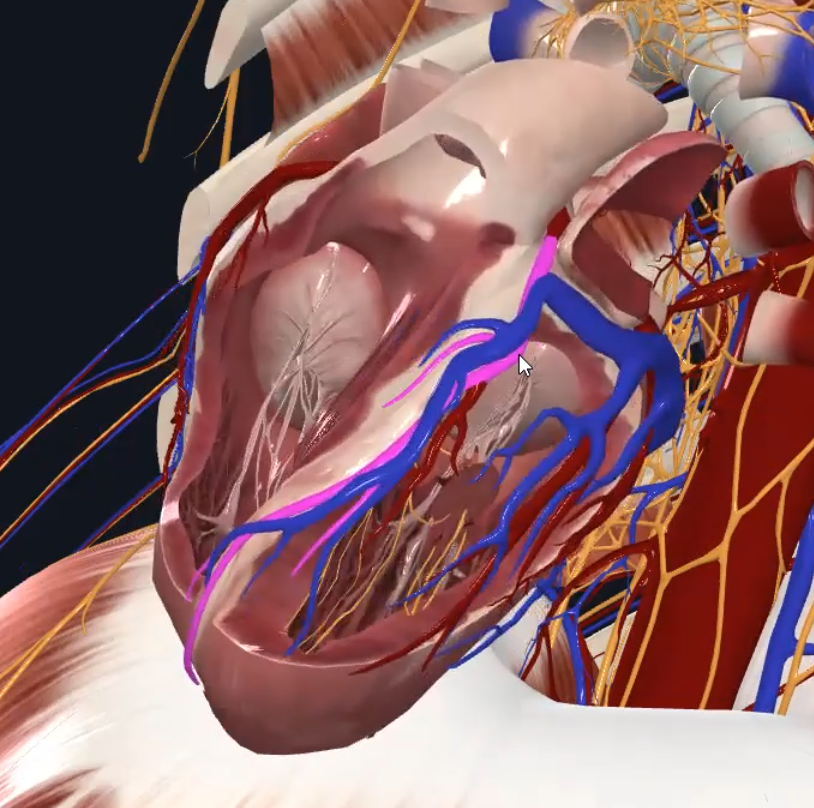 |
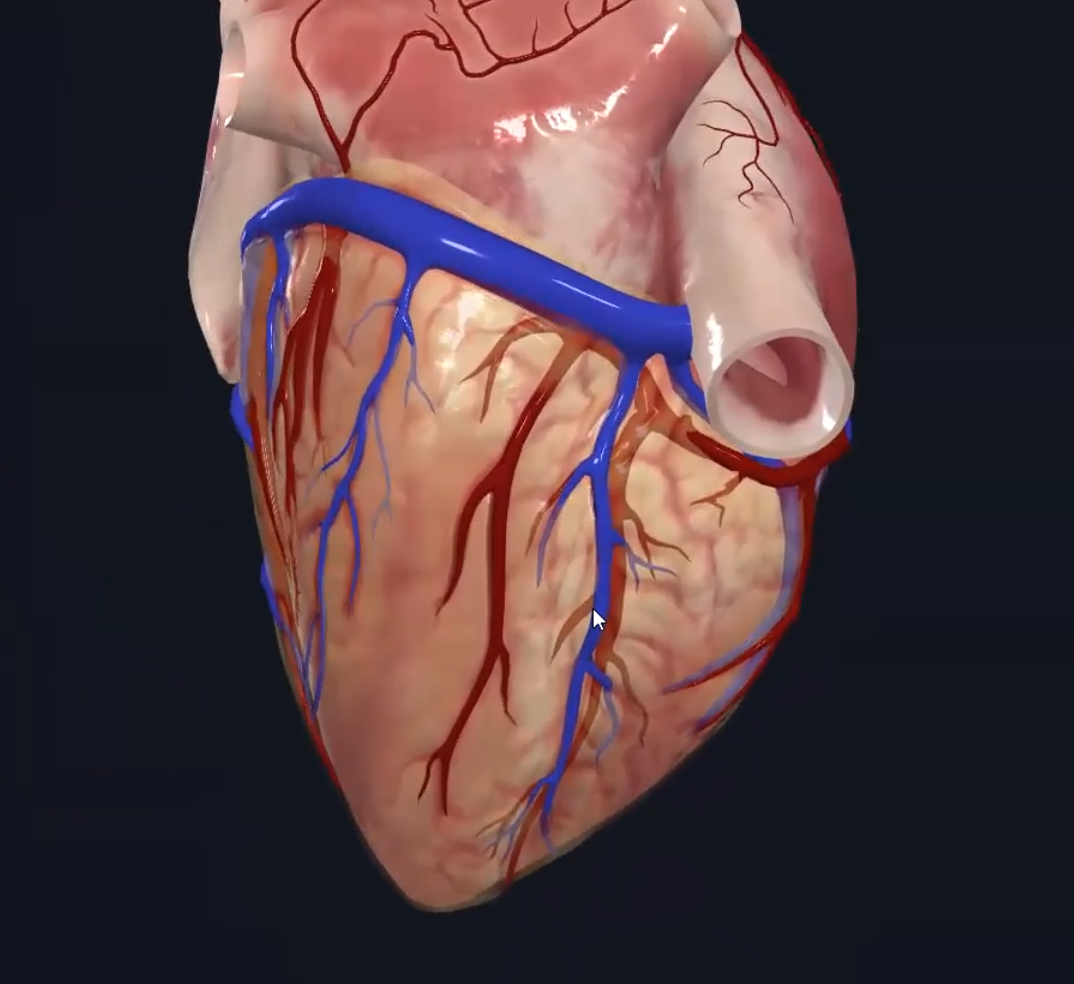 Middle Cardiac Vein Middle Cardiac Vein | אספקט אחורי | ליד Posterior Interventricular 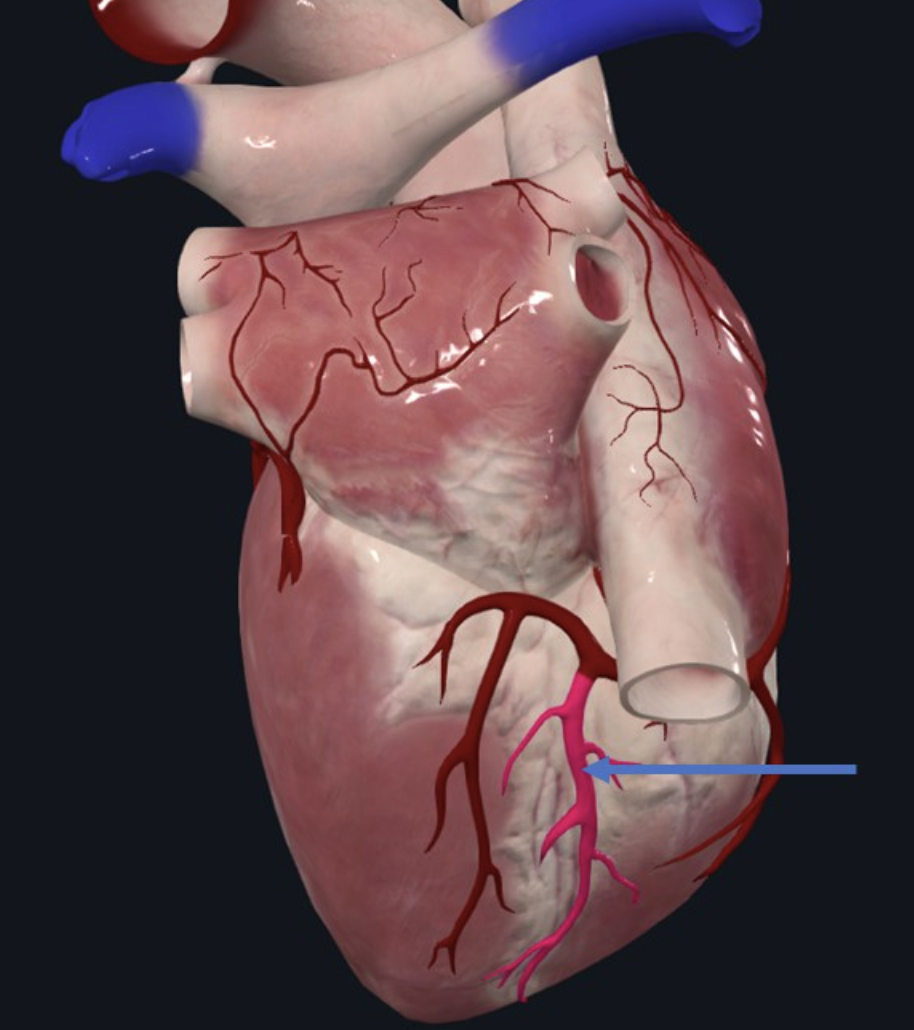 |
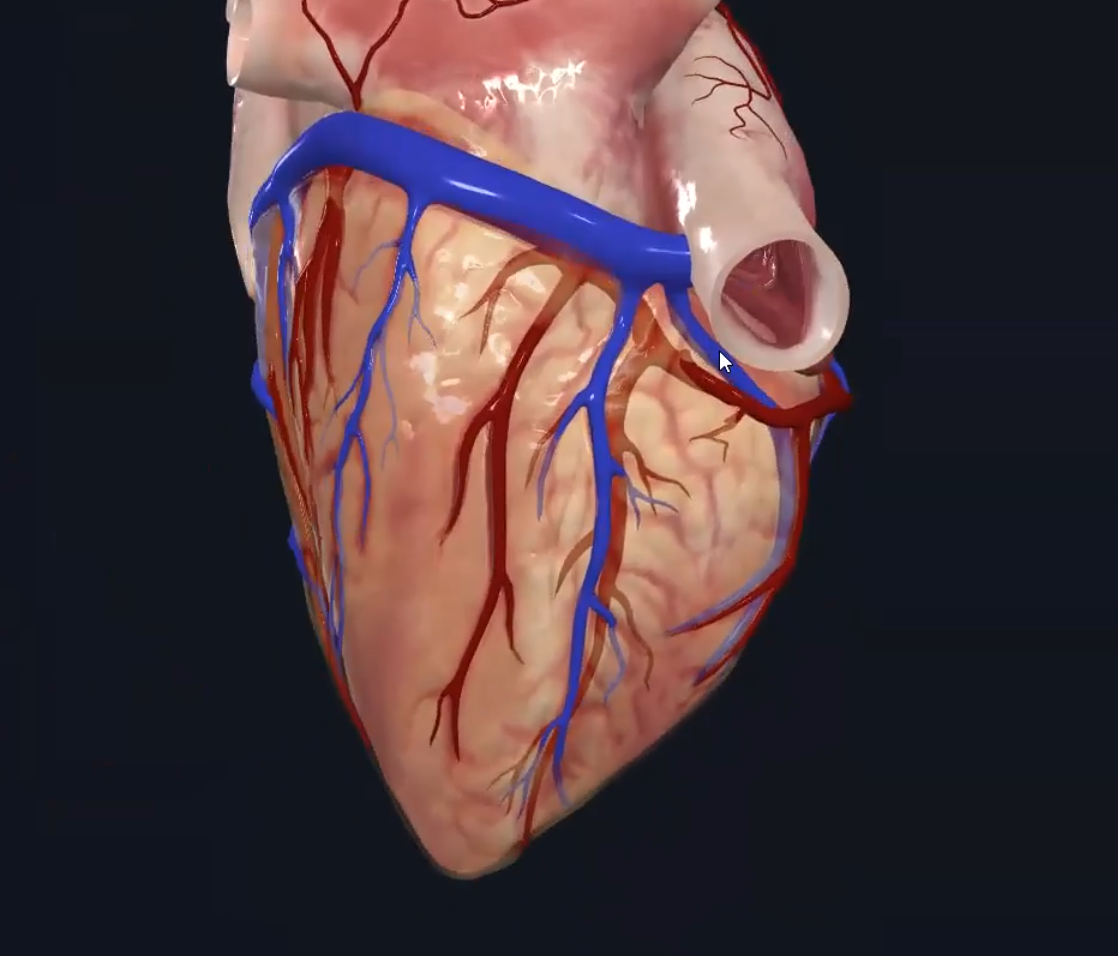 Small Cardiac Vein Small Cardiac Vein | אספקט ימני | ליד Right Marginal 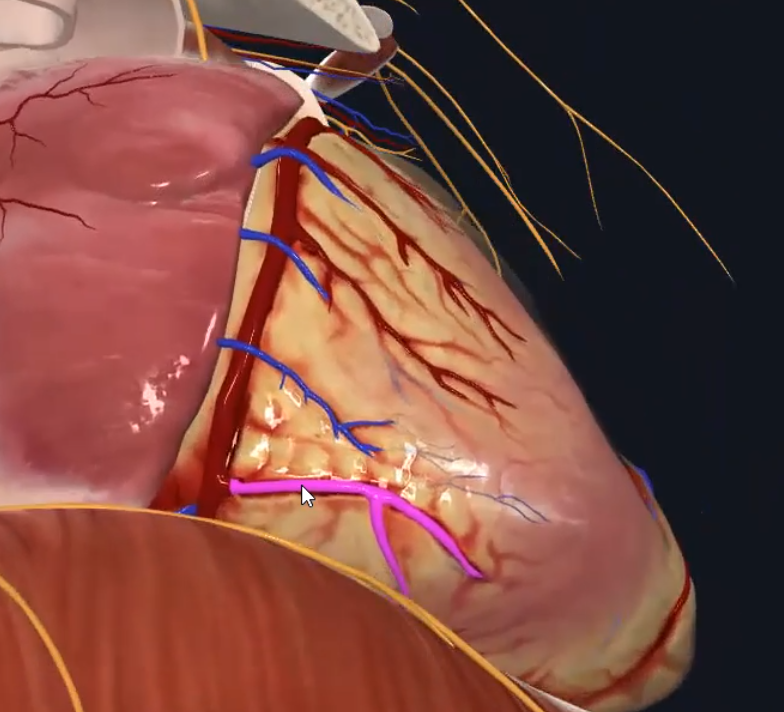 |
אספקה דמית לקיר בית החזה
Intercostal Arteries: במרווחים הבין־צלעיים יש שני סוגי עורקים - Posterior Intercostal (מהאאורטה היורדת) ו־Anterior Intercostal (מה־Internal Thoracic Artery שיוצא מה־Subclavian). שניהם נפגשים ועושים אנסטומוזה.
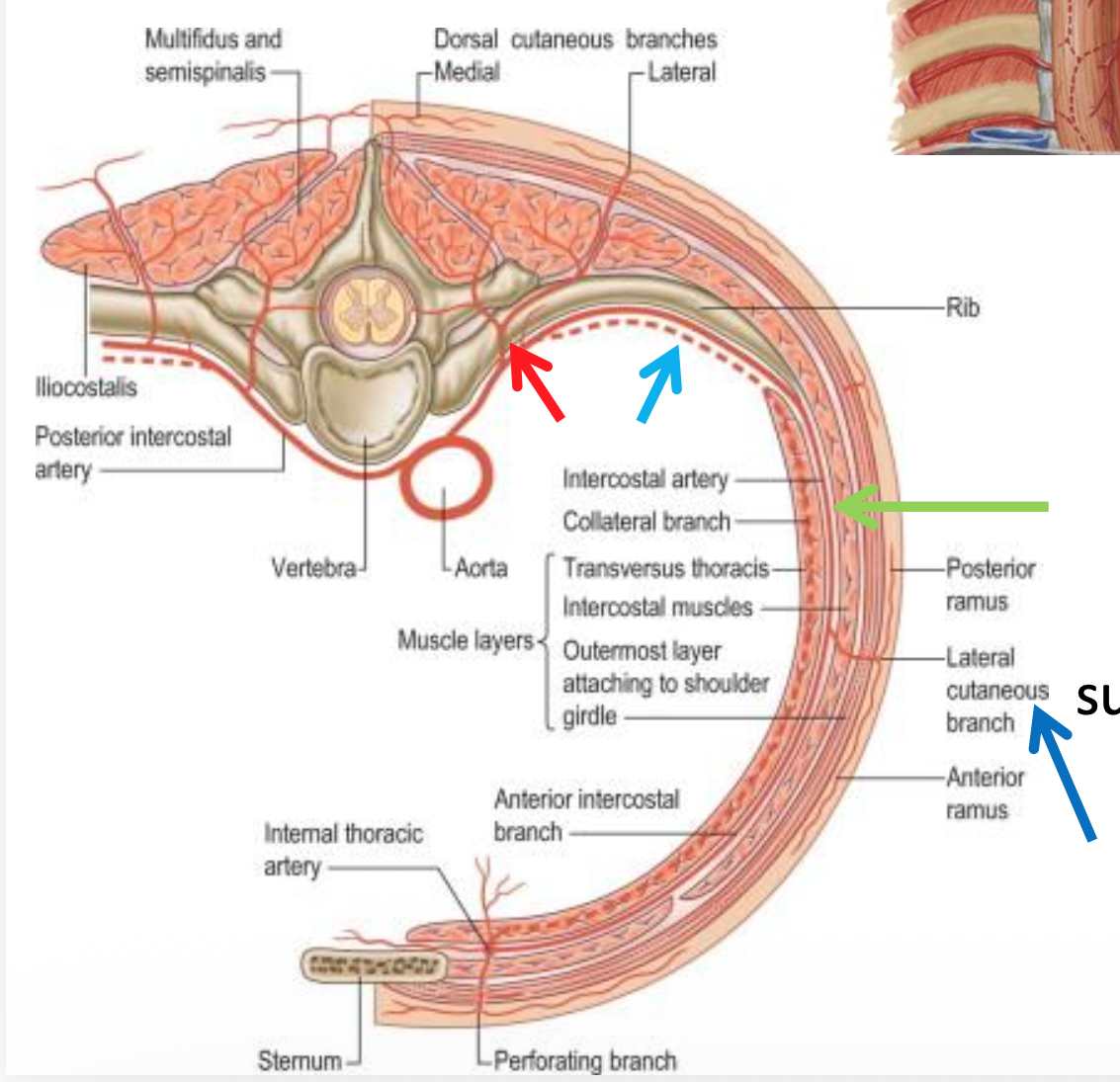
מיקום כלי הדם: בכל מרווח בין־צלעי יש כלי דם בשני מיקומים - עליון (ראשי) ותחתון (קולטרלים/גיבוי). כלי הדם יושבים מתחת לשריר ה־Innermost Intercostal.
חשיבות קלינית: פגיעה בכלי הדם האלה (למשל בניקוז שלא במקום הנכון) יכולה לגרום לדימום לתוך החלל הפלאורלי!
מערכת האזיגוס (Azygos System)
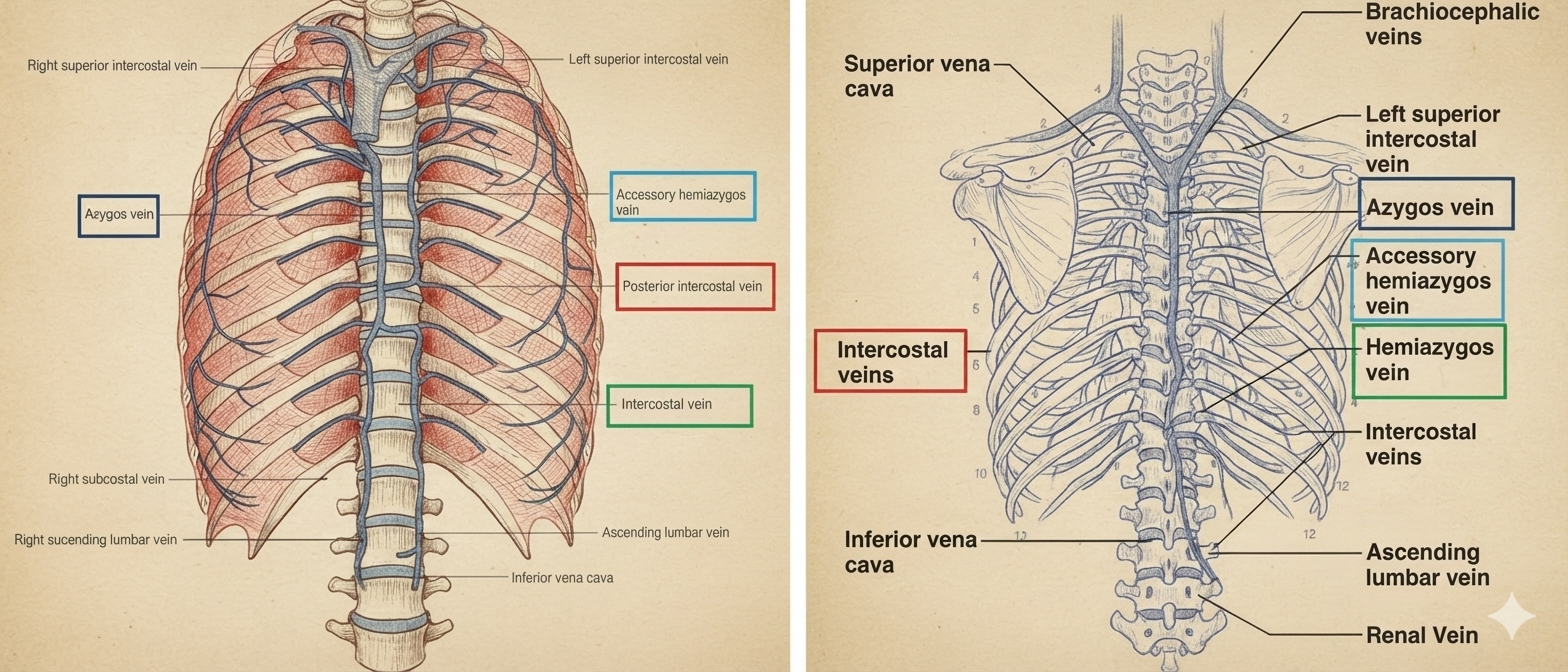
מערכת הניקוז הוורידי של בית החזה והבטן.
Azygos Vein - בצד ימין של עמוד השדרה, מקבל Intercostal Veins מצד ימין ודם מהבטן, נפתח ל־Superior Vena Cava.
Hemi-Azygos Vein - בצד שמאל של עמוד השדרה, מקבל Intercostal Veins מצד שמאל. בגובה T7-T9 חוצה ימינה על גבי גופי החוליות ומתנקז ל־Azygos.
Accessory Hemi-Azygos - לא תמיד קיים. אם קיים - מתנקז ל־Left Brachiocephalic Vein.
שורה תחתונה: כל הדם הוורידי מהמערכת הזו מגיע בסוף ל־Azygos ← SVC ← עלייה ימנית.
כללי זהב לסיכום
- דם ורידי לעלייה ימנית ← 3 מקורות (SVC, IVC, Coronary Sinus)
- דם עורקי לעלייה שמאלית ← 4 ורידים פולמונריים
- חדר שמאל = הכי עבה (פי 3 מחדר ימין, מזרים לכל הגוף)
- עלייה שמאל = הכי אחורית
- Epicardium = Visceral Serous Pericardium
- LAD = “עורק האלמנות” - הכי חשוב קלינית
- RCA מספק את SA/AV Nodes - הקוצבים
- קורונרי ארטריז - ראשונים לצאת, אחרונים לקבל דם
- Papillary Muscles מייצבים, לא פותחים!
- 10% מהאנשים יש PFO - חור פתוח בין העליות
באיזה משכבות Endocardium נמצאים סיבים של מערכת הולכה (Conducting system)?
- subendothelial connective tissue
- endothelium
- middle layer of connective tissue
- subendocardial layer of connective tissue