תוכן העניינים:
- מבנה ותפקיד
- מכניקת הנשימה
- לחצי מערכת הנשימה
- תנגודת (Resistance)
- היענות (Compliance)
- עקומת ההיענות של הריאה ונקודות המפנה
- היסטרזיס (Hysteresis)
מבנה ותפקיד
הקדמה: המרכיבים העיקריים של מערכת הנשימה
מערכת הנשימה בנויה ממספר רכיבים שפועלים יחדיו:
-
האוורור הריאתי (pulmonary ventilation) - זרימת אוויר מהאטמוספרה לתוך הריאות ובחזרה.
-
מחזור הדם הריאתי (pulmonary circulation) - הדם שיוצא מהלב הימני דרך העורקים הריאתיים לריאות, עובר בהן חילוף גזים, וחוזר דרך הוורידים הריאתיים ללב השמאלי.
-
חילוף הגזים (gas diffusion) - מעבר חמצן מהריאות לדם ופחמן דו־חמצני בכיוון ההפוך.
-
הובלת הגזים (gas transport) - לאחר שהחמצן עובר לדם, המערכת הקרדיווסקולרית המערכתית (הלב השמאלי, עורקים, ורידים וקפילרות) מעבירה אותו לרקמות, שבהן הוא משמש ייצור ATP.
-
לבסוף, יש מערכת בקרה שנמצאת בעיקר בגזע המוח, ומנצחת על כל הסימפוניה הזו.
אנטומיה בסיסית - אונות הריאה ואוסקולטציה
הריאה הימנית גדולה יותר ומכילה כ־55% מנפח הריאה הכולל; הריאה השמאלית מכילה כ־45%. כנ”ל לגבי זרימת הדם הריאתית. הסיבה לכך היא שהלב תופס חלק מהחלל השמאלי של בית החזה. לריאה הימנית שלוש אונות: עליונה, אמצעית ותחתונה (right upper, middle, lower lobe) ולריאה השמאלית שתי אונות בלבד - עליונה ותחתונה - ובמקום האונה האמצעית יש מבנה קטן בשפ לינגולה.
האונות לא מסודרות זו מעל זו כמו “קוביות”, אלא כמו משולשים החולקים את נפח הריאה באופן אלכסוני. למעשה, כשמסתכלים על הצד הקדמי של בית החזה, רואים בעיקר את האונות העליונות; בחלק הצידי רואים בעיקר את האונה האמצעית מימין ואת האונה התחתונה משמאל; ומהגב - בעיקר האונות התחתונות. מה שנובע מכך מבחינה קלינית הוא שכדי להאזין לאונה הימנית האמצעית, אין להסתפק בהאזנה מהגב או מקדימה בלבד, אלא יש להאזין מהצד הקדמי-תחתון. לעומת זאת, כדי לשמוע את האונות התחתונות - מאזינים מגב.
הערה: כשמסתכלים על צילומי חזה (רנטגן, CT או MRI), כמו גם בבדיקה גופנית, צד שמאל על הסרט הוא צד ימין של המטופל.
חלוקת דרכי האוויר: Conducting Zone ו־Respiratory Zone
ניתן לחלק את כל נתיבי האוויר לשני אזורים פונקציונליים:
-
ה־Conducting Zone - נתיבי אוויר מוליכים - כולל את האף, הפה, הלוע, קנה הנשימה (trachea), הסימפונות הראשיים (main stem bronchi), וכל ענפי הסימפונות עד רמת הברונכיולים הסופיים (terminal bronchioles) (כולל). באזור המוליך אין חילוף גזים כלל, הוא רק מוביל אוויר לכיוון האזור הפונקציונלי ובחזרה. כמשל: ה־conducting zone הוא כמו מערכת צנרת שמובילה מים לדיר, לא המקום שבו המים מסופקים לשתייה.
-
ה־Respiratory Zone - אזור הנשימה - מתחיל ממעבר לברונכיולים הסופיים ומכיל: ברונכיולים נשימתיים (respiratory bronchioles), שלהם כבר יש שקיקים קטנים שהם סוג של נודיות, ומשם - צינורות נודיות (alveolar ducts) ולבסוף הנודיות עצמן (alveoli). זה האזור שבו מתבצע חילוף הגזים בפועל, ונפחו אצל מבוגר הוא בין 2.5 ל־3 ליטר.
חלל מת (Dead Space)
מושג מרכזי שיחזור לאורך כל הקורס. חלל מת מוגדר כחלל שיש בו אוורור - כלומר, אוויר נכנס ויוצא ממנו - אך אין בו ממשק עם דם לצורך חילוף גזים. חשוב להבחין: לא מדובר בהיעדר אספקת דם לרקמה (הרקמה חיה וזקוקה לאספקת דם כרקמה), אלא בהיעדר ממשק בין האוויר לדם שיאפשר חילוף גזים.
בנשימה רגילה, מבוגר ממוצע מכניס כ־500 מ”ל אוויר בכל נשימה, אבל לא כולו מגיע לנודיות. כ־150 מ”ל ממלא את החלל האנטומי של ה־conducting zone (מהפה, דרך קנה הנשימה, הסימפונות, עד הברונכיולים הסופיים). האוויר הזה לא משתתף בחילוף הגזים ומהווה את החלל המת האנטומי.
מבחינה מכנית, האוויר שנכנס ראשון בשאיפה הוא זה שמגיע הכי עמוק אל הנודיות, והאוויר שנכנס אחרון הוא זה שנשאר בחלל המת. בנשיפה ההפך: האוויר הראשון שיוצא הוא האוויר מהחלל המת, ורק בסוף הנשיפה יוצא האוויר שביצע חילוף גזים. כך, מתוך 500 מ”ל, בפועל רק כ־350 מ”ל מגיעים לנודיות ומשתתפים בחילוף גזים.
הנודיות - מבנה ותאים
יש לנו בגוף כ־500 מיליון נודיות, כאשר כל נודית (alveolus) קטנה מאוד - כ־0.3 מילימטר קוטר. מבנה קטן ועגול כזה נוטה מטבעו להתרוקן מאוויר, בייחוד כשיש בתוכו שכבת לחות.
תאי האפיתל בנודיות מחולקים לשני סוגים:
-
Type I - תאים שטוחים עם שלוחות ציטופלזמה רחבות ודקות, המהווים את רוב שטח האפיתל של הנודית. בעלי תפקיד עיקר בחילוף הגזים.
-
Type II - תאים בצורת קובייה, פחות שכיחים, אך חיוניים ביותר: הם מייצרים את ה־surfactant (חומר פעיל שטח, “סורפקטנט”), שנושא חשיבות מכרעת לתפקוד הנשימה ויידון בהמשך.
מתח הפנים בנודיות
מכיוון שבתוך כל נודית יש שכבת לחות על פני שטח המגע עם אוויר, מצטבר מתח פנים (surface tension) משמעותי. חלקיקי המים על פני הנודית מנסים להתחבר זה לזה ולדחוף את האוויר החוצה. ככל שהנודית קטנה יותר, הנטייה שלה להתרוקן חזקה יותר. לכן הצורך בסורפקטנט הוא קריטי, ונושא זה ידון בהרחבה בהמשך.
מערכת ההגנה החיסונית של הנשימה
הגנת הדרכים האוויריות בנויה בשכבות: קו ההגנה הראשון הוא שערות האף, המסננות חלקיקים גסים. אחריהן פועלת המוקוס (ריר) - שכבה דביקה המופרשת על ידי תאי גביע (goblet cells) לאורך הסימפונות וקנה הנשימה. חלקיקים קטנים יותר נדבקים לרירית זו.
לצד המוקוס, ישנן ריסיות (cilia) - שוטונים זעירים הפועלים בתיאום, כמו משוטים בסירת מרוץ, ודוחפים את המוקוס ביחד עם החלקיקים שנדבקו אליה כלפי מעלה לכיוון הלוע. שם הוא נבלע, והחומצה של הקיבה הורגת חיידקים ושאר גורמים מזיקים. המנגנון הזה נקרא ה־mucociliary escalator.
אוויר שנכנס דרך האף מחומם, מסונן ומקבל לחות עוד לפני שהוא מגיע לנודיות, בזכות העושר של כלי הדם ברירית האף.
ברגע שגורם כלשהו מגיע עד לנודיות אין שם כבר ריסיות. ההגנה האחרונה מסתמכת על מקרופאגים (macrophages) - תאי דם לבנים שפועלים בנודיות ומסוגלים לבלוע ולפרק גורמים זרים.
מכניקת הנשימה
תנועת בית החזה
בית החזה מתנפח בשלושה ממדים בו זמנית: קדמי-אחורי, צידי (רוחבי), ומלמעלה למטה. כל ממד תורם להגדלת נפח חלל החזה ולשאיבת אוויר לתוך הריאות.
שרירי השאיפה
השריר העיקרי בנשימה נינוחה הוא הסרעפת (diaphragm). כשהיא מתכווצת ויורדת, היא פועלת כמו בוכנה ויוצרת ואקום שגורם לאוויר להיכנס. בנשימה נינוחה, הסרעפת זזה כסנטימטר אחד בלבד; בנשימה עמוקה היא יכולה לנוע עד 10 סנטימטר - עתודה תפקודית משמעותית.
חשוב: העצב המעצבב את הסרעפת הוא העצב הפרני (phrenic nerve), שיוצא מחוט השדרה ברמות C3, C4, C5 (“C3,4,5 keeps the diaphragm alive”). פגיעה גבוהה בחוט השדרה - מעל לרמה הזו - עלולה לשתק את הנשימה.
שרירי עזר לשאיפה: משמשים כשיש מאמץ פיזי גבוה או קוצר נשימה.
- השרירים הבין־צלעיים החיצוניים (external intercostal muscles) - מרימים ומרחיבים את הצלעות.
- שרירי הצוואר (scalenes) - מרימים את שתי הצלעות הראשונות.
- שריר הסטרנוקלידומסטואיד - מרים את עצם החזה (sternum) קדימה.
נשיפה פסיבית ונשימה ופעילה
הנשיפה הרגילה היא פסיבית: לאחר שהשרירים נרפים, הכוחות האלסטיים הטבעיים של הריאה ומשקל בית החזה גורמים לו לחזור למצב מנוחה, ואוויר יוצא ספונטנית - בדומה לבלון שמשחררים אחרי ניפוח. בנשיפה בכוח, מגייסים בעיקר את השרירים הבין־צלעיים הפנימיים (internal intercostals) ואת שרירי הבטן - לחץ תוך־בטני שנוצר דוחף את הסרעפת כלפי מעלה ומרוקן את הריאות מעבר לנשיפה הפסיבית הרגילה.
פיזיקת הנשימה
נשימה טבעית - לחץ שלילי
בנשימה טבעית, האדם שואב אוויר פנימה על ידי יצירת לחץ שלילי בחלל החזה. הרחבת בית החזה גורמת ללחץ הריאתי לרדת מתחת ללחץ האטמוספרי, ואוויר זורם ממקום לחץ גבוה (חוץ) למקום לחץ נמוך (פנים). זו הדרך הפיזיולוגית לנשום.
הנשמה מלאכותית - לחץ חיובי
לעומת זאת, כשמנשימים אדם ידנית (למשל עם מסכת אמבו) או במנשם מכני, דוחפים אוויר לתוך הריאות בלחץ חיובי. לנשימה בלחץ חיובי לאורך זמן יש השלכות פיזיולוגיות שונות - נושא שיורחב בהמשך בשיעורי אינטגרציה עם המערכת הקרדיווסקולרית.
דוגמה היסטורית לנשימה בלחץ שלילי מלאכותי: ריאת הברזל (Iron Lung) - מכשיר מהמאה ה־20 שבו המטופל שוכב בגליל אטום (פרט לראשו), ובוכנה חיצונית מייצרת לחץ שלילי מחוץ לגוף, המרחיבה את בית החזה ומאפשרת שאיפה. בשיא מגפת הפוליו השתמשו בו באופן נרחב.
לחצי מערכת הנשימה
איזון כוחות – פנימה/החוצה
כדי להבין את מכניקת הנשימה לעומק, יש לזהות את הכוחות המתנגשים שפועלים על הריאות ועל בית החזה:
הכוחות שמושכים את הריאות פנימה (לעבר התרוקנות)
- האלסטיות הטבעית של רקמת הריאה - הריאה נמתחת בשאיפה, ובדומה לגומייה מתוחה, יש לה נטייה אלסטית להתכווץ חזרה. ככל שהריאה מנופחת יותר הכוח הזה גדול יותר.
- מתח הפנים של הנוזל בנאדיות – כפי שהוסבר, מולקולות המים על פני הנאדיות נמשכות זו לזו ופועלות לצמצום שטח הפנים, ולכן נוצר כוח כולל שנוטה לגרום לקריסת הנאדיות.
- משקל דופן בית החזה – מסת השרירים, הצלעות, רקמת השומן והעור יוצרת עומס מכני הפועל פנימה, ולכן נוטה להקטין את נפח בית החזה. זו אחת הסיבות שהנשימה אצל אנשים עם עודף משקל עלולה להיות מאומצת יותר.
אטלקטזיס (Atelectasis) - המונח לריאה שהתרוקנה מאוויר; “תמט הריאה”. מושג קליני חיוני שיחזור לאורך הקורס כולו.
הכוח שמושך את בית החזה החוצה (כנגד הנטייה להתרוקנות)
הטונוס השרירי הטבעי של שרירי הנשימה - השרירים המחוברים בין הצלעות ועצמות החזה נמצאים תמיד במצב של מתיחה קלה. הכיוון הטבעי שהם רוצים להגיע אליו הוא בעצם להרחיב את בית החזה. הכוח הזה מאזן את כוחות ההתכווצות.
ניסוי מחשבתי: אם היינו מנתקים את הריאה מבית החזה, הריאה הייתה מתרוקנת מאוויר (עקב כוחות ההתכווצות שלה), ובית החזה היה מתרחב ספונטנית (עקב הטונוס השרירי). זו גם הסיבה שכירורג שפותח את בית החזה בחדר הניתוח רואה את הריאות מתמוטטות מעט.
החלל הפלאורלי ולחצים פלאורליים
מבנה הפלאורה
הריאה מוחזקת בצמוד לבית החזה על ידי שתי ממברנות:
- הפלאורה הויצרלית (visceral pleura) - צמודה ישירות לרקמת הריאה.
- הפלאורה הפריאטלית (parietal pleura) - צמודה לדופן הפנימי של בית החזה.
בין שתי הפלאורות יש כמות קטנה מאוד של נוזל, שבדומה לטיפת מים בין שני לוחות זכוכית, יוצר מתח פנים שמצמיד את שתי הפלאורות זו לזו - מה שמאפשר להן להחליק זו על גבי זו בחופשיות, אך מונע הפרדה ביניהן.
בנוסף לכך, יש מערכת לימפה בחלל הפלאורלי, הפועלת כמשאבה אקטיבית ושואבת נוזלים כל העת, ובכך שומרת על לחץ שלילי קבוע בחלל הפלאורלי.
למה הלחץ הפלאורלי שלילי?
בגלל שהכוחות הנגדיים (בית החזה שנמשך החוצה, ריאות שנמשכות פנימה) יוצרים “מתיחה” של שתי הפלאורות בכיוונים מנוגדים. המתיחה הזו, בשילוב עם משאבת הלימפה, גורמת לחלל הפלאורלי לשמור על לחץ שלילי של כ־5 ס”מ מים במצב מנוחה (בסוף נשיפה נינוחה).
יחידות לחץ: כשמדברים על לחצים במערכת הנשימה (לחצים באוויר, בחלל הפלאורלי), משתמשים בסנטימטר מים (cmH₂O). לחץ אטמוספרי שווה ל־760 מ”מ כספית, שהם 1033.22 ס”מ מים. בנשימה נינוחה, השינויים בלחץ קטנים מאוד יחסית ללחץ האטמוספרי, ולכן נוח לדבר ב־cmH₂O ולהתייחס ללחץ אטמוספרי כנקודת האפס.
הלחץ הטרנס־ריאתי (Transpulmonary Pressure)
הגדרה
כשיש לנו בלון, מה שקובע אם הוא יתנפח, יישאר פתוח, או יתרוקן הוא הפרש הלחצים שבין צדדי הדופן - מה שנקרא לחץ טרנס־מורלי (transmural pressure). כשמדברים ספציפית על הנודיות של הריאה, קוראים לו לחץ טרנס־ריאתי (transpulmonary pressure):
\[P_\text{transpulmonary} = P_{\text{alveoli}} - P_{\text{pleural}}\]או בכתיב מקוצר:
\[P_\text{tp} = \underset{\Longleftrightarrow }{P_{\text{alv}}} - \underset{\Rightarrow \Leftarrow}{P_{\text{pl}}}\]כאשר:
- Patm=atmospheric pressure
- Pao=pressure at airway opening
- Palv=pressure in alveoli
- Ppl=pressure in pleural space
- Ptp=transpulmonary pressure
 |  |
כלומר: הלחץ הטרנס־ריאתי (Ptp) שווה ללחץ בתוך הנודיות (Palv) פחות הלחץ הפלאורלי (Ppl). כשה־Ptp חיובי, פירושו שהלחץ כלפי חוץ עולה על הלחץ כלפי פנים, והנודיות נשארות פתוחות (או נוטות להתנפח). כשה־Ptp שלילי, הנודיות נוטות לקרוס.
לחץ במנוחה (End expiration)
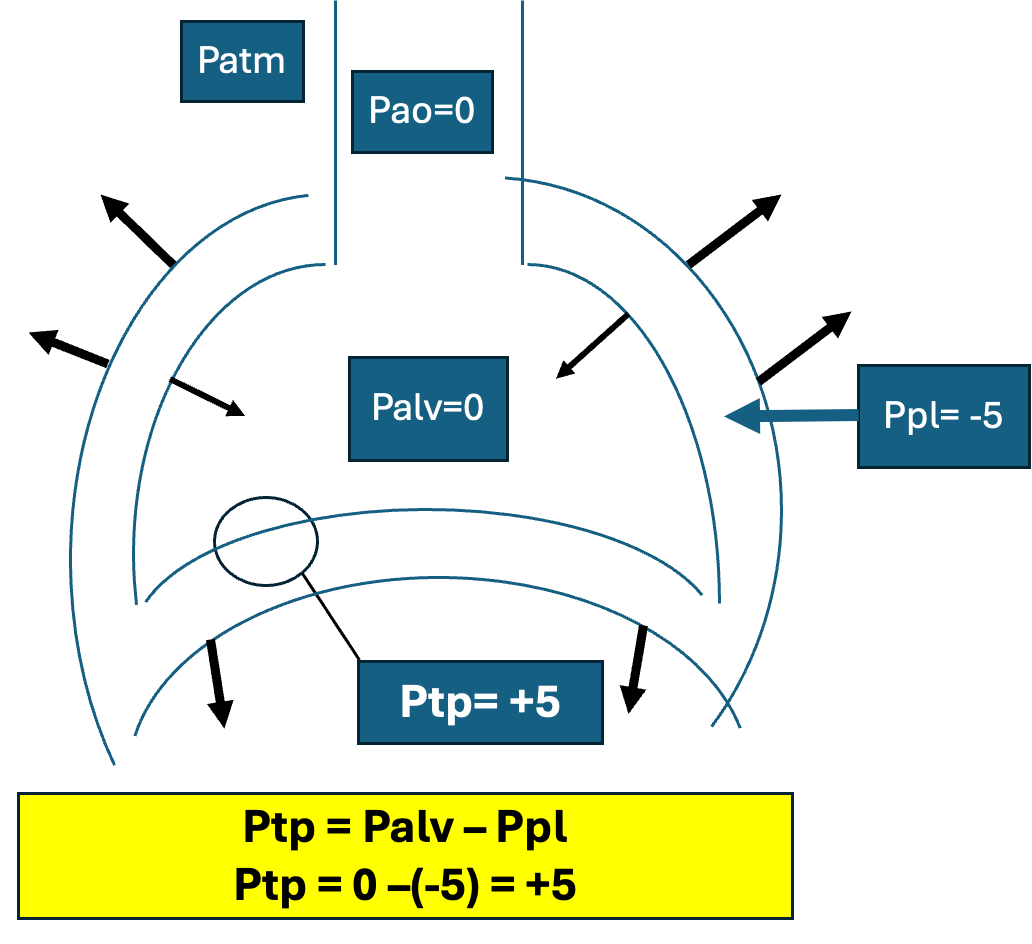
- הלחץ בנודיות (Palv) שווה ל־0 (ללחץ אטמוספרי, מאחר שאין זרימת אוויר)
- הלחץ הפלאורלי (Ppl) שווה $−5 \, \text{cmH₂O}$ (לחץ שלילי)
-
סך הכל:
\[P_\text{tp} = 0 - (-5) = +5 \, \text{cmH₂O}\]
לחץ טרנס־ריאתי חיובי של $+5$ מבטיח שהנודיות יישארו פתוחות. זו הסיבה שאי אפשר לרוקן את הריאות לחלוטין בנשיפה, אפילו בנשיפה בכוח מלא - תמיד נשאר איזון כוחות שמונע קריסה מוחלטת של הנודיות.
בשאיפה
בזמן אינספיריום, הסרעפת יורדת, בית החזה מתרחב, הפלאורה הפריאטלית מתרחקת מהפלאורה הויצרלית - ולחץ הפלאורלי נהיה יותר שלילי (למשל $−8 \, \text{cmH₂O}$). מאחר שכשהריאות מנופחות יותר, גם כוח ההתכווצות האלסטי שלהן גדל.
- הלחץ בנודיות נהיה שלילי (ביחס לאטמוספרה), מה שמניע אוויר פנימה
- ה־Ptp עולה - הנודיות מתנפחות
מפל לחצים לאורך מערכת הנשימה
בשאיפה: הלחץ הגבוה ביותר הוא בחוץ (נקודת האפס), ומשם הלחץ נהיה שלילי יותר ויותר ככל שמתקדמים לעומק דרכי האוויר - בפה, בקנה הנשימה, בסימפונות, בברונכיולים, ושלילי ביותר בנודיות. מפל לחצים זה מניע את האוויר פנימה.
בנשיפה: ההפך - הלחץ החיובי ביותר בנודיות, ונמוך יותר ויותר לכיוון הפה. מפל לחצים זה מניע את האוויר החוצה.
במצב סטטי (ללא זרימה): בכל רגע שאין תנועת אוויר, הלחץ בכל נקודה בדרכי האוויר שווה ללחץ האטמוספרי (אפס).
תנגודת (Resistance)
הגדרה ומשמעות
תנגודת היא הכוח הנגדי שצינור מפעיל על זרימת נוזל או גז שעובר דרכו. חשוב לדעת: תנגודת קיימת רק כשיש זרימה; אם אין זרימה, אין תנגודת. תנגודת גבוהה גורמת לנפילת לחץ לאורך הצינור - אם מתחילים עם לחץ מסוים בצד אחד, הלחץ בצד השני יהיה נמוך יותר ככל שהתנגודת גדולה יותר.
חוק פואזיי (Poiseuille’s Law)
הנוסחה שמתארת את מפל הלחצים בצינור היא:
\[\Delta P = \frac{8 \mu \, L \, Q}{\pi \, r^4}\]כאשר:
- $\mu$ - צמיגות (viscosity)
- L - אורך הצינור
- Q - ספיקה (flow) - נפח ליחידת זמן (ליטרים לדקה)
- r - רדיוס הצינור.
מהנוסחה ניתן להסיק מה משפיע על התנגודת:
-
אורך (L): יחס ישיר לתנגודת. צינור כפול באורך - תנגודת כפולה.
-
ספיקה (Q): גם היא ביחס ישיר - זרם גבוה יותר, תנגודת גבוהה יותר. זה הגיוני: זרם מהיר יותר גורם לחיכוך גדול יותר מול דפנות הצינור.
-
הרדיוס (r): הגורם המשמעותי ביותר. הוא נמצא במכנה ובחזקת ארבע, כלומר קיים יחס הפוך ביחס ל־$r^4$.
כשהרדיוס קטן בחצי מערכו, התנגודת עולה פי 16. ההפך - הרחבת רדיוס לערך כפול מורידה את התנגודת פי 16. המשמעות: שינוי קטן ברדיוס גורם להשפעה דרמטית על התנגודת.
הערה: כשהזרם הוא מערבולתי (turbulent) ולא ליניארי (laminar), מעריך הרדיוס עולה לחזקת 5 במקום 4 - השפעה עוד יותר גדולה. צינור מחוספס מבפנים מגביר מערבוליות ולכן מגביר תנגודת.
משמעות קלינית: קרופ (Croup/Stridor) בילדים
קרופ היא מחלה נשימתית שנפוצה בעיקר בילדים עד גיל 5, בה בצקת של מילימטר אחד בסביבות קנה הנשימה יכולה לגרום לעלייה דרמטית בתנגודת. מדוע רק בילדים? כי רדיוס קנה הנשימה אצלם קטן בהרבה - אחוז אחד של שינוי ברדיוס מקביל לנפח שונה לחלוטין מאשר אצל מבוגר. אצל מבוגרים, אותה בצקת מהווה שבר קטן מהרדיוס ולכן תשפיע בצורה פחות משמעותית על התנגודת.
אוויר קר מסייע בקרופ כיוון שהוא מפחית את הבצקת ובכך מרחיב את הרדיוס ומוריד את התנגודת.
הליוקס (Heliox)
שילוב של הליום וחמצן (heliox) משמש לחסימות דרכי נשימה. לגז הליום צמיגות שונה מחמצן, הוא זורם בצורה פחות מערבולתית ויותר ליניארית, מה שמפחית את התנגודת האפקטיבית ומקל על הנשימה.
היענות (Compliance)
קומפליינס הוא מדד ליכולת של הריאות להימתח. הוא מוגדר כיחס בין השינוי בנפח (ΔV) לשינוי בלחץ (ΔP):
\[C = \frac{\Delta V}{\Delta P}\]מהותית, היענות מתארת עד כמה קל לנפח בלון - עד כמה שינוי בלחץ משפיע על שינוי בנפח.
- היענות גבוהה: הבלון נמתח בקלות וקל לניפוח (שינוי נפח גדול עבור שינוי לחץ קטן).
- היענות נמוכה: הבלון קשה ועמיד, דורש כוח רב לניפוח (שינוי נפח קטן עבור שינוי לחץ גדול).
בגרף של היענות (ראו להלן), נפח נמצא בציר Y ולחץ בציר X.
- עקומה תלולה (כמעט אנכית) פירושה היענות גבוהה.
- עקומה שטוחה פירושה היענות נמוכה.
היענות ממוצעת של ריאות מבוגר: 200 מ”ל לכל $1 \, \text{cmH₂O}$ של לחץ טרנס־ריאתי. המשמעות: בנשימה נינוחה של 500 מ”ל, יש שינוי של כ־$2.5 \, \text{cmH₂O}$ בלחץ הטרנס־ריאתי.
היחס בין תנגודת להיענות
הצינורות (ה־conducting zone) מייצגים תנגודת, והנודיות (הבלונים) מייצגות היענות. שניהם פועלים בסדרה - לא במקביל - כלומר האוויר צריך קודם להתגבר על תנגודת הצינורות, ורק אז להגיע לנודיות שצריך לנפח. לכן:
- תנגודת גבוהה + היענות גבוהה = צריך מפל לחצים גדול רק כדי לנשוף אוויר דרך הצינורות.
- תנגודת נמוכה + היענות נמוכה = צריך לחץ גבוה כדי לנפח בלון קשיח.
- תנגודת גבוהה וגם היענות נמוכה = יש לפעול בלחץ ראשוני גבוה מאוד.
הערה: ספרי פיזיולוגיה ככל הנראה נוהגים להפריד בין תנגודת (לצנרת) להיענות (לנודיות) כאילו הצנרת קשיחה לחלוטין, אבל זה לא לגמרי מדויק - גם לצנרת יש גמישות מסוימת, ולכן יש לה גם היענות. ברגע שצינור גמיש מתרחב, הרדיוס שלו גדל והתנגודת שלו יורדת. ספרי הפיזיולוגיה נוהגים להתעלם מההיבט הזה.
עקומת ההיענות של הריאה ונקודות המפנה
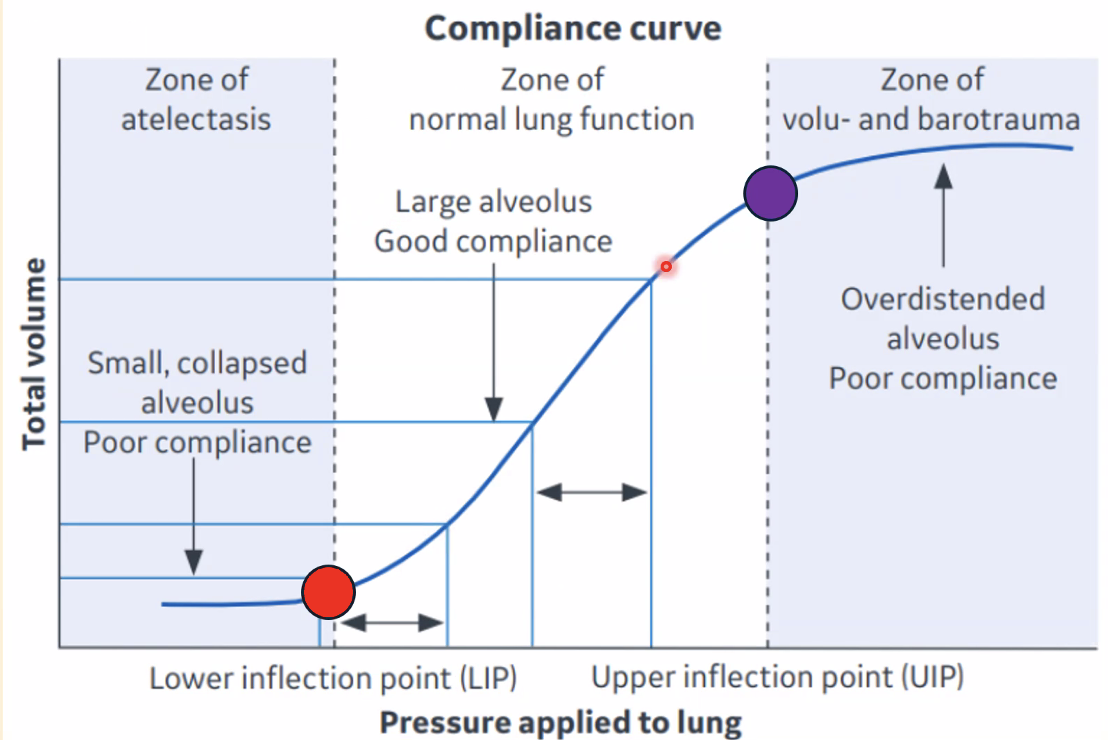
עקומת ההיענות של הריאה (נפח כפונקציה של לחץ טרנס־ריאתי) אינה קו ישר אלא עקומה בצורת S:
-
בחלק התחתון של העקומה - בלון שקרוס לחלוטין (אטלקטזיס). היענות נמוכה מאוד - צריך כוח ניכר לפתוח אותו. זה האזור שמתחת ל־נקודת המפנה התחתונה (lower inflection point).
-
בחלק האמצעי - לאחר הפתיחה הראשונית, הבלון נמתח בקלות. ההיענות גבוהה. זה הטווח שבו אנחנו נושמים בצורה נינוחה.
-
בחלק העליון - ככל שמתקרבים לנפח מרבי, הבלון מוסיף להתנפח בקושי גדל. ההיענות יורדת שוב. נקודת המפנה העליונה (upper inflection point) - מעבר לה אנחנו קרובים למתיחת יתר.
שני סוגים של טראומה קלינית
- Volutrauma - טראומה ממתיחת יתר של הנודיות, הגורמת לשחרור חומרים מזיקים ונזק לרקמה.
- Barotrauma - טראומה מלחץ גבוה מדי, שעלולה לגרום לפקיעה (פנאומוטורקס).
לכן, הנשימה הרצויה תמיד ממוקמת בין שתי נקודות המפנה - לא מתחת לנקודה התחתונה (כדי לא לפתוח בכל שאיפה נודיות קרוסות) ולא מעל הנקודה העליונה (כדי לא להינזק מניפוח יתר). זו הסיבה שבסוף נשיפה אנחנו לא מרוקנים את הריאות לחלוטין - רוצים להישאר מעל נקודת המפנה התחתונה ולשמור על כמות מינימלית של אוויר בנודיות.
היסטרזיס (Hysteresis)
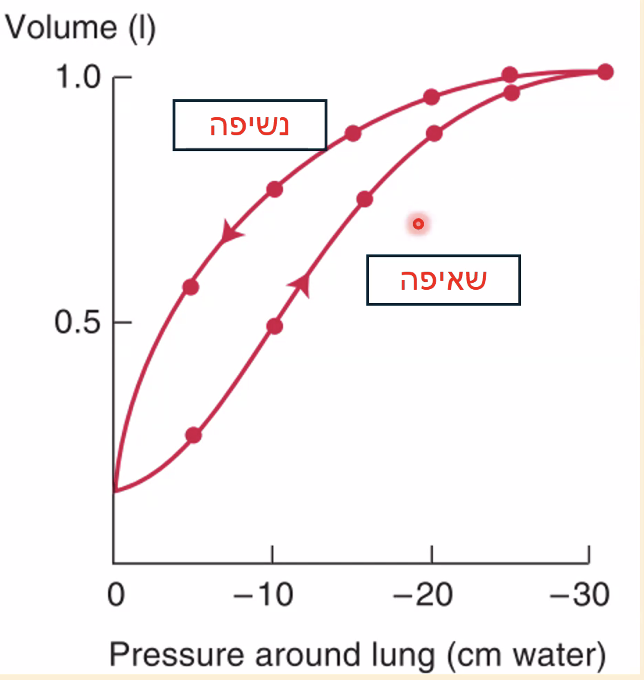
היסטרזיס - העובדה שעקומת ההיענות של הריאה בזמן שאיפה שונה מעקומת ההיענות בזמן נשיפה. כלומר, כשמנפחים את הריאה ואז מרוקנים אותה, נקודה זהה של נפח תייצג לחץ שונה בשתי העקומות - הנשיפה והשאיפה אינן מתאפיינות באותה עקומה.
דור פסקלההפרש בין עקומות השאיפה והנשיפה נקרא היסטרזיס. מתח הפנים (surface tension) קשור לכך, וכן ה־surfactant - ונושא זה יורחב בשיעור הבא.