תוכן העניינים:
- מערכת המרה
- הניקוז הוורידי והמערכת הפורטלית
- אנסטומוזות פורטו-קבליות ויתר לחץ דם פורטלי
- מערכת העצבים של הבטן וצינור העיכול
- עצבוב סנסורי וכאב מוקרן
- הניקוז הלימפתי של איברי הבטן
- קיר הבטן האחורי
- האאורטה הבטנית וכלי הדם הגדולים
- הכליות
- בלוטת יותרת הכליה
- מערכת השתן
- ה-Lumbar plexus
מערכת המרה
הכבד מייצר מרה, וכיס המרה אוגר ומרכז אותה. כלומר, כיס המרה איננו מקור הייצור של המרה אלא מאגר שלה. המרכיב הזה חשוב לא רק אנטומית אלא גם פיזיולוגית, מפני שמיצי המרה משתתפים בהפיכת שומן לחומר שניתן לספוג לאורך מערכת העיכול.
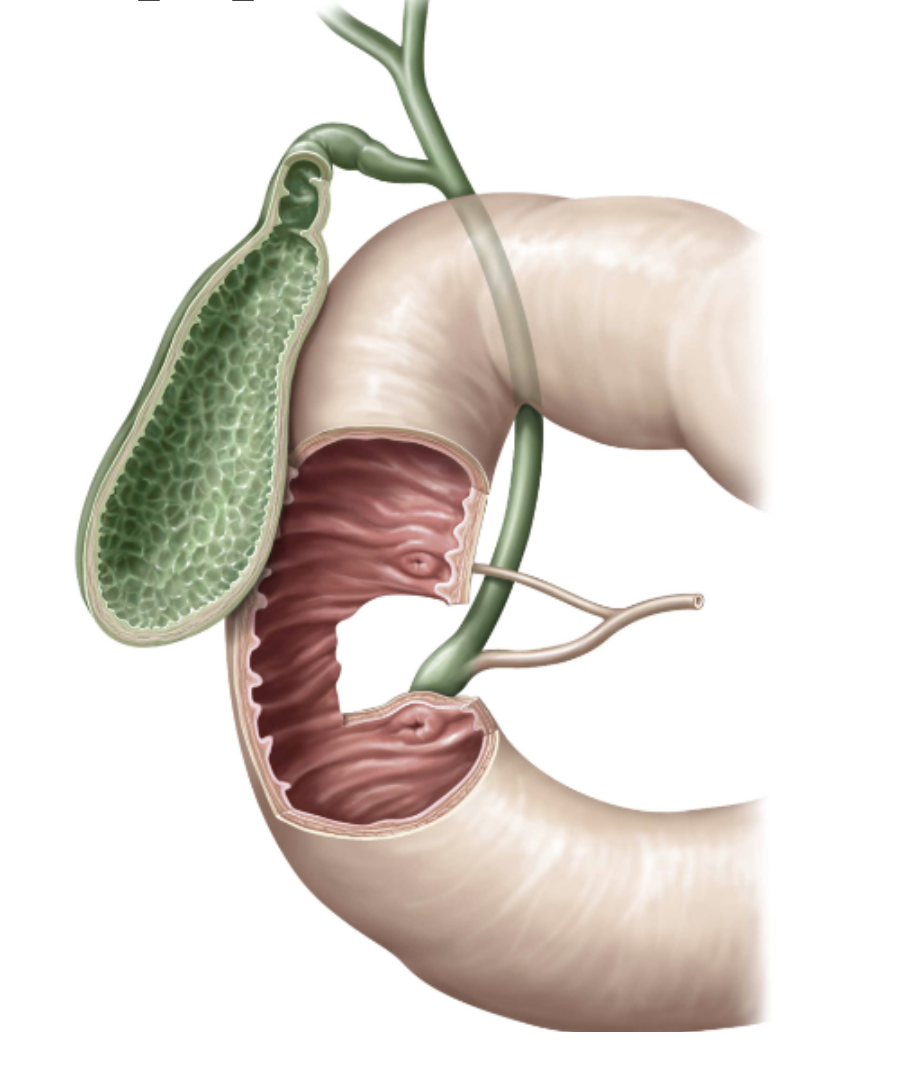
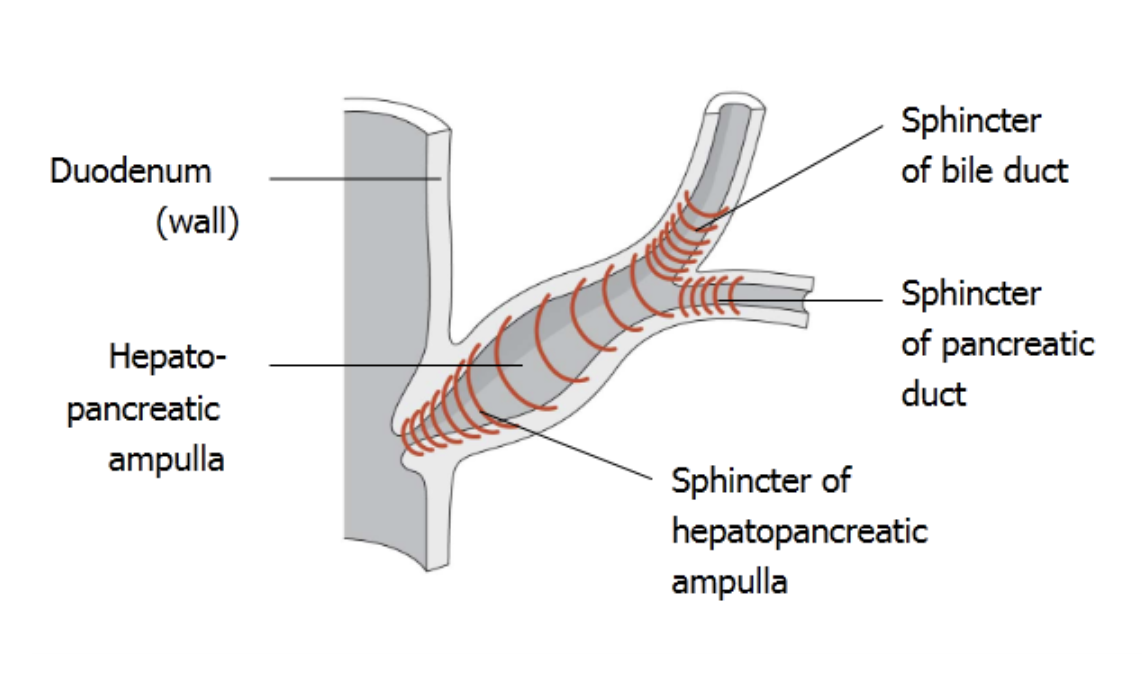
מבחינת המסלול, מתוך הכבד יוצאים שני צינורות כבדיים - ימני ושמאלי. מכיס המרה יוצא ה-cystic duct. החיבור ביניהם יוצר את ה-common bile duct. בהמשך, צינור זה מתאחד עם צינור הלבלב ונפתח אל התריסריון דרך האמפולה. באזור הזה יש מנגנון של ספינקטרים השולט על הזרימה ועל זמן ההפרשה.
אבנים בכיס המרה הן בדרך כלל התגבשות של כולסטרול מתוך המרה. כשהן חוסמות את הציסטיק דאקט נוצר כאב משמעותי. הטיפול השכיח הוא כריתת כיס מרה, וכיום ברוב המקרים מדובר בניתוח לפרוסקופי. לאחר כריתת כיס מרה הזרימה של המרה אינה נפסקת; עם הזמן צינור המרה המשותף (common duct) יכול להתרחב ולשמש מאגר קטן, ולכן בטווח הארוך אין לרוב פגיעה משמעותית בעיכול שומנים, אם כי בתחילת התקופה שלאחר הניתוח ארוחות שומניות מאוד עלולות להיות קשות יותר.
הניקוז הוורידי והמערכת הפורטלית
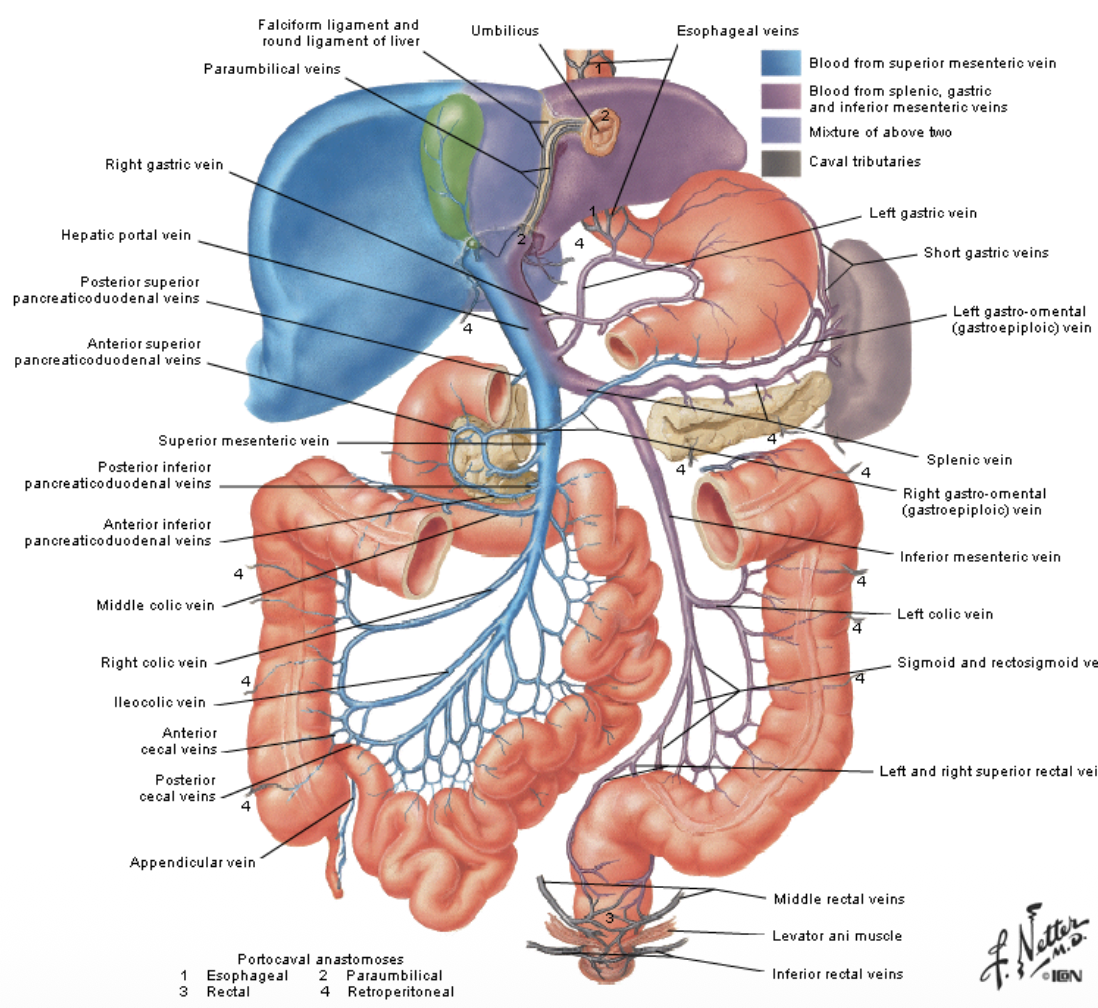
אספקת הדם העורקית לבטן מאורגנת יחסית בפשטות: celiac trunk לאיברי הבטן העליונה, SMA לרוב המעי הדק ולחלק גדול מהמעי הגס, IMA לחלק הדיסטלי יותר של המעי הגס. לעומת זאת, הניקוז הוורידי מורכב יותר, משום שתוצרי הספיגה מהמעי לא חוזרים ישירות ללב, אלא עוברים קודם דרך הכבד.
לכן קיימת המערכת הפורטלית: מערכת ורידית שמנקזת דם מרוב איברי העיכול אל הכבד. המשמעות הפיזיולוגית - תוצרי מזון שנספגו מגיעים קודם לכבד לעיבוד, ורק אחר כך למחזור הדם הכללי. החריג החשוב שעליו הודגש בהמשך הוא השומנים, שחלק משמעותי מהם עובר תחילה דרך המערכת הלימפתית.
ה-portal vein עצמו נוצר משלושה ורידים עיקריים:
- Superior mesenteric vein - הווריד הגדול והמשמעותי ביותר. הוא מנקז את רוב המעי הדק וחלק גדול מהמעי הגס, מהלכו מקביל לשל superior mesenteric artery.
- Splenic vein - מנקז בעיקר את הטחול. מעבר לכך יש לו חשיבות רעיונית, מפני שבטחול מתחיל פירוק תאי הדם האדומים, והכבד ממשיך את התהליך.
- Inferior mesenteric vein - מנקז את החלקים הדיסטליים של המעי הגס. ברוב המקרים הוא נשפך ל-splenic vein, ולעיתים אל SMV או לנקודת המפגש ביניהם.
הטחול והכבד משתלבים כאן גם בהקשר של פירוק תאי דם אדומים. תאי דם אדומים מאבדים עם הזמן את תקינות הממברנה שלהם. בטחול מזהים את התאים הפגועים ומתחילים את פירוקם, והכבד ממשיך את פירוק מרכיבי ההמוגלובין עד ליצירת bilirubin. חלק מן התוצרים חוזר לשימוש, וחלק מופרש למערכת העיכול דרך המרה. הבילירובין תורם גם לצבע הצואה.
מבחינה אנטומית, SMV צמוד לכלי הדם המקביל לו ועובר באזור הלבלב. בגידולים של ראש הלבלב או באזור של uncinate process קיימת סכנה ללחץ עליו - מצב קשה משום שהוא פוגע בניקוז של המערכת הפורטלית כולה.
אנסטומוזות פורטו-קבליות ויתר לחץ דם פורטלי
באופן רגיל, קיימת הפרדה תפקודית בין המערכת הפורטלית לבין המערכת הקבלית. כלומר, המערכת המנקזת ישירות אל ה-IVC ואל הלב. עם זאת, בכמה אזורים בגוף קיימת חפיפה בין שתי המערכות. במצב תקין כמעט שאין להשקלות האלה משמעות מבחינת זרימת הדם, אבל כשהלחץ במערכת הפורטלית עולה, הן הופכות רלוונטיות מאוד.
יש לכך גם משמעות פרמקולוגית: החלק התחתון של הרקטום מתנקז למערכת הקבלית, ולכן תרופות שניתנות בנרות יכולות לעקוף חלק מהמעבר הראשון (דרך הכבד) ולהגיע מהר יותר ובפוטנטיות גבוהה יותר למחזור הדם.
במצב של portal hypertension, הוורידים הפורטליים מתרחבים. בניגוד לעורקים, ורידים לא בנויים להתמודד היטב עם לחץ, ולכן הם נוטים להתרחב, להיעשות גדושים, ולפעמים גם להיקרע. שלושת האזורים הקליניים החשובים הם:
- אזור הרקטום - התרחבות ורידים באזור ההשקה עלולה להתבטא בדימום רקטלי ולעיתים גם בטחורים.
- אזור הוושט התחתון - התרחבות באזור הזה עלולה ליצור דליות בוושט ולהתבטא בהקאה דמית.
- סביב הטבור - התרחבות הוורידים הפרא-אומביליקליים יכולה ליצור את התמונה האופיינית של caput medusae.
חשוב להבחין בין דם אדום וטרי, המעיד על דימום קרוב יחסית, לבין דם כהה וקרוש יותר שמקורו גבוה יותר במערכת העיכול ועבר בדרך תהליך ארוך יותר.
מערכת העצבים של הבטן וצינור העיכול
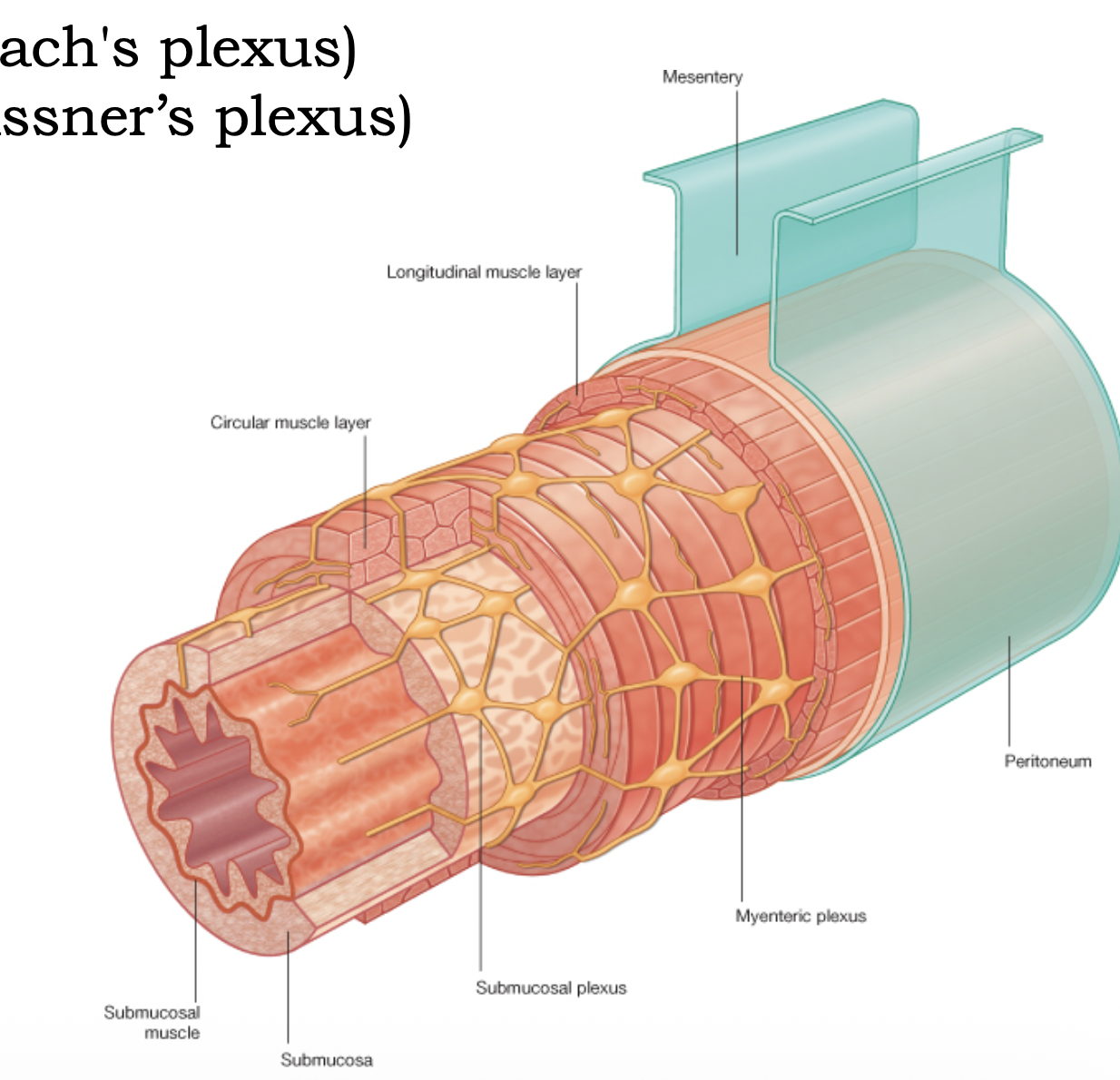
לצינור העיכול יש מערכת עצבים פנימית משלו - Enteric nervous system. כמו שללב יש פעילות בסיסית שאינה תלויה בכל רגע במוח, גם מערכת העיכול אינה צריכה פקודה חיצונית כדי לפעול. המערכת האוטונומית מווסתת אותה, אך איננה “מייצרת” מאפס את הפעילות.
יש שתי מקלעות עיקריות:
-
המקלעת המיינטרית (Auerbach / Myenteric plexus) נמצאת בין שכבות השריר ואחראית בעיקר על התנועתיות, כלומר על הפריסטלטיקה. הכיווניות של ההולכה העצבית היא זו שמאפשרת לגל הפריסטלטי להתקדם לאורך הצינור כולו.
-
המקלעת הסאב-מוקוזלית (Meissner / Submucosal plexus) פנימית יותר, וקשורה בעיקר לספיגה, להפרשה ולבקרה על הפעילות המקומית של הדופן.
אחת המשמעויות של העצמאות היחסית הזאת, היא שבמצבים נדירים אפשר לבצע גם השתלות נרחבות של צינור העיכול, משום שהתפקוד המקומי של המערכת האנטרית לא תלוי בחיבור מחדש של כל העצבוב החיצוני.
עצבוב אוטונומי - סימפתטי ופראסימפתטי
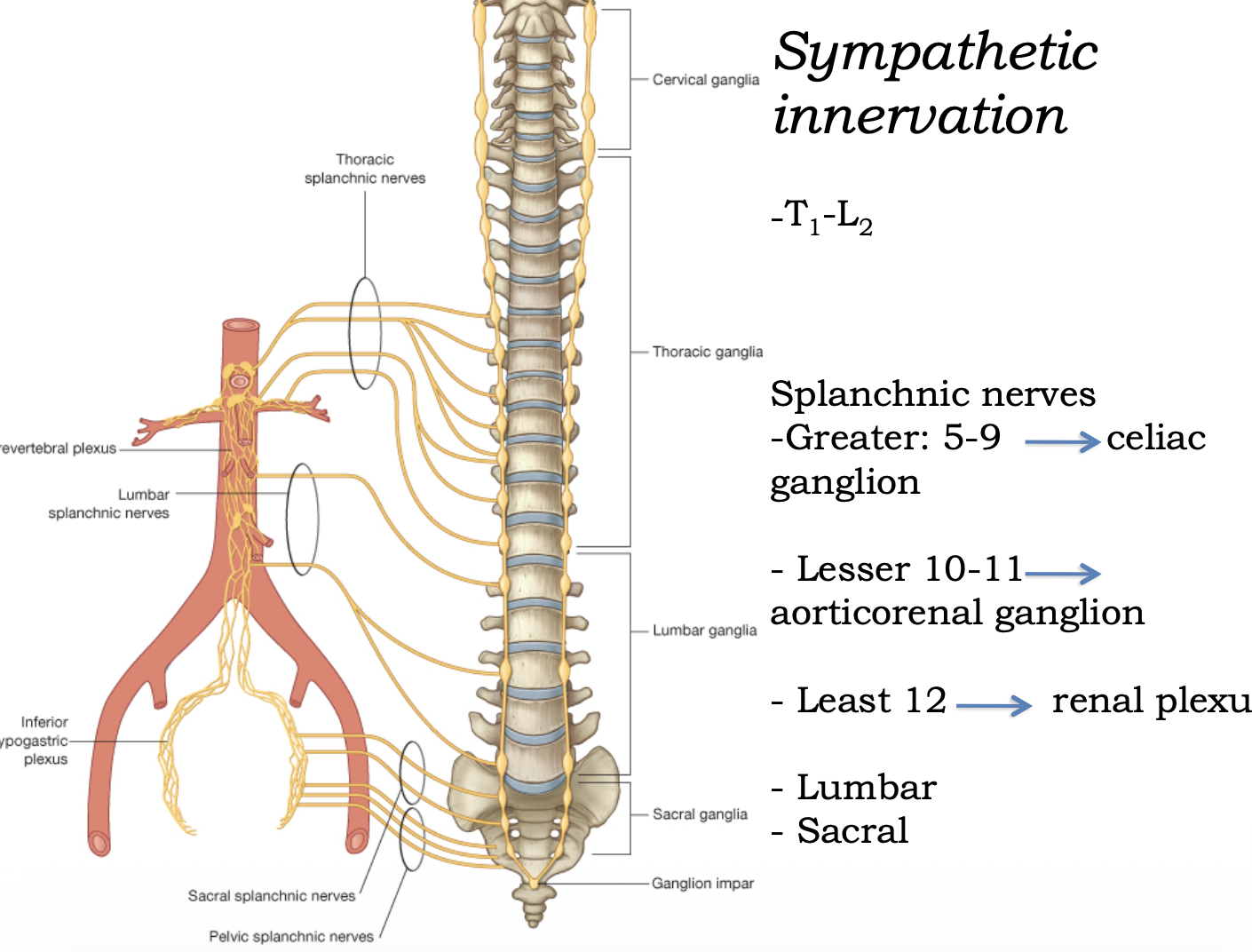
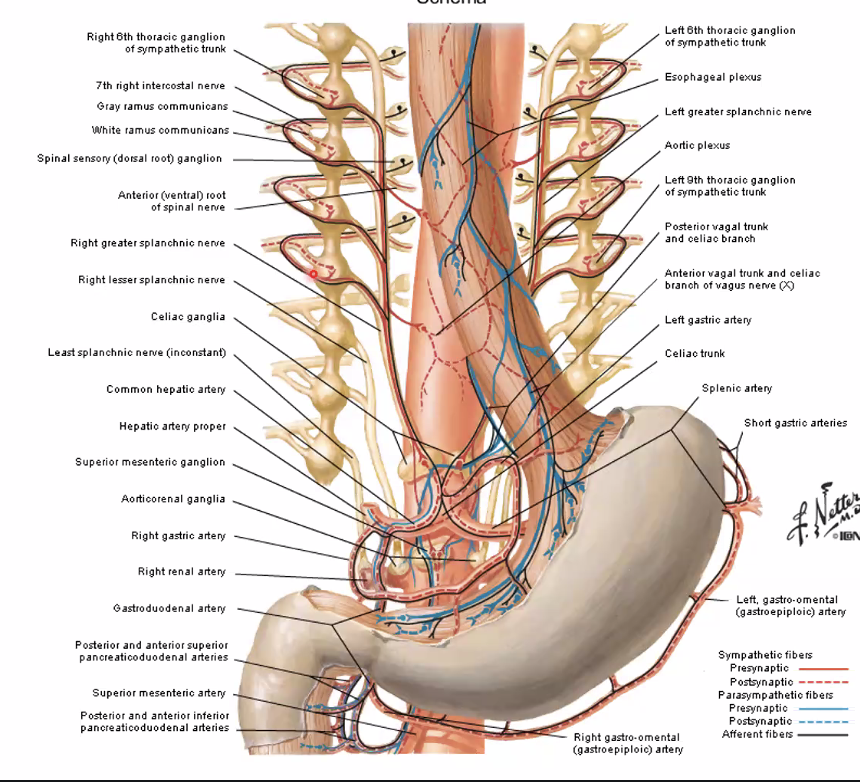
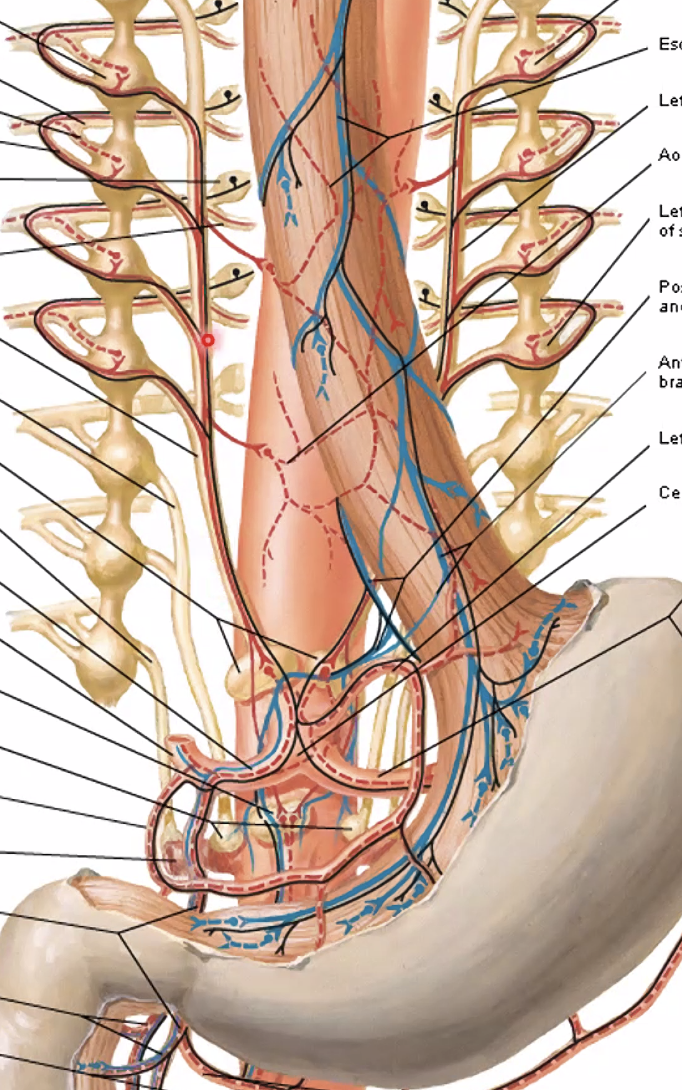
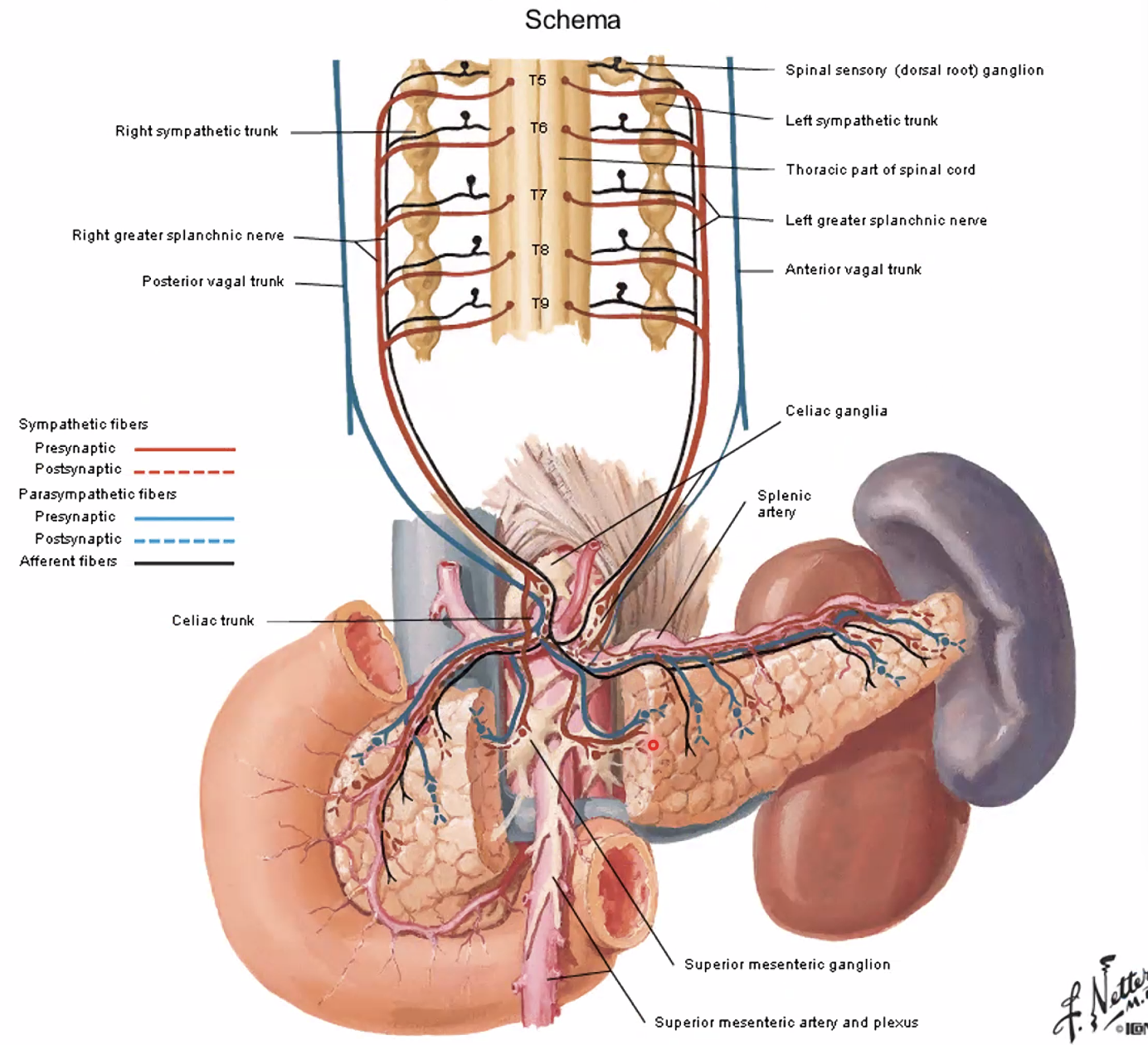
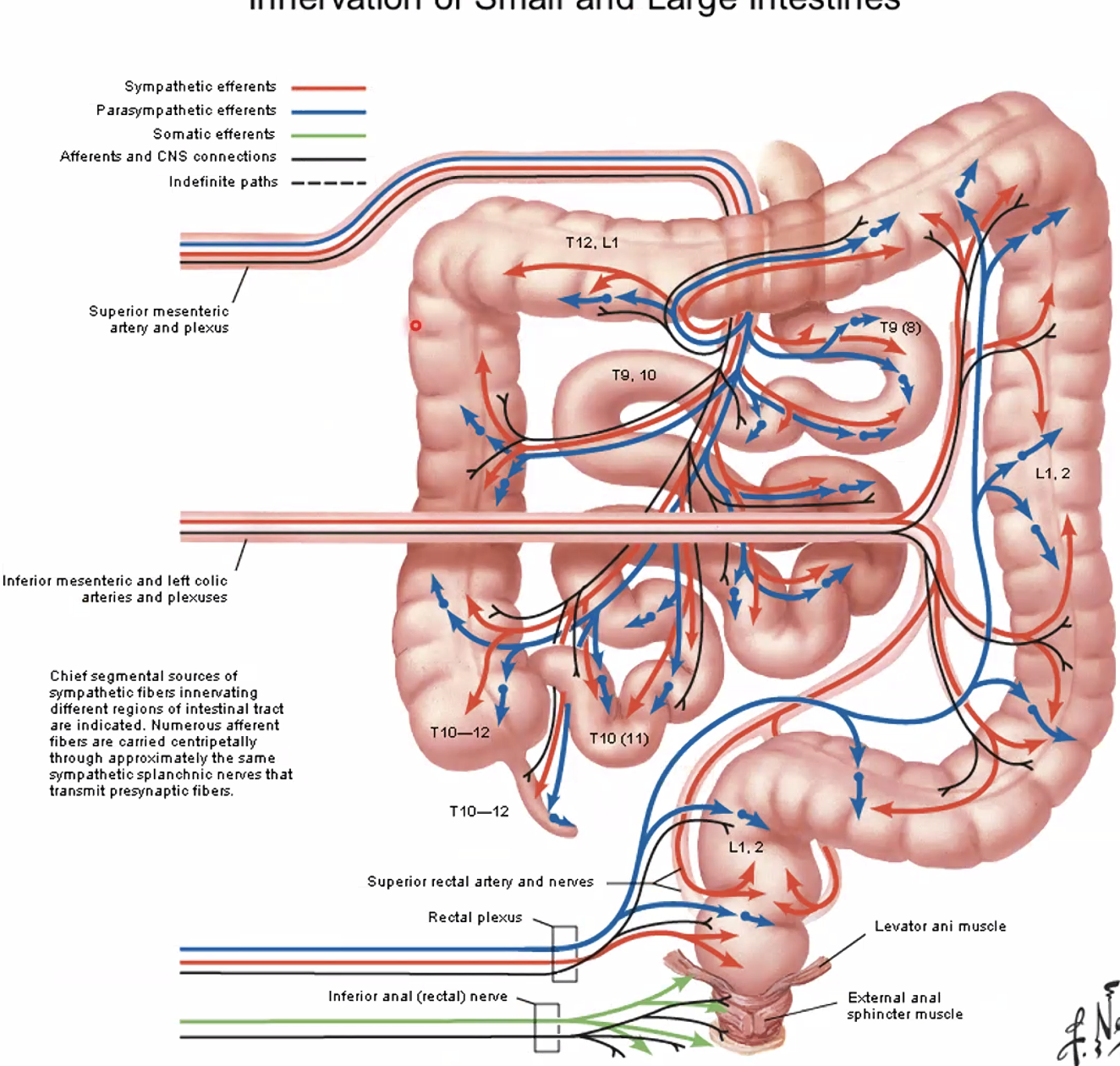
העצבוב הסימפתטי מעכב את פעילות מערכת העיכול, בעיקר את הפריסטלטיקה. המקור שלו תמיד בחלק הטורקלי של חוט השדרה. הסיבים יוצאים, עוברים בשרשרת הסימפתטית (בלי לבצע בה סינפסה), ויורדים לבטן כעצבים ספלאנכניים. הסינפסה מתבצעת על גבי גנגליונים שממוקמים על אבי העורקים, בסמוך לכלי הדם של איבר המטרה.
לכן אפשר לארגן את העיקרון כך:
- סביב celiac trunk נמצא celiac ganglion, והוא קשור לאיברי הבטן העליונה.
- סביב אזורי aorticorenal / renal plexus עוברים הסיבים שקשורים לכליות ולאזורים סמוכים.
- סביב inferior mesenteric artery נמצא הגנגליון שקשור לחלק הדיסטלי יותר של המעי.
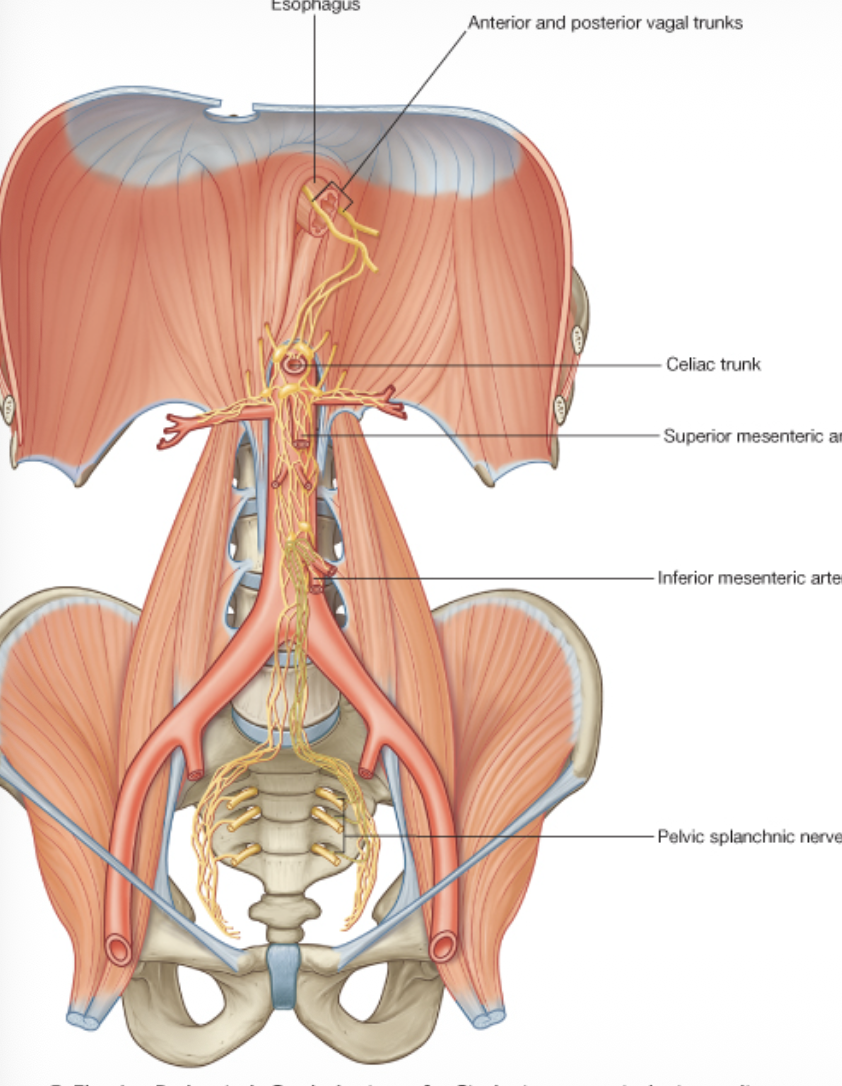
העצבוב הפראסימפתטי פועל בכיוון ההפוך ומגביר את פעילות מערכת העיכול. רובו מגיע מעצב הוואגוס. בניגוד למערכת הסימפתטית, כאן הסיבים הפרה-סינפטיים ארוכים מאוד, והסינפסה נעשית ממש על איבר המטרה או בסמוך לו.
היוצא מן הכלל החשוב הוא החלק הדיסטלי של המעי הגס: הוא לא מקבל את העצבוב הפראסימפתטי שלו מהוואגוס אלא מעצבים פראסימפתטיים שמקורם באזור הסקרלי ועולים מן האגן.
עצבוב סנסורי וכאב מוקרן
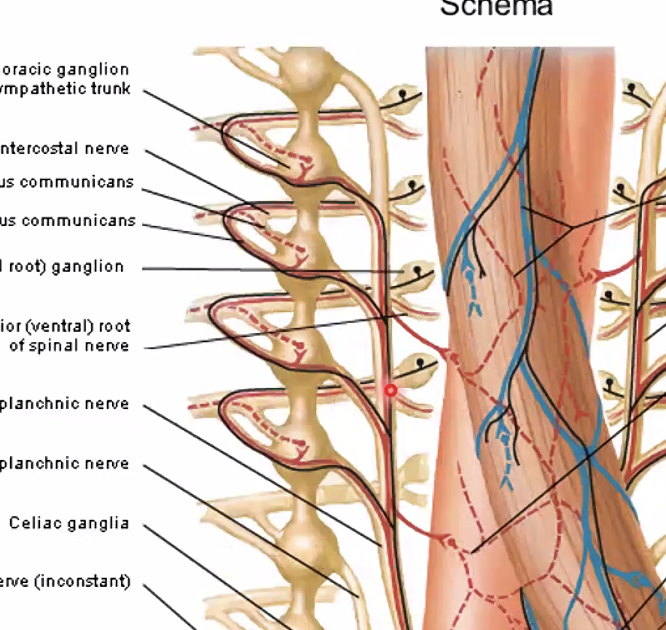
הכאב הוויסצרלי (הכאב שמגיע מאיברים פנימיים), לא מתנהג כמו כאב סומטי רגיל מהעור או מהשרירים. הסיבים הסנסוריים של הכאב הפנימי מלווים בדרך כלל את המסלולים הסימפתטיים בחזרה אל חוט השדרה, וגם להם יש גוף תא ב-dorsal root ganglion.
לכן כאב מאיבר פנימי יהיה לרוב מפושט, עמום ופחות מדויק. לעומת זאת, כשיש גירוי של הפריטונאום הפריאטלי, שמקבל עצבוב סומטי רגיל, הכאב נעשה חד, ממוקד ונקודתי יותר.
מכאן נובע גם referred pain: המוח “מבלבל” בין מקור ויסצרלי לבין דרמטום סומטי שנכנס לאותו גובה בחוט השדרה. דוגמה קלאסית היא כאב לב המוקרן לכתף ולזרוע. בהקשר של השיעור הודגש גם הקשר של כיס המרה והכבד: כאב מהאזור הזה יכול להופיע גם כחגורה אחורית בגב, וגם ככאב מוקרן לחגורת הכתפיים.
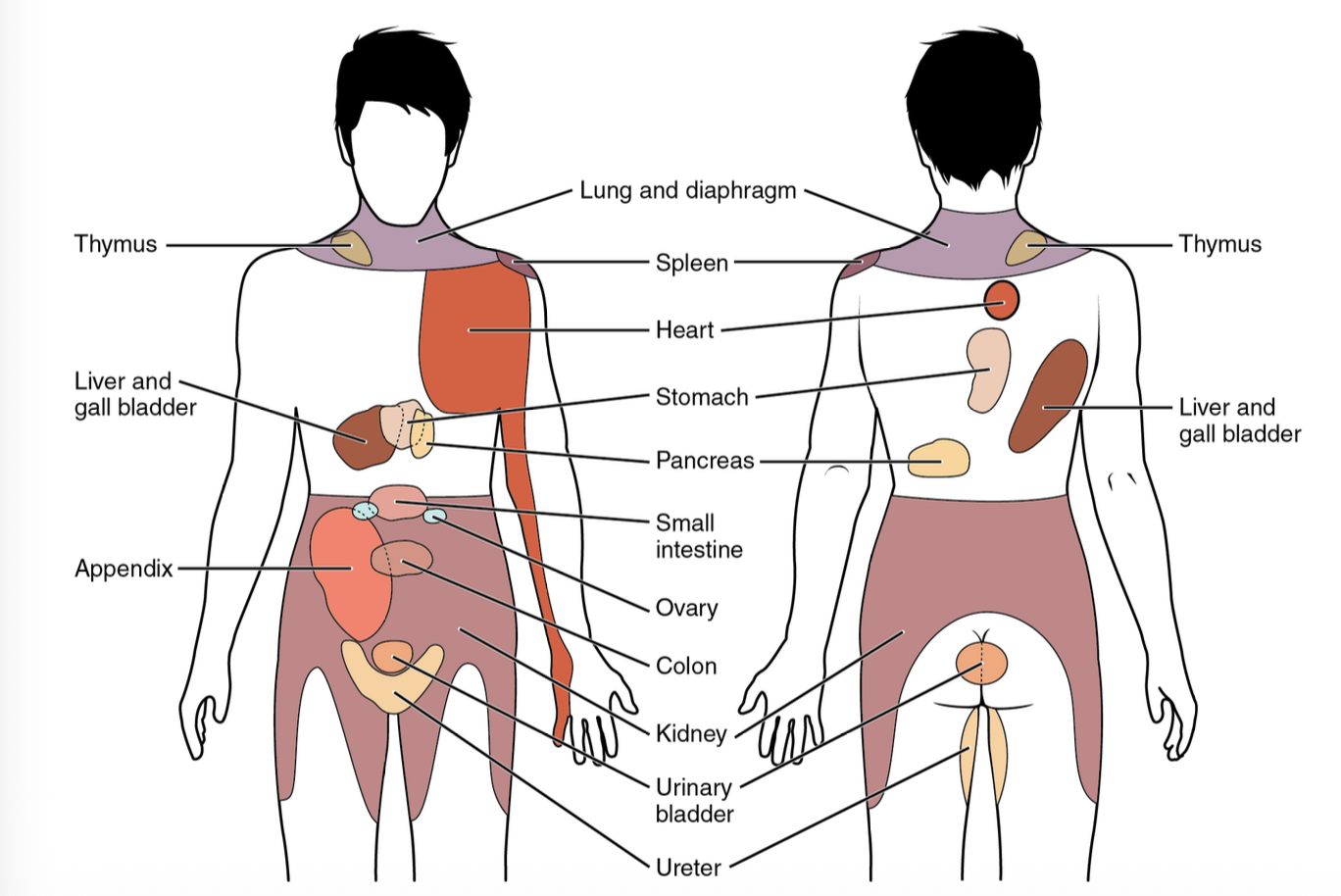
המפה של מקורות העצבוב לפי אזורי מערכת העיכול היא שקופית שחשוב לזכור, משום שהיא עוזרת להבין גם את האנטומיה וגם את דפוסי הכאב.
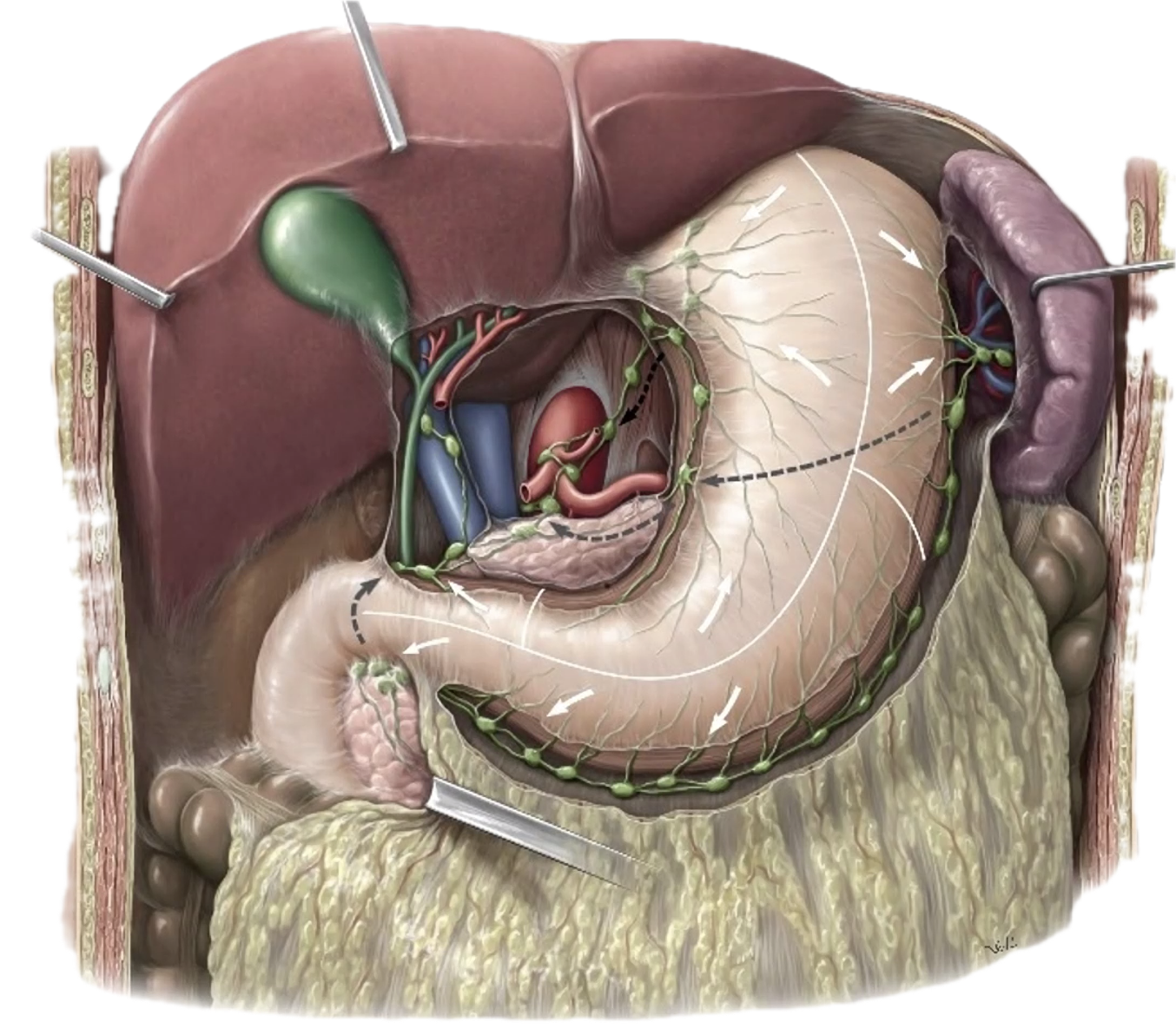
הניקוז הלימפתי של איברי הבטן
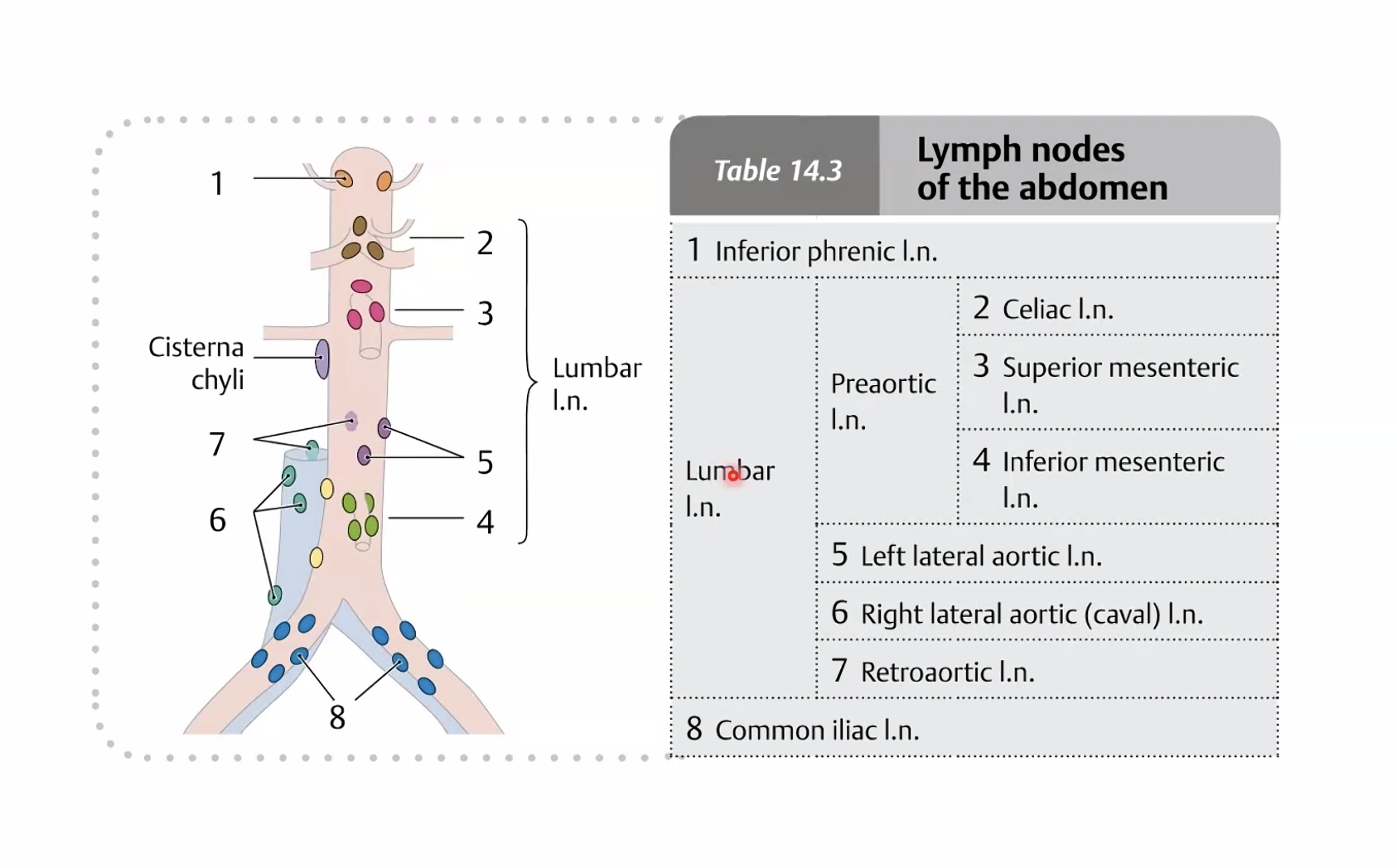 | 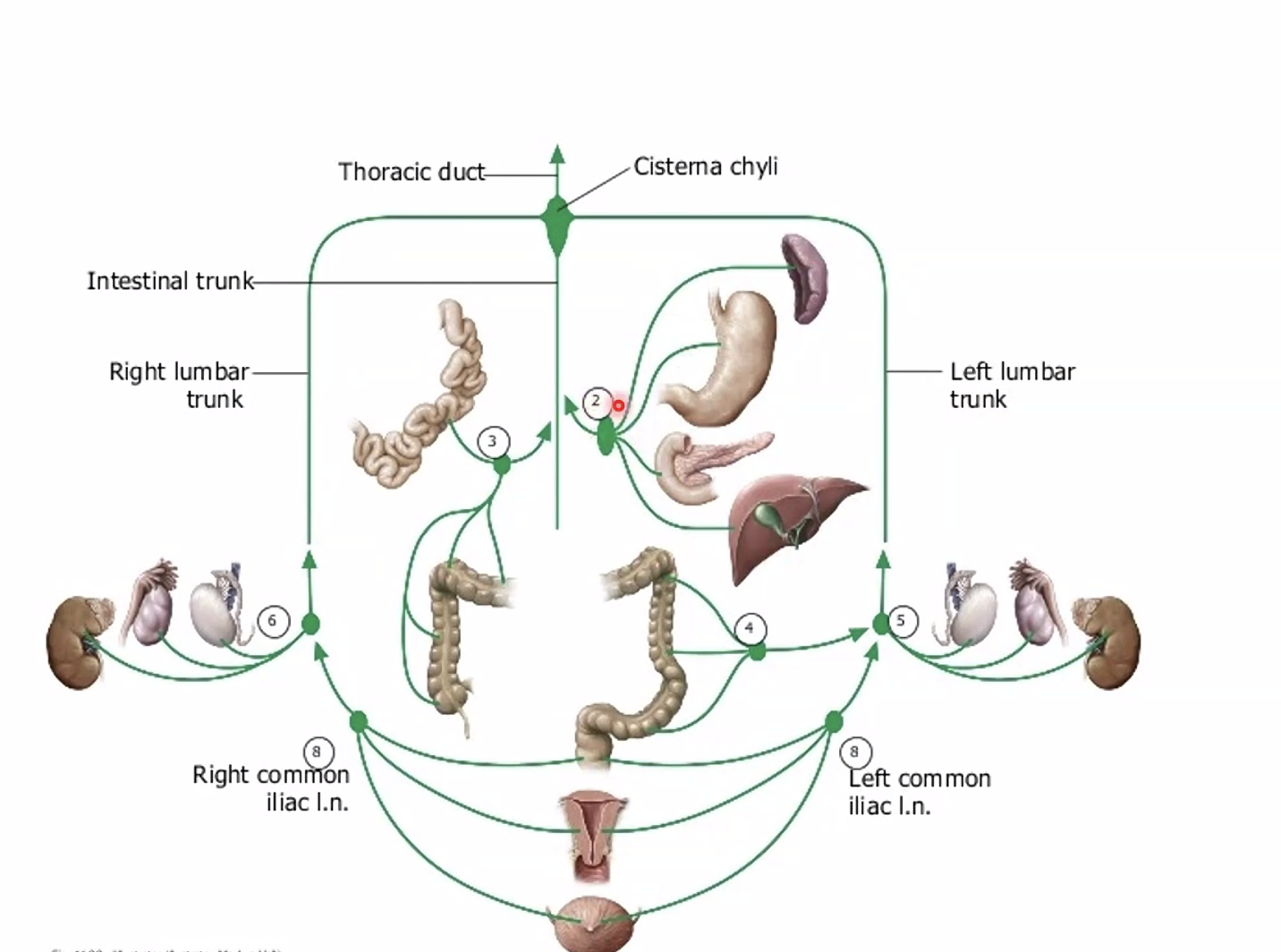 |
כלי הלימפה רצים בדרך כלל לצד הוורידים והעורקים. גם כאן הארגון מזכיר את חלוקת אספקת הדם: איברי הבטן העליונה מתנקזים אל celiac lymph nodes, המעי אל בלוטות סביב ה-SMA, והחלק הדיסטלי יותר אל בלוטות סביב ה-IMA.
כל הניקוז הלימפתי הזה מתרכז במבנה מרכזי בשם cisterna chyli - מעין מאגר לימפתי גדול שממנו מתחיל ה-thoracic duct. השומנים שנספגים במעי מגיעים במידה רבה דרך המסלול הזה, ולכן הלימפה באזור יכולה להיראות חלבית לאחר ארוחה שומנית. זו הסיבה שהקשר בין מערכת המרה לבין מערכת הלימפה חשוב כל כך בהבנת ספיגת שומנים.
קיר הבטן האחורי
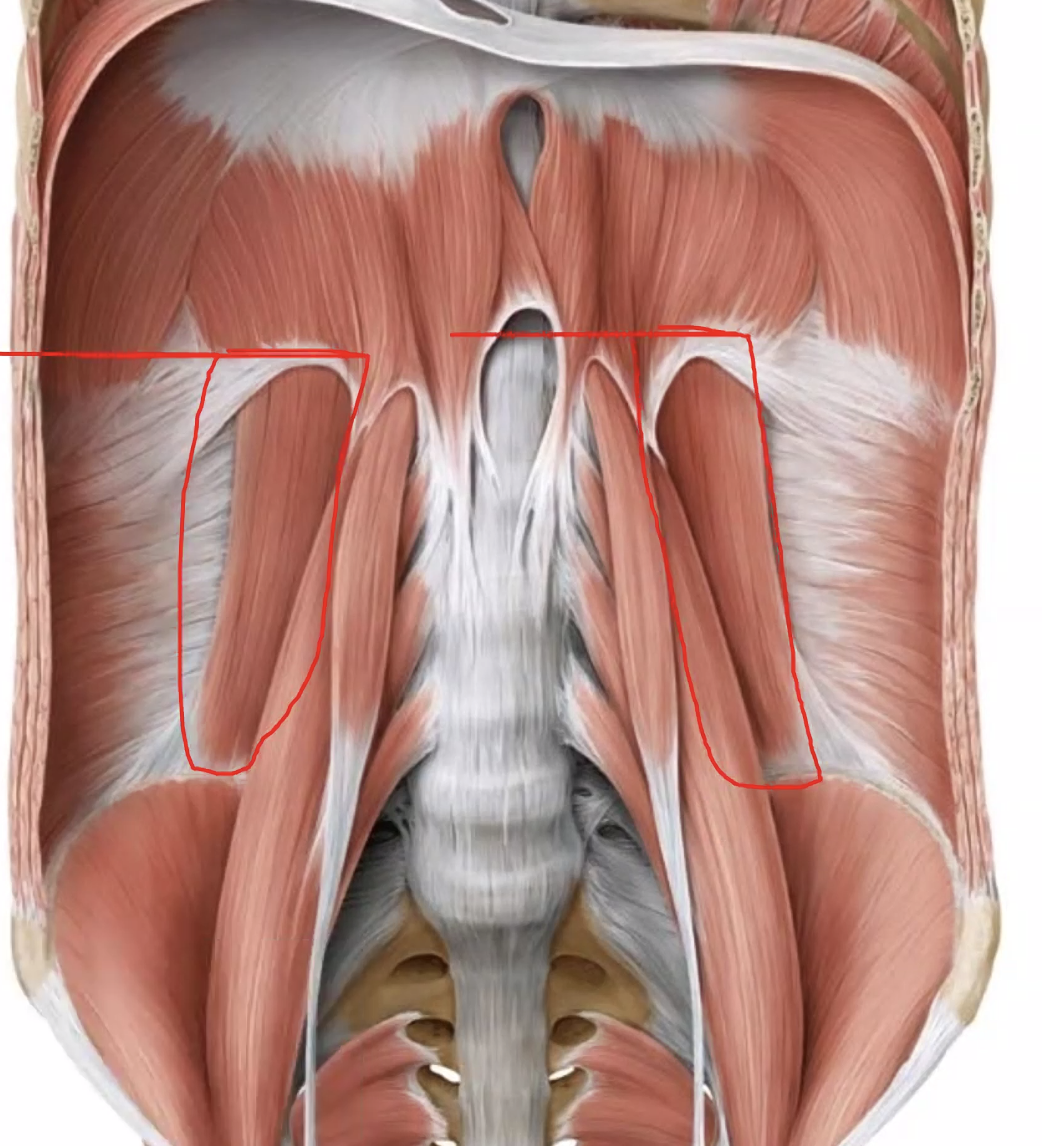
כשמדברים על קיר הבטן האחורי חושבים קודם כול על השרירים, אבל מבחינת השיעור הדגש היה שזה גם האזור שבו יושבים איברים רטרופריטוניאליים ראשוניים, כלי הדם הגדולים, הכליות, מערכת השתן וחלק מן המקלעות העצביות. שרירי ה-psoas major, ה-iliacus וה-quadratus lumborum הם נקודות ציון חשובות מאוד באזור הזה.
האיברים שנדונו כאן הם איברים primary retroperitoneal - איברים שמעולם לא היו עטופים בפריטונאום דו-שכבתי אלא שייכים מלכתחילה לקיר האחורי.
האאורטה הבטנית וכלי הדם הגדולים
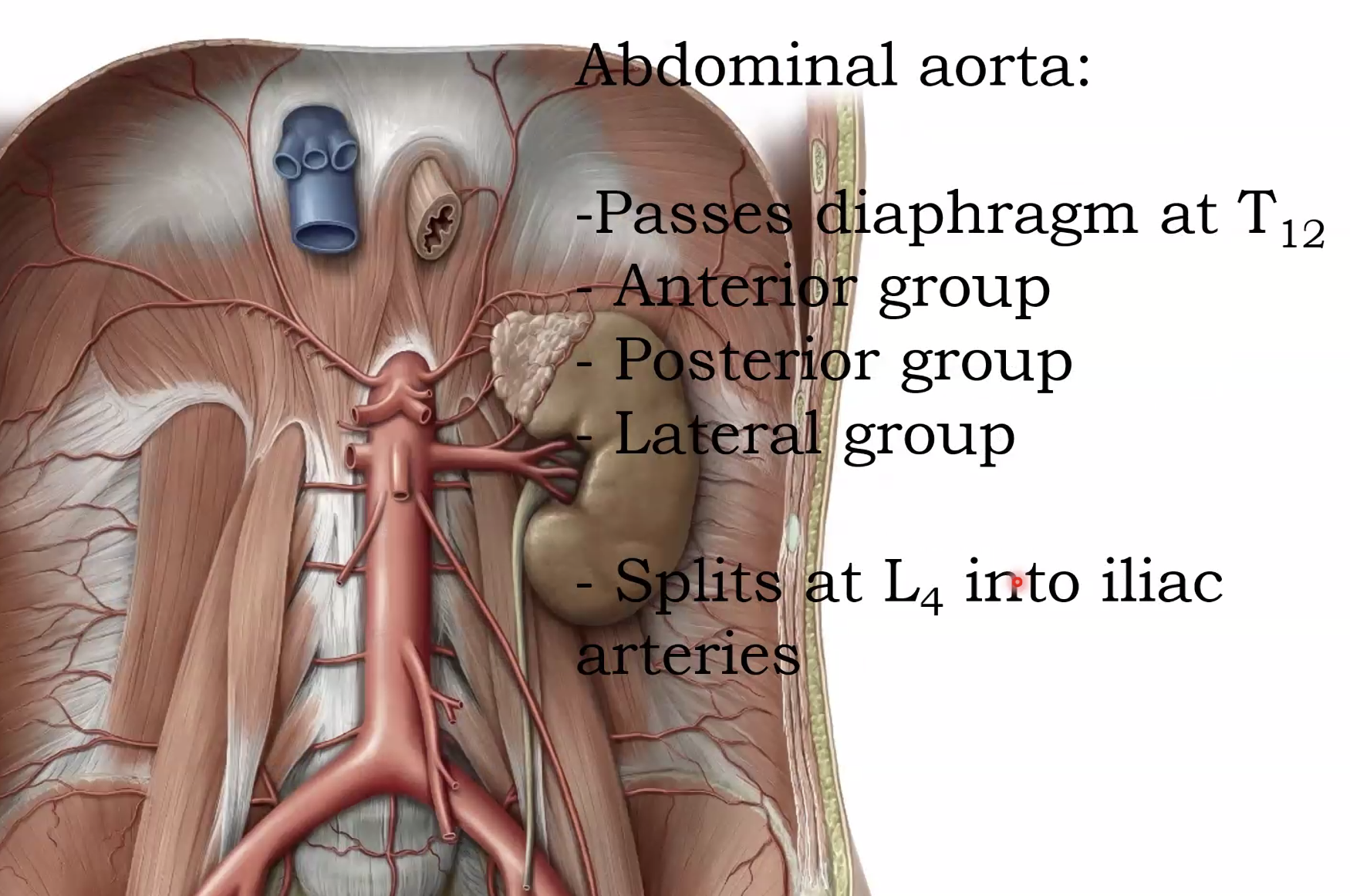
האאורטה הבטנית נכנסת דרך הסרעפת, בערך בגובה T12, יורדת צמוד לעמוד השדרה, ובגובה L4-L5 מתפצלת ל-common iliac arteries. בגלל הקרבה שלה לעמוד השדרה, כוחות האצה והאטה חזקים - למשל בתאונת דרכים חזיתית - עלולים לגרום ל-aortic dissection, מצב מסכן חיים שבו הדם נכנס בין שכבות הדופן.
מבחינת סעיפים, אפשר לחלק את הענפים של האאורטה לשלוש קבוצות עיקריות:
-
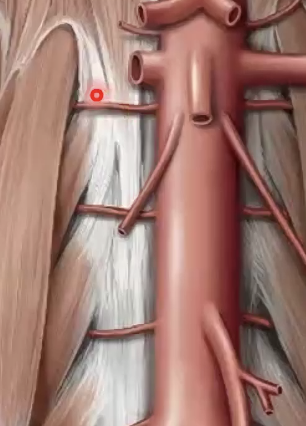
Anterior group - כולל את העורקים שמספקים את איברי העיכול, ובראשם ה-celiac trunk, ה-SMA וה-IMA.
-
Posterior group - כולל את ה-lumbar arteries, שמקבילים לעורקים הבין-צלעיים בבית החזה (Inter costal) ומספקים את דופן הגב והבטן.
-
Lateral group - כולל את עורקי הכליה וכלי דם נוספים הפונים הצידה.
אם נחזור למעלה, מעל ה-celiac trunk יוצאים ה-inferior phrenic arteries, שהם הסעיפים הראשונים של האאורטה הבטנית ומספקים את הסרעפת.
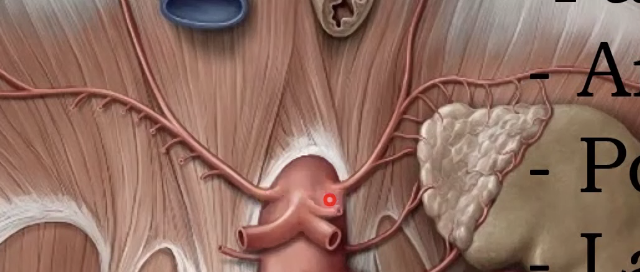
בהמשך יוצאים גם ה-gonadal arteries, שיורדים לאשכים או לשחלות.
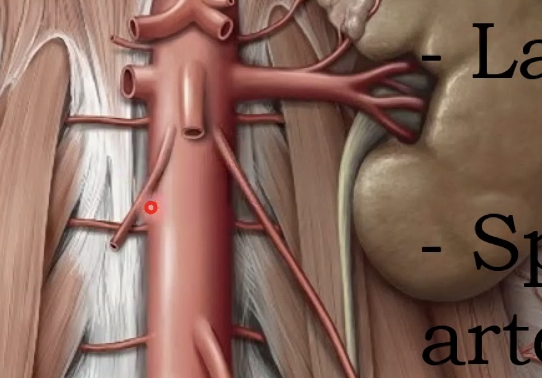
ה-IVC והאסימטריה של המערכת הוורידית
ה-inferior vena cava נמצא מימין לעמוד השדרה, ולכן כל המערכת הוורידית באזור הזה אינה סימטרית. בהריון מתקדם או במצבים של מסה בטנית גדולה, לחץ על ה-IVC מקשה על החזרה הוורידית מן הרגליים, ולכן שכיבה על צד שמאל מפחיתה את הלחץ עליו.
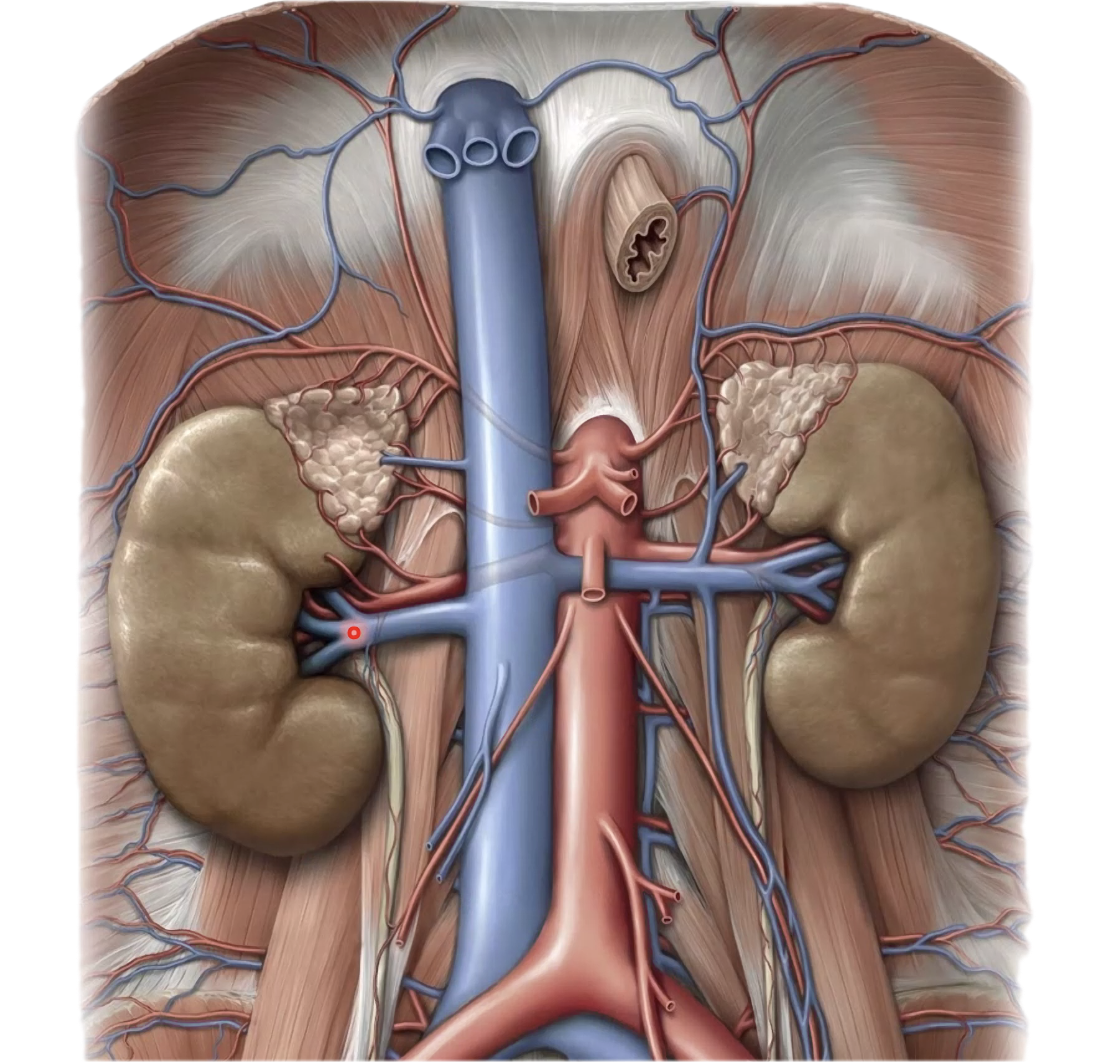
אחד הביטויים החשובים של האסימטריה הזאת הוא בניקוז הוורידי של הכליות והגונדות. ה-right renal vein קצר, ואילו ה-left renal vein ארוך בהרבה, מפני שהוא צריך לחצות את קו האמצע כדי להגיע אל ה-IVC. גם הוורידים הגונדליים אינם סימטריים: מימין הווריד נשפך ישירות ל-IVC, ומשמאל הוא נשפך ל-left renal vein.
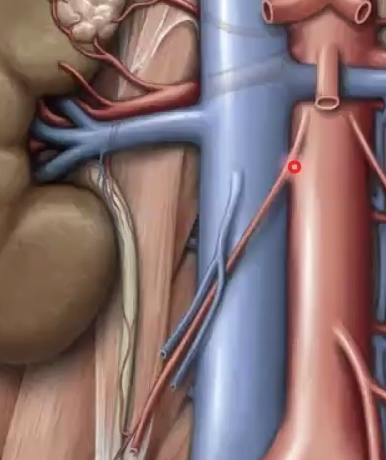 | 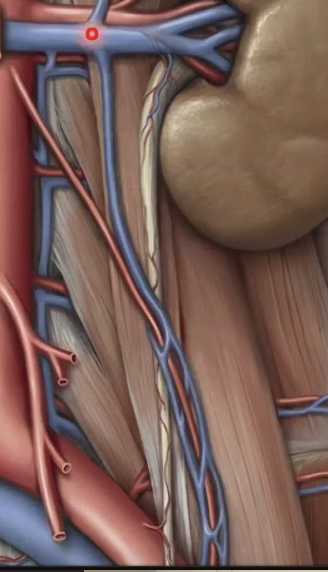 |
לכן הניקוז הוורידי של האשך השמאלי קשה יותר, והגודש בו שכיח יותר.
הכליות
הכליות הן איברים רטרופריטוניאליים, והכליה הימנית יושבת מעט נמוך יותר מן השמאלית בגלל הכבד. מבחינה ,התפתחותית קיימות וריאציות אנטומיות רבות במיקום ובצורה של הכליה, כולל horseshoe kidney, אך בשיעור הדגש היה בעיקר על המיקום, המבנה והעטיפות.
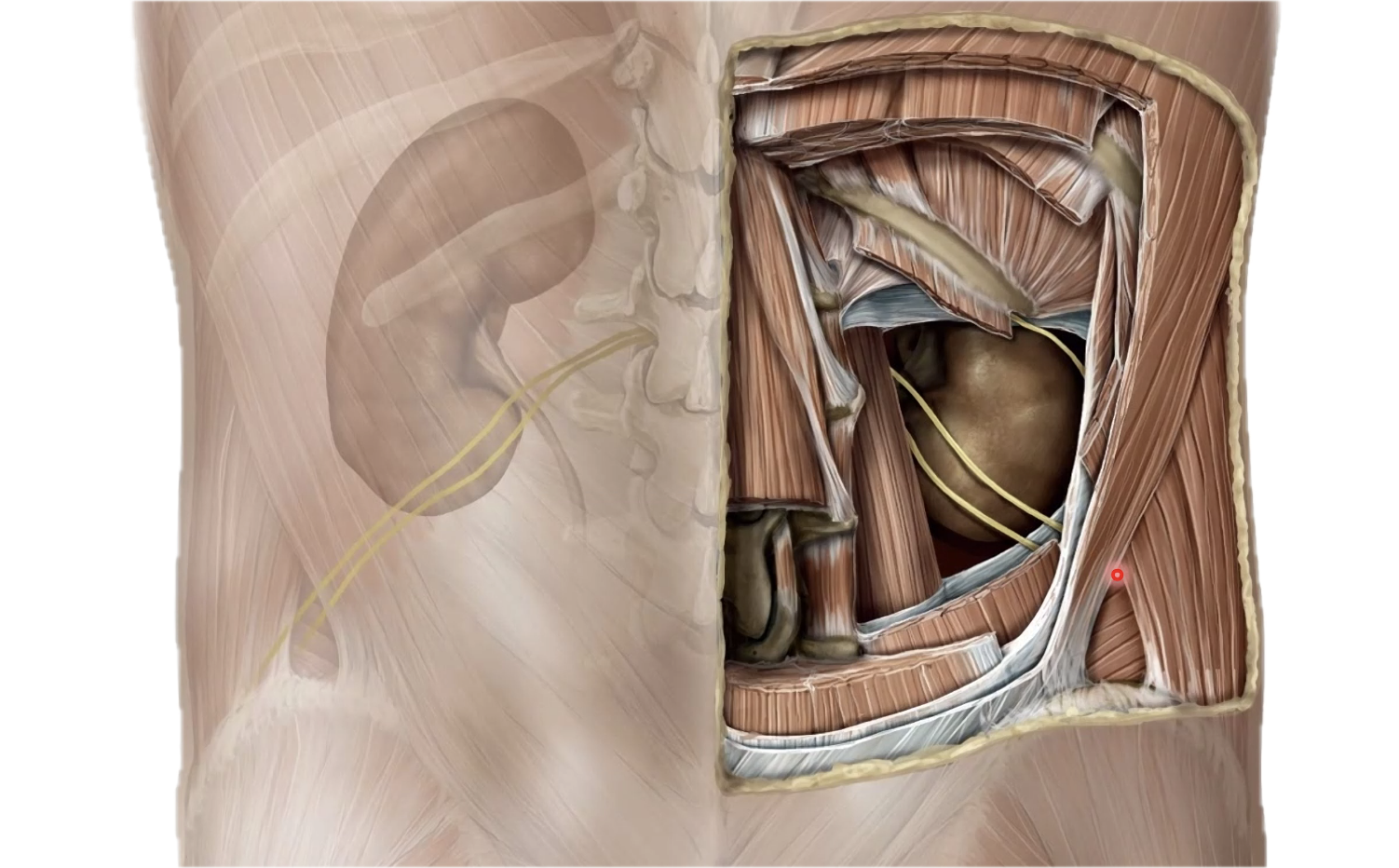
מעטפות הכליה
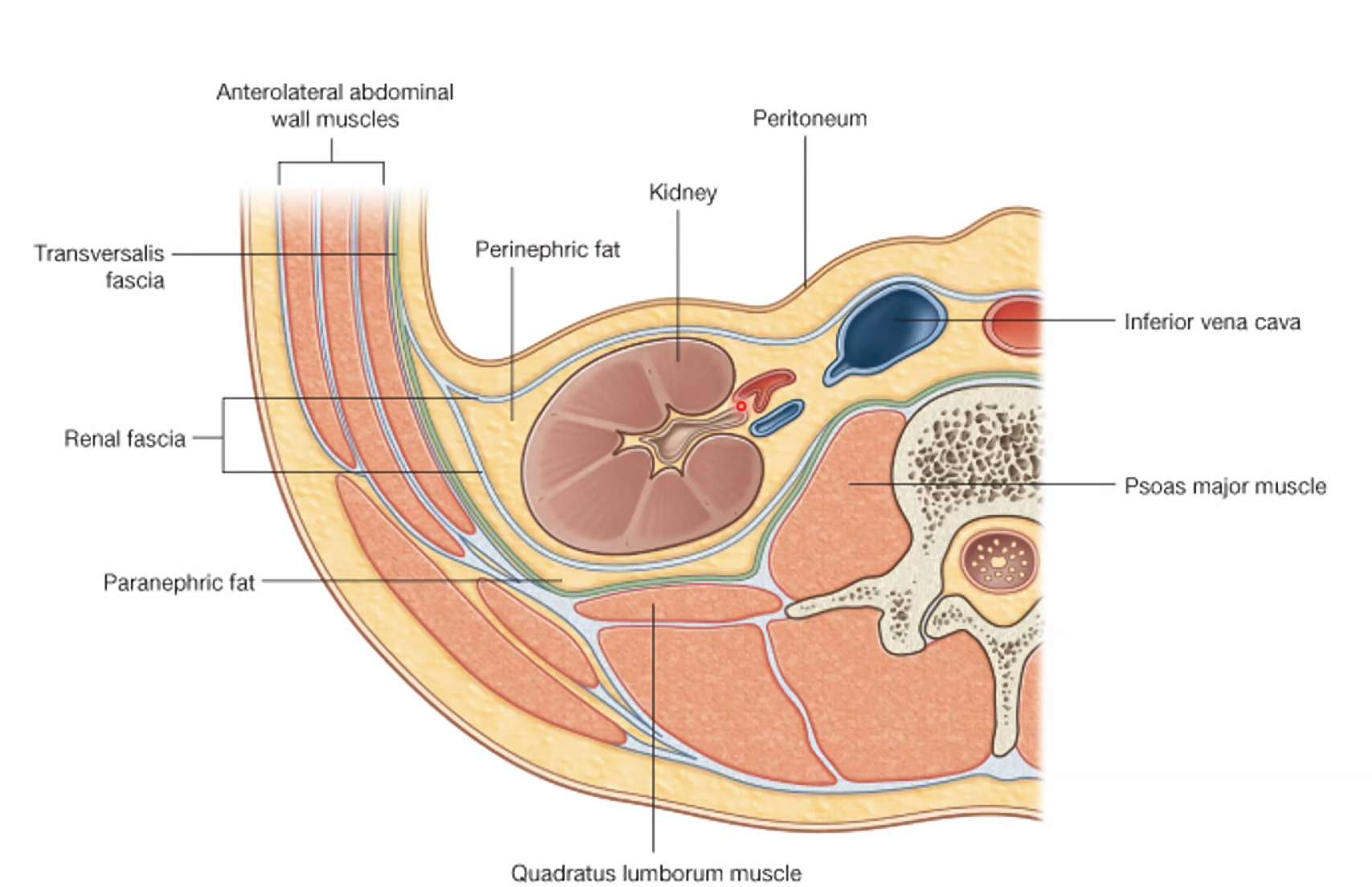
הכליה עטופה ומקובעת באמצעות שכבות של שומן ופאציה. מן הפנים החוצה:
- Perirenal fat - השומן העוטף את הכליה עצמה.
- Renal fascia - פאציה המתפצלת מן ה-transversalis fascia ועוטפת את האזור מלפנים ומאחור.
- Pararenal fat - השומן החיצוני יותר, מאחורי ה-renal fascia.
המטרה של כל המערכת הזאת היא לשמור על הכליה במקומה ולקבע אותה בקיר הבטן האחורי.
המבנה הפנימי של הכליה
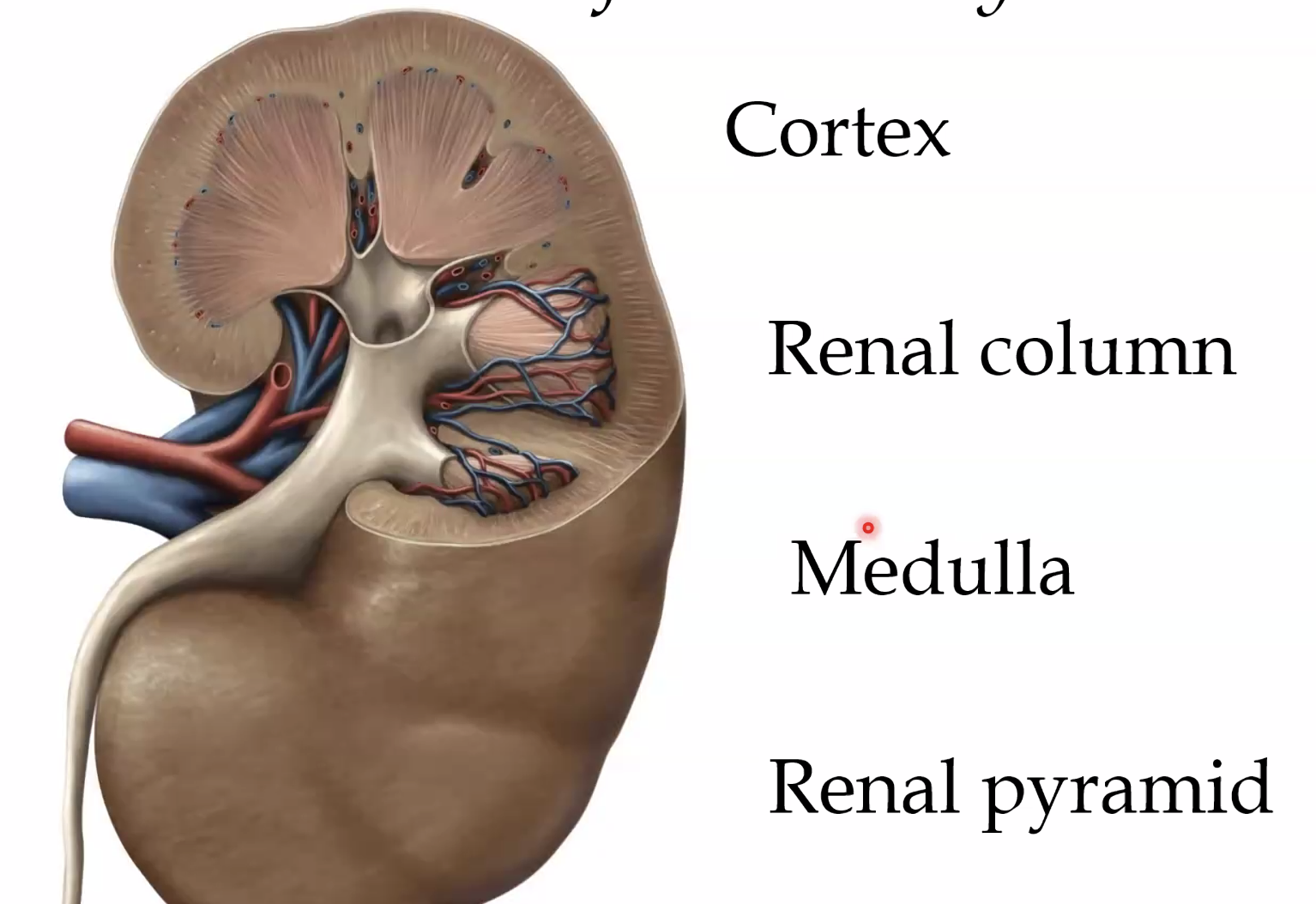
לכליה שני אזורים עיקריים: cortex ו-medulla. הקורטקס שולח בליטות פנימה אל המדולה, והן נקראות renal columns.
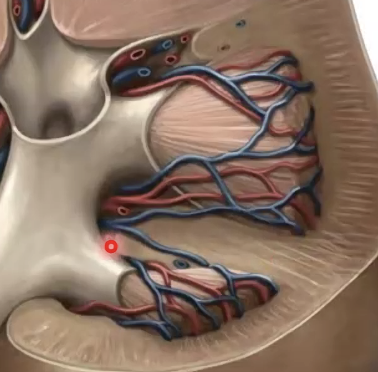
המדולה עצמה בנויה בעיקר מ-renal pyramids. קצה כל פירמידה פונה פנימה ונקרא papilla.
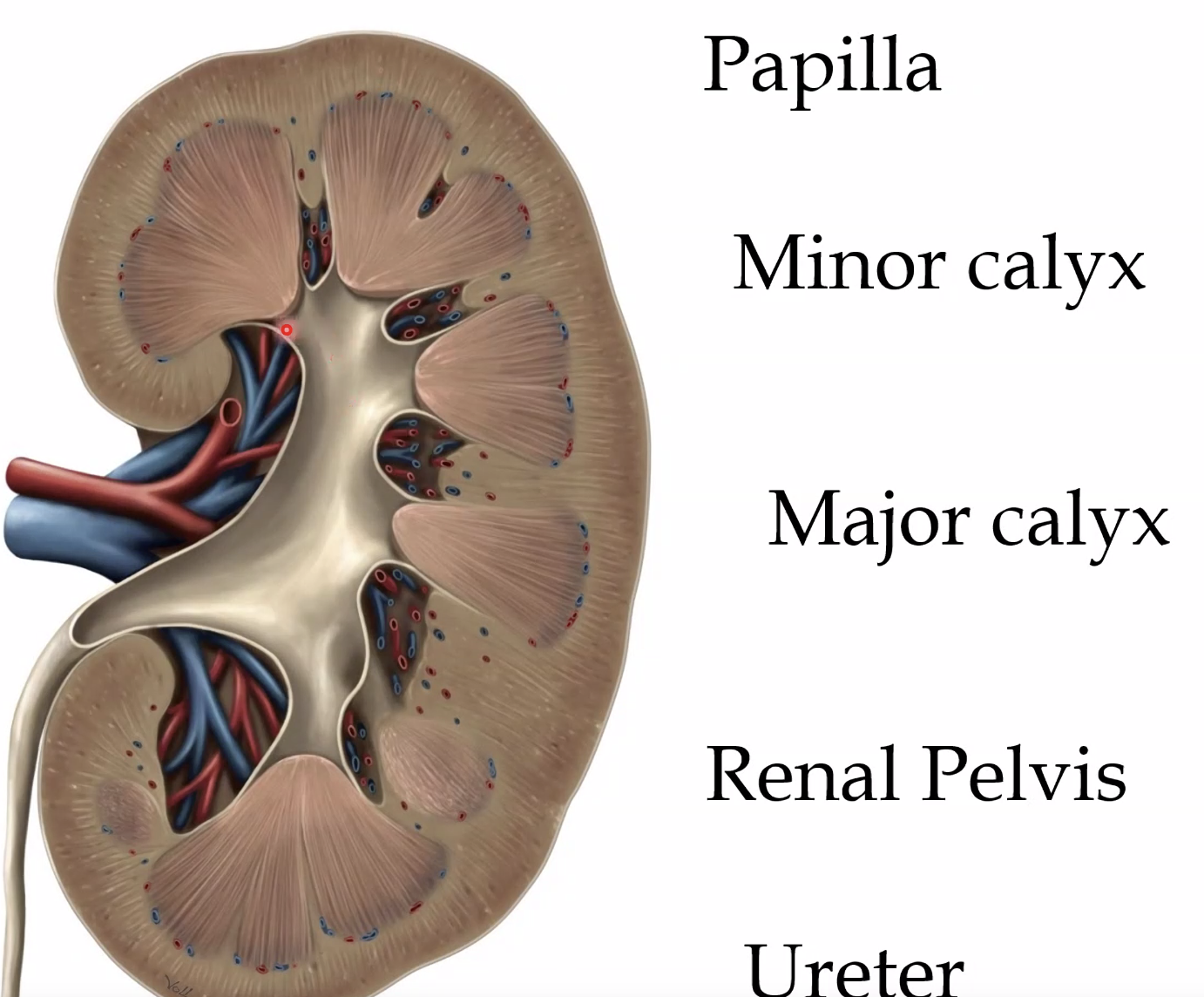
מן הפפילות השתן מתנקז אל minor calyx, כמה minor calyces מתאחדים ל-major calyx, ואלה מתנקזים אל renal pelvis.
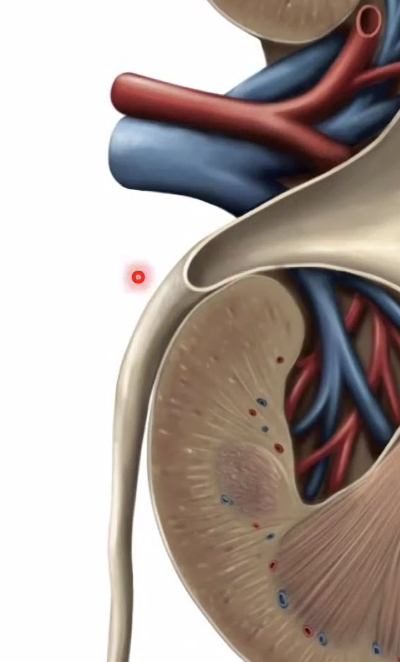
ה-renal pelvis ממשיך אל ה-ureter. נקודה חשובה שעלתה בשיעור היא שה-ureter איננו צינור פסיבי: זהו צינור שרירי, והשתן יורד בו בגלים פריסטלטיים. אגן הכליה מתמלא, וכשהנפח עולה מופעלת התכווצות שמניעה את השתן מטה אל השלפוחית.
העובדה שהשופכן סגור רוב הזמן חשובה גם להגנה מפני זיהומים, שעשויים לעלות מהשלפוחית אל הכליה.
פיזיולוגיה קצרה של הסינון הכלייתי
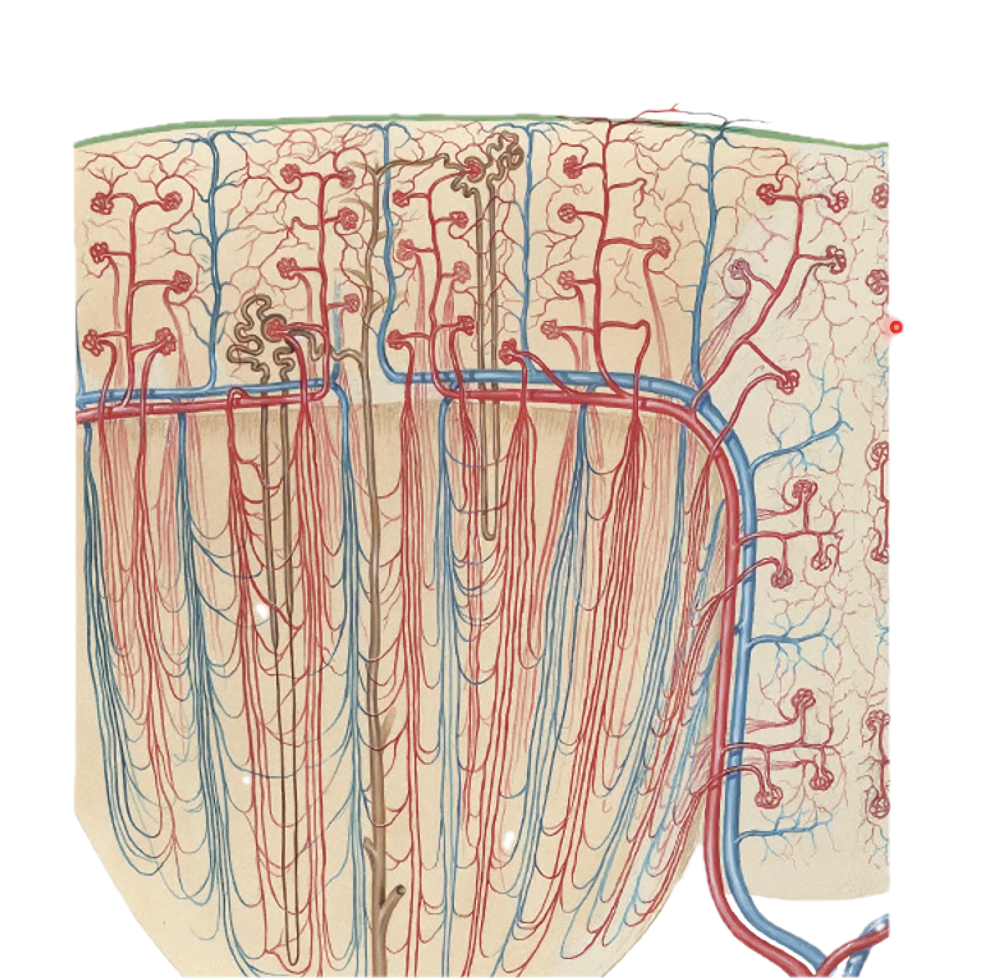
הכליה מסננת את הדם, שומרת על מאזן נוזלים ומלחים, ומפנה חומרי פסולת כמו אוריאה. היחידה התפקודית שלה היא ה-nephron.
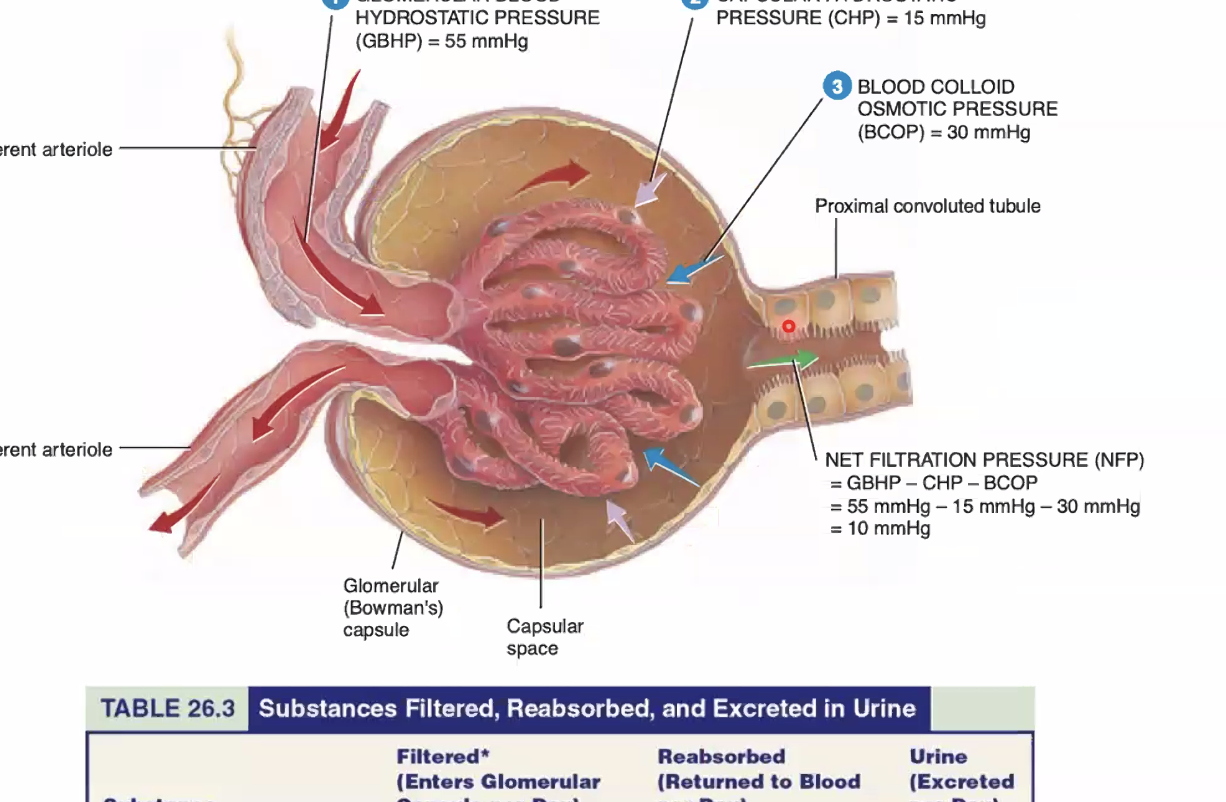
יש סוגים שונים של נפרונים, אך מבחינת השיעור, בעיקר חשוב להבין שהמבנה כולו מתנקז לבסוף אל ה-collecting duct, ומשם אל קצה הפירמידה והפפילה.
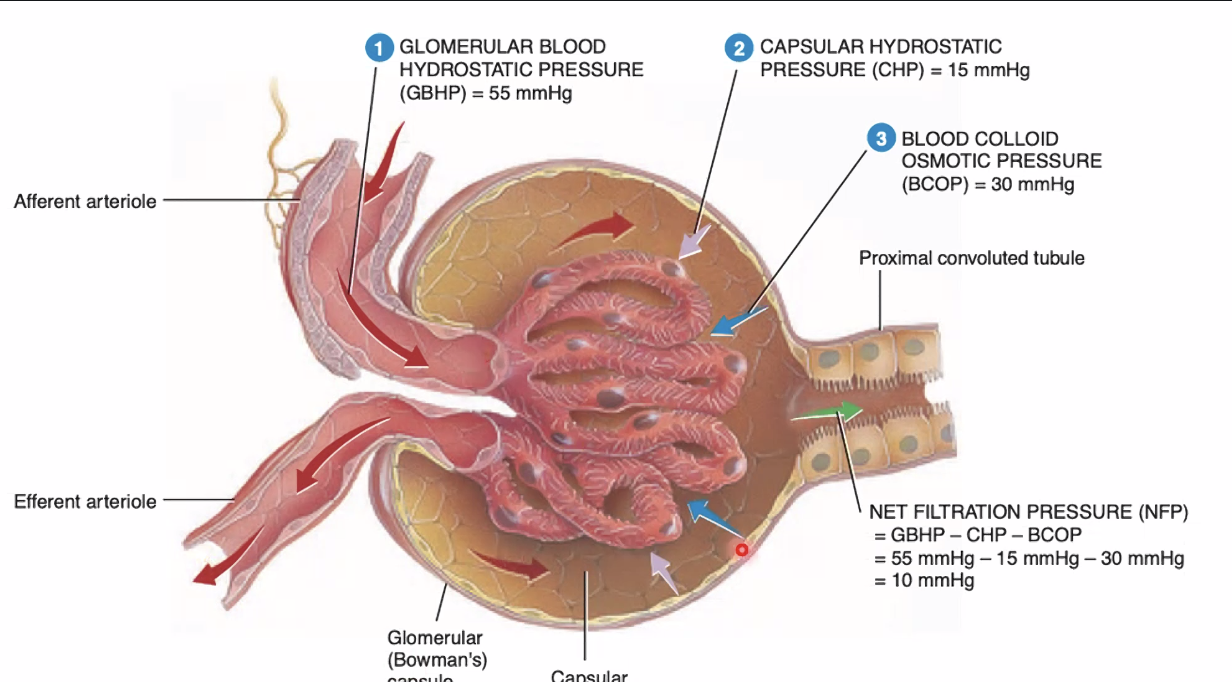
ב-glomerulus מתקיימת מערכת שער עורקית: עורקיק נכנס, מתפצל לנימים, וחוזר להיות עורקיק יוצא. המבנה הזה מאפשר סינון בלחץ גבוה. שתי הכליות מסננות בערך 180 ליטר נוזל ביממה, אך כמעט כולו נספג חזרה. לכן לא אמורים למצוא בשתן תקין גלוקוז או חלבונים בכמות משמעותית, ואפשר לחיות היטב גם עם כליה אחת מתפקדת.
בלוטת יותרת הכליה
בלוטת יותרת הכליה יושבת מעל הכליה, אבל אין בינה לבין הכליה קשר תפקודי ישיר. זו בלוטה אנדוקרינית המפרישה הורמונים, וחלקם אכן משפיעים על הכליה, אך היא לא חלק ממערכת השתן.
לבלוטה אספקת דם עשירה במיוחד, עם שלושה מקורות עורקיים:
- Superior suprarenal artery - מן ה-inferior phrenic artery.
- Middle suprarenal artery - ישירות מן האאורטה.
- Inferior suprarenal artery - מן ה-renal artery.
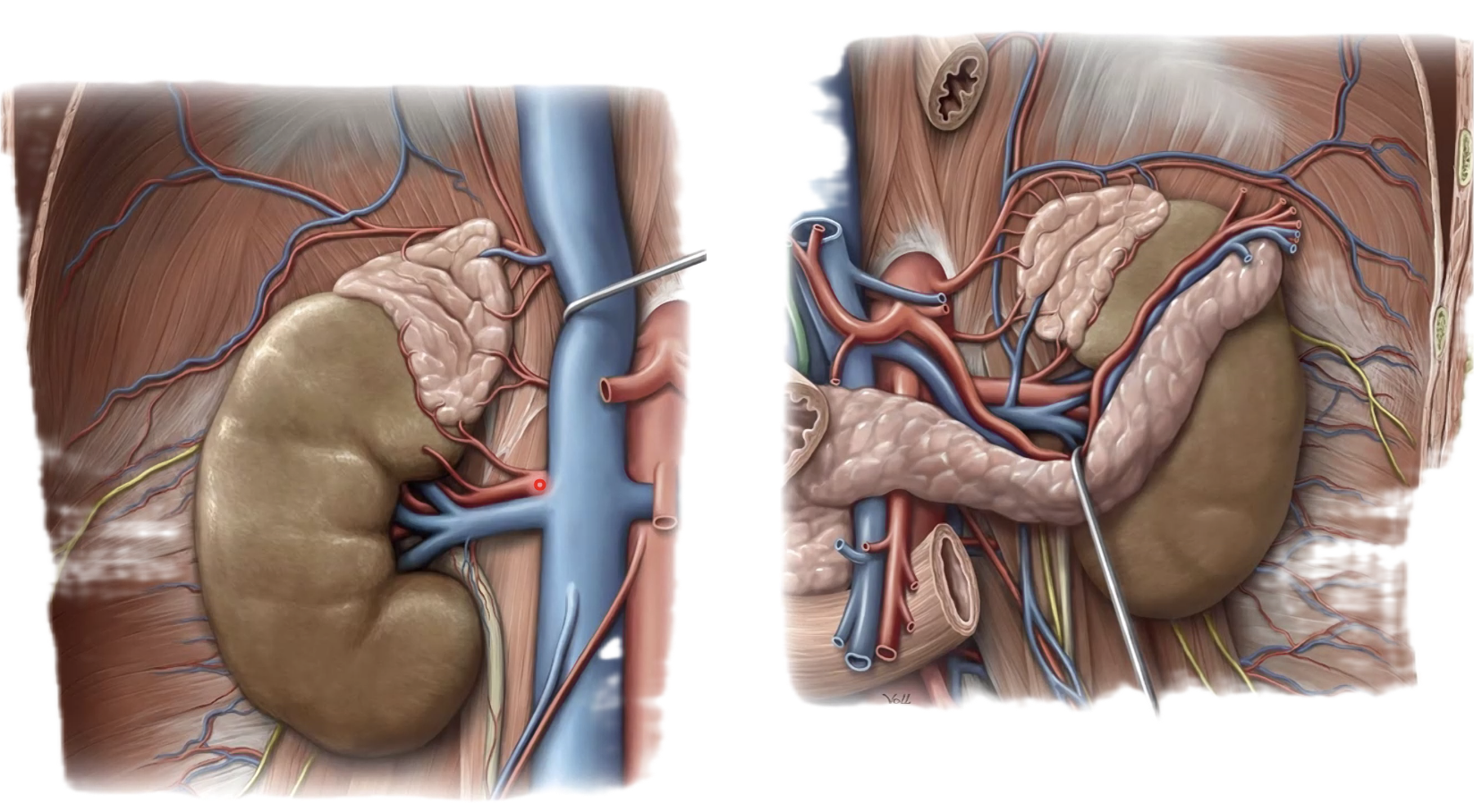
גם כאן קיימת אסימטריה ורידית: מימין הניקוז הוא ישירות ל-IVC, ומשמאל אל הווריד הכלייתי השמאלי.
מערכת השתן
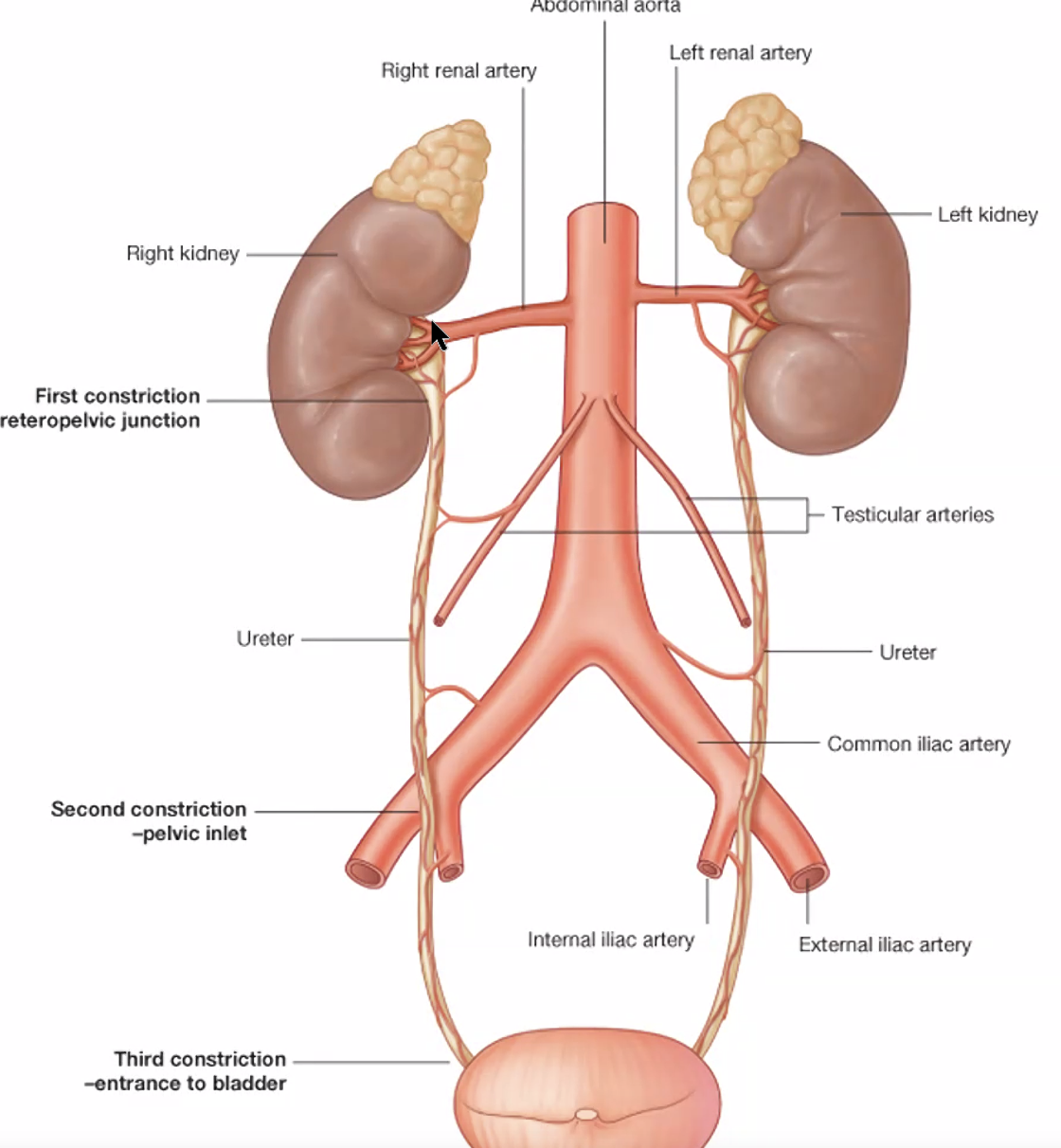
מבחינה סכמטית: דם נכנס לכליות, הכליות מסננות, השתן יורד בשופכנים, נאגר בשלפוחית, ולבסוף מופרש החוצה. החידוד החשוב מן השיעור הוא ששוב, ה-ureter הוא לא רק צינור ניקוז אלא מבנה שרירי פעיל. לכן זרימת השתן מן הכליה לשלפוחית היא תהליך פריסטלטי, לא טפטוף פסיבי מתמשך.
במצב של חסימה מלאה בשופכן, הכליה עלולה להיפגע במהירות רבה בגלל הצטברות שתן ועלייה בלחץ.
ה-Lumbar plexus
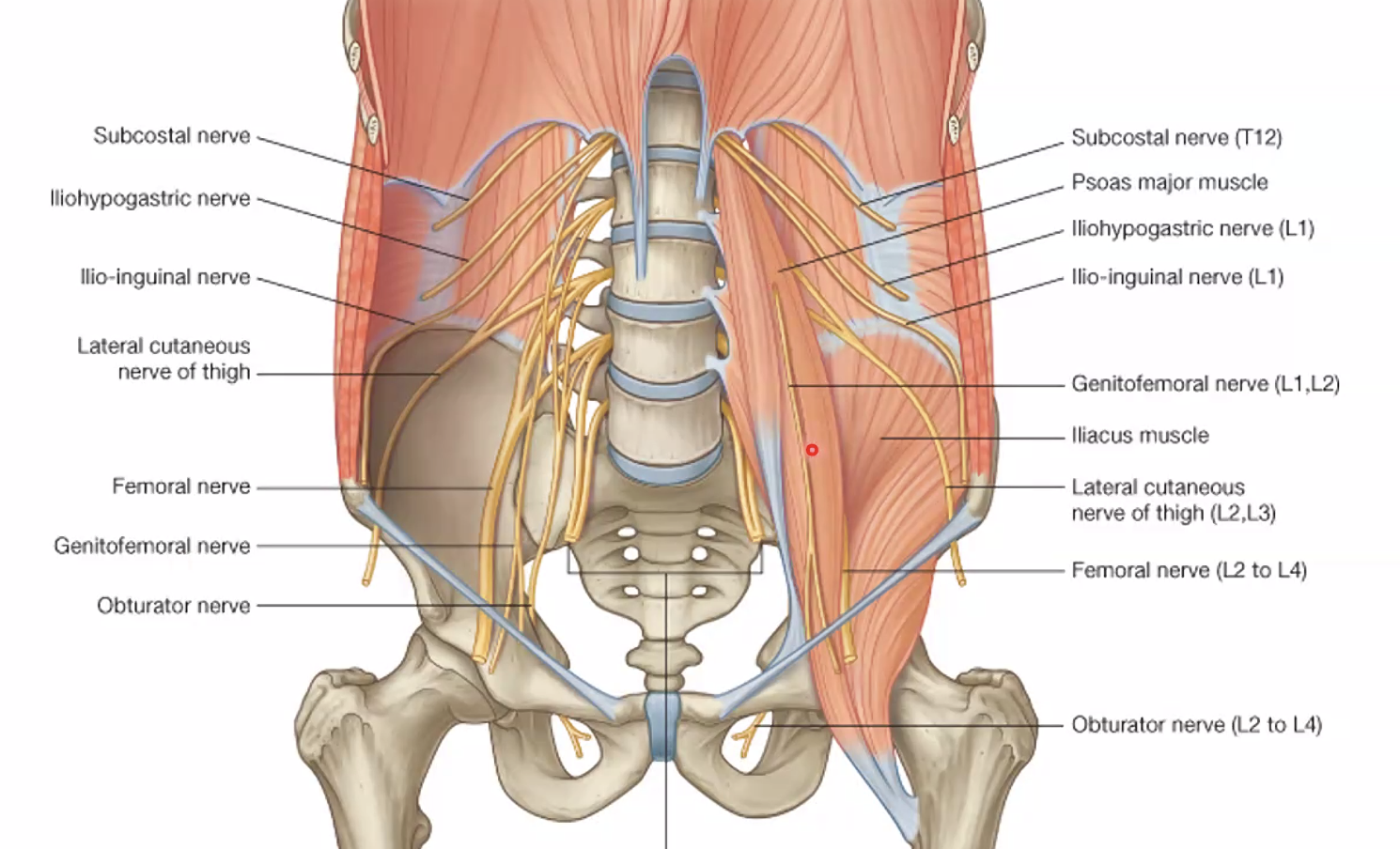
אחרי כל המערכות האוטונומיות חוזרים כאן לעצבים סומטיים רגילים - עצבים סנסוריים ומוטוריים של דופן הבטן, האגן והירך. ה-lumbar plexus בנוי משורשים קדמיים של עצבים ספינליים, בעיקר L1-L4, עם תרומה גם מ-T12.
הסדר שנוח לזהות בו את העצבים הוא מלמעלה למטה:
-
Subcostal nerve(T12) - העצב שמתחת לצלע ה-12. הוא למעשה המקביל האחרון לסדרת ה-intercostal nerves, רק שאין צלע מתחתיו (ולכן רק subcostal). הוא מספק עצבוב סגמנטלי מוטורי וסנסורי לדופן הבטן. -
Iliohypogastric nerve(L1) - יוצא עם העצב שמתחתיו ומספק עצבוב לשרירי דופן הבטן ולעור באזור התחתון יותר. -
Ilioinguinal nerve(L1) - נכנס לתעלת המפשעה ומספק עצבוב סנסורי לחלקים קדמיים של איברי המין החיצוניים ולעור סמוך. -
Lateral femoral cutaneous nerve(L2-L3) - עובר על ה-iliacus ומספק עצבוב סנסורי לאזור הלטרלי של הירך. -
Femoral nerve(L2-L4) - אחד העצבים הגדולים והבולטים במקלעת, מגיח לטרלית ל-psoas ועובר מתחת ל-inguinal ligament אל הירך הקדמית.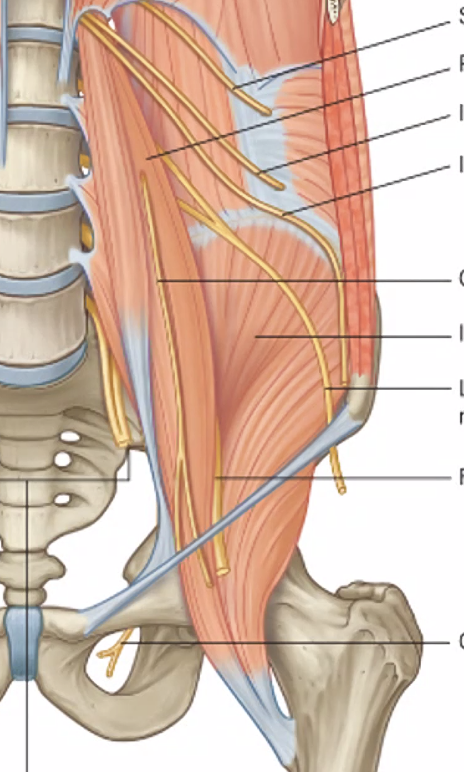
-
Genitofemoral nerve(L1-L2) - חוצה את ה-psoas מלפנים. החלק הגניטלי שלו קשור לעצבוב של cremaster. -
Obturator nerve(L2-L4) - יוצא מדיאלית ל-psoas ומעצבב בעיקר את המדור המדיאלי של הירך. -
Lumbosacral trunk(L4-L5) - ממשיך מטה אל האגן, שם יצטרף לשורשים הסקרליים ויתרום ליצירת ה-sciatic nerve.
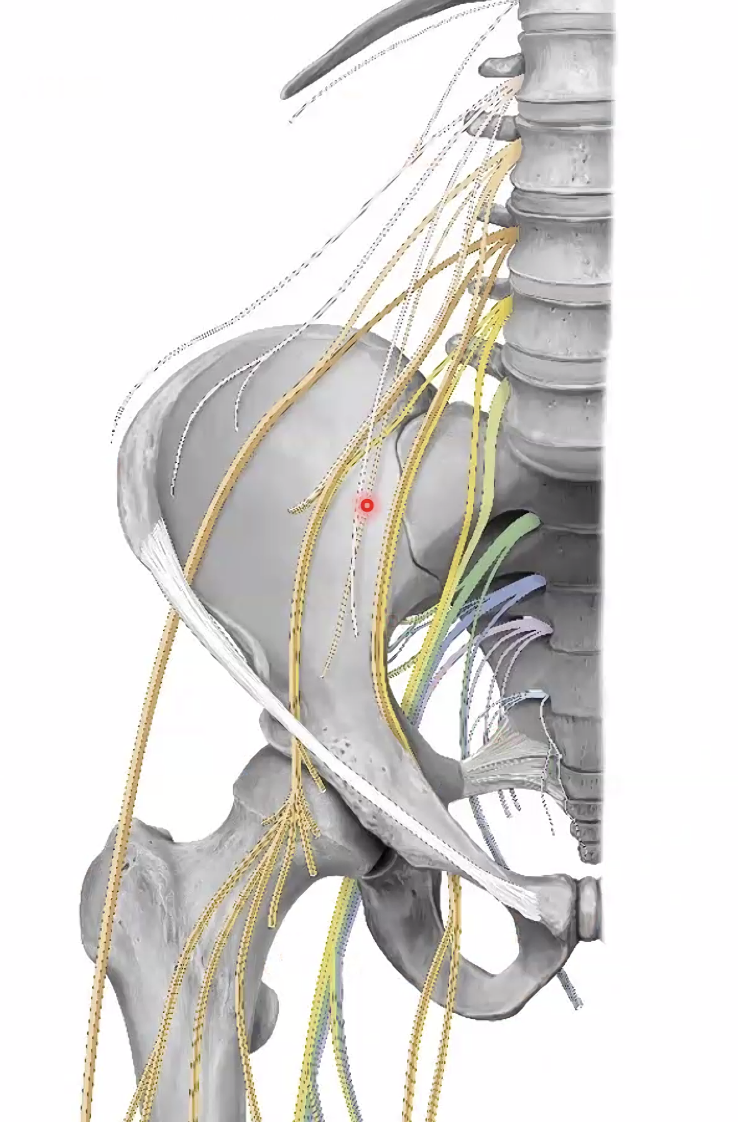
דור פסקלה-lumbar plexus שייך לעולם הסומטי, לא האוטונומי: מדובר בעצבים שמפעילים שרירי שלד ומעבירים תחושה רגילה מעור ומשרירים, ולא בפיקוח הוויסצרלי של איברי מערכת העיכול.